כְּלָלִיוּת
סוכרת מסוג 1 היא הפרעה מטבולית הנגרמת על ידי חוסר (או אי ספיקה חמורה) של אינסולין, הורמון המיוצר על ידי הלבלב.
התסמינים הקלאסיים נוגעים בעיקר לשתן מוגברת, צמא ותיאבון וירידה במשקל.

הגורמים הבסיסיים לתגובה אוטואימונית זו אינם מובנים היטב; ההנחה היא שהם מסוג גנטי או מתח אנדוגני או אקסוגני.
הבדיקה העיקרית המאפשרת לאבחן סוכרת מסוג 1, ולהבדיל אותה מסוכרת מסוג 2, מבוססת על חיפוש נוגדנים אוטומטיים המעורבים בתגובה האוטואימונית.
כדי לחיות, חולה הסוכרת מסוג 1 דורש מתן אינסולין אקסוגני, כלומר צורה סינתטית של ההורמון, הדומה לזה הטבעי. יש לבצע טיפול זה ללא הגבלת זמן ובאופן כללי אינו פוגע בפעילות היומיומית הרגילה. כל חולי הסוכרת מסוג 1 מתחנכים ומתאמנים בניהול עצמי של טיפול תרופתי באינסולין.
סוכרת סוג 1 אינה מטופלת גורמת לסיבוכים חמורים שונים, חריפים וכרוניים כאחד. סיבוכים אחרים של סוכרת מסוג 1 הינם בטחוניים ובבסיסם בעיקר על היפוגליקמיה הנגרמת על ידי מתן מינון מוגזם של אינסולין.
סוכרת מסוג 1 מהווה 5-10% מכלל מקרי הסוכרת ברחבי העולם.
הלבלב וסוכרת מסוג 1
זיכרון אנטואו-פונקציונלי קצר
הלבלב הוא איבר בלוטה המתערב על ידי תמיכה במערכת העיכול ובמערכת האנדוקרינית של חוליות.
בבני אדם, הוא נמצא בחלל הבטן, מאחורי הבטן.
בלוטה אנדוקרינית המייצרת מספר הורמונים חשובים, כולל אינסולין, גלוקגון, סומטוסטטין ופוליפפטיד בלבלב.
הוא גם ממלא תפקיד אקסוקריני, מכיוון שהוא מפריש מיץ עיכול המכיל אנזימים ספציפיים לעיכול של פחמימות, חלבונים ושומנים בחלב.
בסוכרת מסוג 1, רק התפקוד האנדוקריני של אינסולין נפגע.
פתופיזיולוגיה
סוג 1 (המכונה גם T1D) היא סוג של סוכרת הנגרמת כתוצאה מהנגע האוטואימוני של תאי הבטא של הלבלב. לאחר פגיעה בתאים אלה אינם מייצרים עוד אינסולין, לא משנה מה גורמי הסיכון והגורמים הגורמים לכך.
בעבר, סוכרת מסוג 1 כונתה גם כסוכרת תלויה באינסולין או לנוער, אך כיום הגדרות אלה נחשבות שגויות מיסודן או לא שלמות.
הגורמים האישיים לסוכרת מסוג 1 יכולים להתייחס לתהליכים פתופיזיולוגיים שונים, אשר בתורם הורסים את תאי הבטא של הלבלב. התהליך מתבצע באמצעות שלבים אלה:
- גיוס תאי T עוזרים מסוג CD4 עוזרים ותאי T8 ציטוטוקסיים
- גיוס נוגדנים אוטומטיים ב
- הפעלת מערכת החיסון המולדת.

גורם ל
הגורמים לסוכרת מסוג 1 אינם ידועים.
מספר תיאוריות הסבר התקדמו והסיבות עשויות להיות אחת או יותר מאלה שאנו הולכים לפרט:
- נטייה גנטית
- נוכחות של מפעיל סוכרת (גורם חיסוני)
- חשיפה לאנטיגן (למשל וירוס).
גנטיקה וירושה
סוכרת מסוג 1 היא מחלה הכוללת יותר מ -50 גנים.
בהתאם למקום או בשילוב לוקוסים, המחלה יכולה להיות: דומיננטית, רצסיבית או בינונית.
הגן החזק ביותר הוא IDDM1 והוא נמצא בכרומוזום 6, ליתר דיוק באזור מכתים 6p21 (MHC class II). כמה גרסאות של גן זה מגבירות את הסיכון לירידה במאפיין ההיסטו -תאימות מסוג 1. אלה כוללות: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 ו- DQB1 0201, הנפוצות יותר באוכלוסיות באירופה ובצפון אמריקה. למרבה הפלא, נראה שחלקם ממלאים תפקיד מגן.
הסיכון של ילד לפתח סוכרת מסוג 1 הוא:
- 10% אם האב נפגע
- 10% אם האח מושפע
- 4% אם האם נפגעה והיתה בת 25 או צעירה יותר בזמן הלידה
- 1% אם האם מושפעת והיתה מעל גיל 25 בזמן הלידה.
גורמים סביבתיים
גורמים סביבתיים משפיעים על הביטוי של סוכרת מסוג 1.
עבור תאומים מונוזיגוטיים (בעלי אותה מורשת גנטית), כאשר אחד מהשניים מושפע מהמחלה, לשני יש סיכוי של 30-50% להופיע, כלומר 50-70% מהמקרים המחלה תוקפת. רק אחד משני התאומים זהים. מדד הקונקורדנציה שנקרא הוא פחות מ -50%, דבר המצביע על השפעה סביבתית חשובה ביותר.
גורמים סביבתיים אחרים מתייחסים לאזור המגורים. באזורים מסוימים באירופה, שבהם מתגוררת אוכלוסיות קווקזיות, יש סיכון גבוה יותר פי 10 להופעה מאשר רבים אחרים. במקרה של רילוקיישן נראה שהסכנה עולה או יורדת בהתבסס על ארץ היעד.
תפקיד הנגיפים
תיאוריה על הגורמים להופעת מחלת הסוכרת מסוג 1 מבוססת על הפרעה של וירוס. הדבר יגרום למערכת החיסון שמסיבות מסתוריות עדיין תוקפת את תאי הבטא של הלבלב.
המשפחה הוויראלית קוקסקי, שאליו שייך וירוס האדמת, נראה מעורב במנגנון זה אך הראיות עדיין אינן מספיקות להוכחתו. למעשה, רגישות זו אינה משפיעה על כלל האוכלוסייה ורק חלק מהאנשים שנפגעים מאדמת מפתחים סוכרת מסוג 1.
זה הציע פגיעות גנטית מסוימת, ולא במפתיע, הזיהוי התורשתי של גנוטיפים מסוימים של HLA. עם זאת, המתאם והמנגנון האוטואימוני שלהם אינם מובנים כהלכה.
כימיקלים ותרופות
כמה כימיקלים ותרופות מסוימות הורסים באופן סלקטיבי את תאי הלבלב.
ה פירינורון, קוטל מכרסמים שפורסם בשנת 1976, הורס באופן סלקטיבי תאי בטא בלבלב הגורמים לסוכרת מסוג 1. מוצר זה נסוג מרוב השווקים בסוף שנות השבעים, אך לא בכל מקום.
שם סטרפטוזוטוצין, חומר אנטיביוטי וסרטן המשמש בכימותרפיה לסרטן הלבלב, הורג את תאי הבטא של האיבר על ידי שלילת היכולת האנדוקרינית לאינסולין.
תסמינים
התסמינים הקלאסיים של סוכרת מסוג 1 כוללים:
- פוליוריה: השתנה מוגזמת
- פולידיפסיה: צמא מוגבר
- זרוסטומיה: יובש בפה
- פוליפגיה: תיאבון מוגבר
- עייפות כרונית
- ירידה לא מוצדקת במשקל.
סיבוכים חריפים
חולי סוכרת מסוג 1 רבים מאובחנים עם הופעת סיבוכים מסוימים האופייניים למחלה, כגון:
- קטואסידוזיס סוכרתית
- תרדמת היפרוסמולרית-היפרגליקמית לא קטוטית.
קטואסידוזיס סוכרתית: כיצד היא מתרחשת?
הקטוצידוזיס של סוכרת מסוג 1 מתרחשת עקב הצטברות של גופי קטון.
מדובר בפסולת מטבולית הנגרמת על ידי צריכת שומנים וחומצות אמינו לצורכי אנרגיה. נסיבה זו באה לידי ביטוי בחוסר באינסולין ובמחסור הגלוקוז ברקמות.
הסימנים והתסמינים של קטוצידוזיס סוכרתית כוללים:
- זירודרמה: עור יבש
- Hyperventilation ו tachypnea: נשימה עמוקה ומהירה
- נוּמָה
- כאבי בטן
- הוא התכופף.
תרדמת היפרוסמולרית-היפרגליקמית לא-קטוטית
לעתים קרובות מאוד כתוצאה מ"זיהום או על ידי נטילת תרופות בנוכחות סוכרת מסוג 1, התמותה היא עד 50%.
המנגנון הפתולוגי מספק:
- ריכוז גליקמי מוגזם
- סינון כלייתי אינטנסיבי להפרשת גלוקוז
- חוסר התייבשות.
לעתים קרובות הוא מופיע עם הופעת התקפים מוקדים או כלליים.
סיבוכים כרוניים
הסיבוכים ארוכי הטווח של סוכרת מסוג 1 קשורים בעיקר למאקרו ומיקרו אנגיופתיה (סיבוכים של כלי הדם).
סיבוכים של סוכרת מסוג 1 המנוהלים בצורה לא טובה יכולים לכלול:
- מחלות כלי הדם של מחזור הדם (מקרו -אנגיופתיה): שבץ, אוטם שריר הלב
- מחלות כלי הדם של המיקרו -סירקולציה (מיקרו -אנגיופתיה): רטינופתיה, נפרופתיה ונוירופתיה
- אחרים, קשורים או לא קשורים לאמור לעיל: אי ספיקת כליות סוכרתית, רגישות לזיהומים, כריתת רגל סוכרתית, קטרקט, דלקות בדרכי השתן, תפקוד מיני וכו '.
- דיכאון קליני: ב -12% מהמקרים.
הבסיס הפתולוגי של מקרו -אנגיופתיה הוא זה של טרשת עורקים.
עם זאת, למחלות לב וכלי דם ונוירופתיה יכולות להיות גם בסיס אוטואימוני. לסיבוך מסוג זה, לנשים הסיכון למוות גבוה ב -40% מגברים.
זיהומים בדרכי השתן
אנשים הסובלים מסוכרת מסוג 1 מראים שיעור מוגבר של דלקות בדרכי השתן.
הסיבה היא תפקוד לקוי של שלפוחית השתן הקשור לנפרופתיה סוכרתית. זה יכול לגרום לירידה ברגישות מה שמוביל בתורו לעלייה בשימור השתן (גורם סיכון לזיהומים).
בעיות בתפקוד המיני
תפקוד מיני הוא לרוב תוצאה של גורמים פיזיים (כגון נזק עצבי ו / או זרימת מחזור) וגורמים פסיכולוגיים (כגון מתח ו / או דיכאון הנגרמים על ידי דרישות המחלה).
- זכרים: הבעיות המיניות השכיחות ביותר אצל גברים הן קשיי זקפה ושפיכה (סיבוך לאחור).
- נקבות: מחקרים סטטיסטיים הראו קיום מתאם משמעותי בין סוכרת מסוג 1 לבין בעיות מיניות אצל נשים (אם כי המנגנון אינו ברור).התפקודים הנפוצים ביותר כוללים רגישות מופחתת, יובש, קושי / חוסר יכולת להגיע לאורגזמה, כאבים במהלך יחסי מין וירידה בחשק המיני.
אִבחוּן
סוכרת מסוג 1 מאופיינת בהיפרגליקמיה חוזרת ומתמשכת, הניתנת לאבחון עם אחת או יותר מהדרישות הבאות:
- צום גלוקוז בדם שווה או עולה על 126mg / dL (7.0mmol / L)
- גלוקוז בדם שווה או גבוה מ -200 מ"ג / ד"ל (11.1 ממ"ל / ליטר), שעתיים לאחר מתן אוראלי של עומס אוראלי השווה ל 75 גרם גלוקוז (בדיקת סובלנות גלוקוז)
- תסמיני היפרגליקמיה ואישור אבחוני (200mg / dL או 11.1mmol / L)
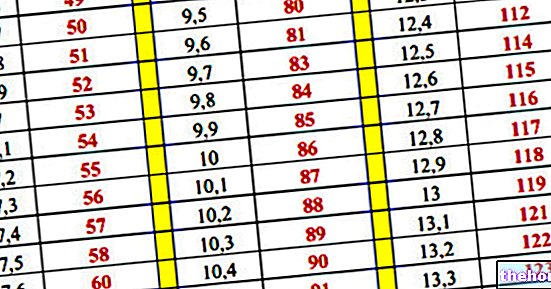
- המוגלובין מסוכרר (סוג A1c) שווה או עולה על 48 ממול / מול.
NB. קריטריונים אלה מומלצים על ידי ארגון הבריאות העולמי (WHO).
הוֹפָעָה רִאשׁוֹנָה
בערך רבע מהאנשים הסובלים מסוכרת מסוג 1 מתחילים בקטואסידוזיס סוכרתית. זה מוגדר כ"חמצת מטבולית הנגרמת על ידי "הגידול בגופי הקטון בדם; גידול זה נגרם בתורו כתוצאה משימוש באנרגיה בלעדית של חומצות שומן וחומצות אמינו.
לעתים רחוקות יותר, סוכרת מסוג 1 עשויה להתחיל בהתמוטטות (או תרדמת) היפוגליקמית. זאת בשל ייצור מוגזם של אינסולין ברגעים הספורים שלפני ההפרעה הסופית. זהו מצב מסוכן למדי.
אבחנה דיפרנציאלית
אבחון סוגים אחרים של סוכרת מתרחש בנסיבות שונות.
לדוגמה, עם מסך רגיל, עם גילוי אקראי של היפרגליקמיה ודרך זיהוי סימפטומים משניים (עייפות והפרעות ראייה).
סוכרת מסוג 2 מזוהה לעיתים קרובות באיחור להופעת סיבוכים ארוכי טווח, כגון: שבץ, אוטם שריר הלב, נוירופריים, כיבים בכף הרגל או קושי בריפוי פצעים, בעיות עיניים, זיהומים פטרייתיים ולידה הסובלת ממאקרוזמיה או היפוגליקמיה.
תוצאה חיובית, בהיעדר היפרגליקמיה חד משמעית, חייבת בכל מקרה להיות מאושרת על ידי חזרה על תוצאה חיובית.
האבחנה המבדלת בין סוכרת סוג 1 לסוכרת מסוג 2, שתיהן מאופיינות בהיפרגליקמיה, נוגעת בעיקר לסיבה לפגיעה המטבולית.
בעוד שבסוג 1 יש ירידה משמעותית באינסולין עקב הרס תאי בטא בלבלב, בסוג 2 קיימת עמידות לאינסולין (נעדר סוג 1).
גורם נוסף המאפיין סוכרת מסוג 1 הוא הימצאות נוגדנים שמטרתם הרס תאי בטא בלבלב.
זיהוי נוגדן אוטומטי
הוכח כי הופעת הדם של נוגדנים עצמיים הקשורים לסוכרת מסוג 1 מסוגלת לחזות את הופעת המחלה עוד לפני היפרגליקמיה.
הנוגדנים האוטומטיים העיקריים הם:
- נוגדנים אוטומטיים של תא אי
- נוגדנים עצמיים לאינסולין
- נוגדנים אוטומטיים המכוונים לאיזופורם של 65 kDa של חומצה גלוטמית דקרבוקסילאז (GAD),
- נוגדנים עצמיים מסוג טירוזין-פוספטאז אנטי-IA-2
- טרנספורטר אבץ 8 נוגדנים אוטומטיים (ZnT8).
בהגדרה, לא ניתן לאבחן סוכרת מסוג 1 לפני הופעת התסמינים והסימנים הקליניים. עם זאת, הופעתם של נוגדנים עצמיים עדיין יכולה לתחום מצב של "סוכרת אוטואימונית סמויה".
לא כל הנבדקים המראים אחד או חלק מהנוגדנים האוטומטיים הללו מפתחים סוכרת מסוג 1. הסיכון עולה ככל שהם גדלים; למשל, עם שלושה או ארבעה סוגים שונים של נוגדנים, רמת הסיכון של 60- מושגת. 100%.
מרווח הזמן בין הופעת נוגדנים עצמיים בדם לבין הופעת סוכרת מסוג 1 שאפשר לאבחן קלינית יכול להיות מספר חודשים (תינוקות וילדים קטנים); מצד שני, אצל אנשים מסוימים זה יכול לקחת מספר שנים.
רק הבדיקה של נוגדנים עצמיים לתאי האיים דורשת זיהוי קונבנציונאלי של immunofluorescence, בעוד האחרים נמדדים בבדיקות ספציפיות לקרינת רדיו.
מניעה וטיפול
כיום אין מניעה של סוכרת מסוג 1.
כמה חוקרים טוענים שאפשר להימנע מכך אם מטפלים בו כראוי בשלב האוטואימוני הסמוי שלו, לפני שהמערכת החיסונית תפעל כנגד תאי בטא בלבלב.
תרופות מדכאות חיסון
נראה כי ה ציקלוספורין א, סוכן דיכוי חיסוני, מסוגל לחסום את הרס תאי הבטא. עם זאת, רעילות הכליות ותופעות לוואי אחרות הופכות אותו לבלתי הולם לשימוש ארוך טווח.
נוגדנים נגד CD3, כולל teplizumab וה "otelixizumab, נראה לשמר את ייצור האינסולין. המנגנון של השפעה זו ניתן לייחס כנראה לשימור תאי T רגולטוריים. מתווכים אלה מדכאים את הפעלת המערכת החיסונית, שומרים על הומאוסטזיס ועל סובלנות של אנטיגנים עצמיים. משך ההשפעות הללו עדיין אינו ידוע
הנוגדנים נגד CD20 של rituximab הם מעכבים תאי B, אך ההשפעות ארוכות הטווח אינן ידועות.
דִיאֵטָה
כמה מחקרים הראו כי הנקה מפחיתה את הסיכון לפתח סוכרת מסוג 1.
צריכת ויטמין D של 2000 IU בשנה הראשונה לחיים הוכחה כמניעה, אך הקשר הסיבתי בין התזונה למחלה אינו ברור.
ילדים עם נוגדנים נגד חלבוני תאי בטא, כאשר הם מטופלים בוויטמין B3 (PP או ניאצין), מראים ירידה דרסטית בשכיחות במהלך שבע שנות החיים הראשונות.
מתח ודיכאון
הלחץ הפסיכולוגי הקשור לאורח החיים של חולה הסוכרת מסוג 1 הוא בסדר גודל ניכר; באופן לא מפתיע, הסיבוכים של פתולוגיה זו כוללים גם תסמיני דיכאון ודיכאון רציני.
כדי להימנע מכך, ישנם אמצעי מניעה הכוללים: פעילות גופנית, תחביבים והשתתפות בארגוני צדקה.
אִינסוּלִין
בניגוד לסוכרת מסוג 2, דיאטה ופעילות גופנית אינם תרופה.
בשל אי ספיקה אנדוקרינית, חולי סוכרת מסוג 1 נאלצים להזריק אינסולין תת עורי או באמצעות שאיבה.
כיום האינסולין בטבע סינתטי; בעבר נעשה שימוש בהורמונים ממוצא מן החי (בקר, סוסים, דגים וכו ').
ישנם ארבעה סוגים עיקריים של אינסולין:
- פעולה מהירה: "האפקט נכנס תוך 15" דקות, מגיע לשיאו בין 30 ל -90 ".
- משחק קצר: "האפקט נכנס תוך 30" דקות, מגיע לשיאו בין שעתיים ל -4 שעות.
- פעולה בינונית: ההשפעה מתרחשת תוך 1-2 שעות, עם שיא בין 4 ל -10 שעות.
- ארוך טווח: מנוהל פעם ביום, יש לו השפעה המתרחשת תוך 1-2 שעות, עם "פעולה ממושכת שנמשכת לכל 24.
תשומת הלב! עודף אינסולין יכול לגרום להיפוגליקמיה (
ניהול תזונתי וגילוי גלוקוז בדם הם שני גורמים חשובים מאוד המשמשים למניעת עודף ופגם באינסולין אקסוגני.
בנוגע לתזונה, אחת מאבני היסוד היא ספירת הפחמימות; אולם, מה שנוגע להערכה הגליקמית מספיק להשתמש במכשיר אלקטרוני (גלוקומטר).
ראה גם: דיאטה לסוכרת מסוג 1.
מטרת הניהול התזונתי / הורמונלי היא לשמור על גליקמיה סביב 80-140mg / dl בטווח הקצר והמוגלובין מסוכרר מתחת ל -7%, על מנת להימנע מסיבוכים ארוכי טווח.
למידע נוסף: תרופות לטיפול בסוכרת מסוג 1 "
השתלת לבלב
בסוכרת מסוג 1, במיוחד במקרים בהם הטיפול באינסולין קשה יותר, ניתן לבצע גם השתלת תאי בטא בלבלב.
הקשיים קשורים לגיוס תורמים תואמים ותופעות הלוואי בשימוש בתרופות נגד דחייה.
שיעור ההצלחה בשלוש השנים הראשונות (המוגדרות כעצמאות לאינסולין) מוערך בכ -44%.
אֶפִּידֶמִיוֹלוֹגִיָה
סוכרת מסוג 1 מהווה 5-10% מכלל מקרי הסוכרת, או 11-22,000,000 ברחבי העולם.
בשנת 2006, סוכרת מסוג 1 פגעה ב -440,000 ילדים מתחת לגיל 14 והיתה הסיבה העיקרית לסוכרת בקרב ילדים מתחת לגיל 10.
אבחון הסוכרת מסוג 1 עולה בכ -3% מדי שנה.
המחירים משתנים מאוד ממדינה למדינה:
- בפינלנד, 57 מקרים לכל 100,000 בשנה
- בצפון אירופה ובארצות הברית, 8-17 מקרים לכל 100,000 בשנה
- ביפן ובסין 1-3 מקרים לכל 100,000 בשנה.
אמריקאים אסייתים, אמריקנים היספנים ואמריקאים בעלי צבע היספני נוטים יותר לחלות בסוכרת מסוג 1 מאשר לבנים שאינם היספנים.
מחקר
מחקר על סוכרת מסוג 1 ממומן על ידי ממשלות, תעשייה (למשל חברות תרופות) וארגוני צדקה.
נכון לעכשיו, הניסוי נע לשני כיוונים שונים:
- תאי גזע פלוריפוטנטיים: אלה תאים שניתן להשתמש בהם ליצירת תאי בטא ספציפיים נוספים. בשנת 2014 ניסוי בעכברים נתן תוצאה חיובית, אך לפני שניתן יהיה להשתמש בטכניקות אלה בבני אדם, יש צורך במחקר נוסף.
- חיסון: חיסונים לטיפול או למניעת סוכרת מסוג 1 נועדו לעורר סובלנות חיסונית על תאי בטא בלבלב ואינסולין. לאחר כמה תוצאות לא מוצלחות, אין כרגע חיסון עובד. פרוטוקולים חדשים נפתחו מאז 2014.