כְּלָלִיוּת
ניוון מקולרי הוא מצב בו החלק המרכזי של הרשתית (הנקרא מקולה) מתדרדר ואינו מתפקד כראוי. המחלה מכונה לעתים קרובות ניוון מקולרי הקשור לגיל (AMD או AMD), מכיוון שהיא מופיעה בעיקר אצל אנשים מעל גיל 60.למעשה, קשישים רבים מפתחים את המצב כחלק מתהליך ההזדקנות הטבעי.
מקרים מסוימים של ניוון מקולרי הם קלים ואינם משפיעים לחלוטין על הראייה, בעוד צורות אחרות חמורות ויכולות לגרום לאובדן ראייה בשתי העיניים.
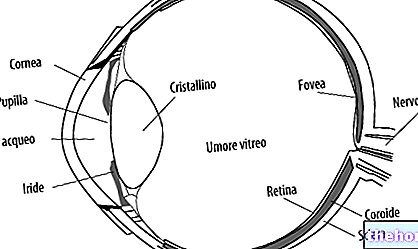
הערה. ניוון מקולרי משפיע על המקולה, חלק מרכזי קטן ברשתית (שכבה של רקמות רגישות המקיפות את החלק האחורי של העין).

סוגי ניוון מקולרי
ניתן להבחין בין שתי צורות עיקריות של ניוון מקולרי הקשור לגיל: יבש ורטוב.
ניוון מקולרי יבש מתרחש כאשר חלבון צהבהב ופיקדונות גליקמיים קטנים, הנקראים "דרוזן", מתחילים להצטבר מתחת לרשתית, עקב ספיגה מחדש של הדם. בשל הימצאותם של דרוסים, המקולה יכולה להפוך לדקה יותר ולהפסיק לפעול כראוי, מה שמוביל להכהה הדרגתית של הראייה. בשלבים המתקדמים יותר של המחלה, דילול שכבת התאים הרגישים יכול להוביל לאטרופיה של הרקמות או למוות. כמו כן, במקרים מסוימים, ניוון מקולרי יבש יכול להתקדם לצורה הרטובה.
ניוון מקולרי רטוב (או רטוב) מהווה רק 10% מכל המקרים. המחלה מאופיינת בצמיחה של כלי דם לא תקינים מהכרואיד, במקולה (neovascularization כורואידית). עיוות ועיוות הראיה נגרמים על ידי דליפת דם ונוזלים מכלי הדם החדשים, אשר נאספים מתחת למקולה ומרימים אותה. ניוון מקולרי רטוב הוא אגרסיבי יותר מהצורה היבשה, מכיוון שהוא יכול לגרום לאובדן מהיר וחמור של הראייה המרכזית (הנגרמת על ידי הצטלקות של כלי הדם).
ניוון מקולרי לנוער
צורות שונות של ניוון מקולרי משפיעות על ילדים, בני נוער או מבוגרים. רבות ממחלות הנוער (או ההתחלה המוקדמות) הן תורשתיות והן מכונות נכון יותר בשם דיסטרופיות מקולריות.

מחלת סטארגרדט היא הצורה הנפוצה ביותר של ניוון מקולרי לנוער. המצב בדרך כלל מתפתח במהלך הילדות וההתבגרות וכמעט תמיד יורש כתכונה אוטוזומלית רצסיבית (כלומר הוא מתרחש רק כאשר ילד יורש שני עותקים של הגן ABCA4 שהשתנה, כל אחד מההורים הנושאים את המחלה). סימן ההיכר של מחלת סטארגרדט הוא ירידה בראייה המרכזית. אובדן הראייה ההדרגתי, הקשור למחלה, נגרם על ידי מותם של תאי פוטורצפטור במקולה ומעורבותו של אפיתל הפיגמנט ברשתית.
תסמינים
למידע נוסף: תסמינים של ניוון מקולרי סנילי
ניוון מקולרי הוא בדרך כלל דו -צדדי, אם כי המראה הקליני ומידת האובדן הראייה יכולים להשתנות מאוד בין שתי העיניים; אם רק עין אחת מעורבת, השינויים בראייה לא עשויים להיות ניכרים מכיוון שהאחרת נוטה לפצות על ראייה ירודה.
- סימפטומים של ניוון מקולרי יבש כוללים ראייה מרכזית מטושטשת או הימצאות נקודה עיוורת קטנה בשדה הראייה. עם הזמן הנקודה העיוורת הולכת וגדלה והולכת ופוגעת בראייה, מה שהופך את הקריאה, הנהיגה או פעילויות יומיומיות אחרות לקשות יותר.
- סימפטומים של ניוון מקולרי רטוב בדרך כלל מתחילים ומחמירים במהירות, מה שמוביל לאובדן פתאומי של ראייה מרכזית. ביטויי המחלה כוללים ראייה מעוותת, מבולבלת או לא סדירה.
ללא קשר לסוג הניוון המקולרי, התסמינים השכיחים ביותר כוללים:
- ירידה בחדות הראייה;
- קושי לראות בסביבות בהירות (פוטופוביה);
- הצורך במקור אור בהיר יותר ויותר לראות מקרוב;
- קושי או חוסר יכולת לזהות את פניהם של אנשים
- קושי להסתגל מחושך לאור.
ניוון מקולרי כמעט אף פעם לא גורם לעיוורון מוחלט, מכיוון שהוא אינו משפיע על הראייה ההיקפית (הוא אינו משפיע על כל הרשתית), אך הוא יכול לגרום לליקוי ראייה משמעותי. לדוגמה, עם ניוון מקולרי מתקדם, ניתן להבחין בקווי המתאר של שעון, אך ייתכן שהמטופל לא יוכל לראות את שעוני השעון כדי לספר מה השעה.
סיבות וגורמי סיכון
הסיבה המדויקת לניוון מקולרי עדיין לא ידועה, אולם מומחים רבים סבורים כי גורמי סיכון מסוימים תורמים להתפתחות ניוון מקולרי.
גורם הסיכון הגדול ביותר הוא הגיל. מחקרים מראים כי אנשים מעל גיל 60 נמצאים בסיכון גבוה יותר: עד גיל 65, המקולה מתחילה להתנוון בכ -10% מהחולים. שכיחות הנזק עולה ל -30% בנבדקים בגילאי 75-85.
תורשה היא גורם סיכון נוסף לניוון מקולרי. אנשים שיש להם קרוב משפחה שחולה במחלה נוטים יותר לפתח ניוון מקולרי.
גורמי סיכון נוספים כוללים עישון, השמנה, אוכלוסייה קווקזית, מין נשי, תזונה דלת פירות וירקות, חשיפה ממושכת לאור השמש או סוגים אחרים של אור אולטרה סגול, יתר לחץ דם ורמות כולסטרול גבוהות בדם.
אִבחוּן
אנשים רבים אינם מודעים לכך שיש להם ניוון מקולרי עד שיש להם בעיות ראייה משמעותיות או עד שמזהה את המצב במהלך בדיקת עיניים. אבחון מוקדם של ניוון מקולרי הקשור לגיל הוא חשוב מאוד, מכיוון שיש טיפולים מסוימים שיכולים לעכב או להפחית את חומרת המחלה.
לאבחון ניוון מקולרי יבש, בדיקה מלאה של העין בעזרת אופטלמוסקופ, מכשיר המאפשר לראות את הרשתית ומבנים אחרים בחלק האחורי של העין, עשויה להספיק. אם רופא העיניים חושד בצורה הרטובה, ניתן לבצע פלואורנגיוגרפיה וטומוגרפיה קוהרנטית אופטית (OCT).

טומוגרפיה של קוהרנטיות אופטית (OCT) יכולה להדגיש במדויק אזורים שבהם הרשתית היא הדקה ביותר או שבהם קיימת בצקת.
בדיקת חדות ראייה מסייעת לקבוע את היקף הראייה החלשה המרכזית. ניתן להשתמש בבדיקת רשת אמסלר רשת, אחת השיטות הפשוטות והיעילות ביותר לניטור בריאות מקולרית, לאיתור שני סוגי התנוונות מקולרית. הרשת של אמסלר היא, במהותה, דפוס של קווים ישרים המצטלבים (בדומה לנייר גרף), עם נקודה שחורה באמצע. בבדיקה זו המטופל מכסה עין אחת ובוהה בנקודה השחורה המרכזית, ושומר על הרשת במרחק 12-15 סנטימטר מהפנים שלך. עם ראייה רגילה, כל קווי הרשת המקיפים את הנקודה השחורה ישרים, מרווחים באופן שווה, ללא אזורים חסרים או למראה לא תקין. אם מסתכלים ישירות על הנקודה המרכזית כאשר העין חשופה, הקווים המקיפים אותה נראים כפופים, מעוותים ו / או חסרים, עלולה להיות חשד למחלה המשפיעה על המקולה.
אנשים שמפתחים ניוון מקולרי צריכים לעבור בדיקות סדירות כדי לעקוב כל הזמן אחר התקדמות המחלה ובמידת הצורך להתחיל טיפול.















.jpg)
-cos-cause-sintomi-e-cura.jpg)


