מהי דיאליזה
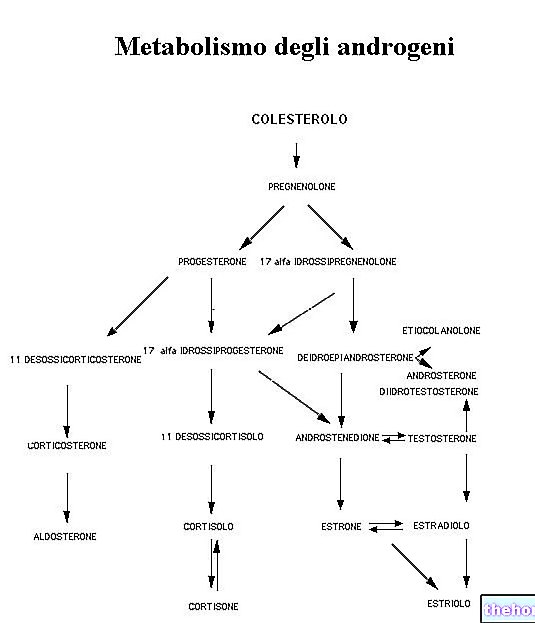
דיאליזה היא טיפול המשחזר באופן מלאכותי פונקציות מסוימות של הכליה, ומנקה את הדם מעודפי מוצרי פסולת ומים.

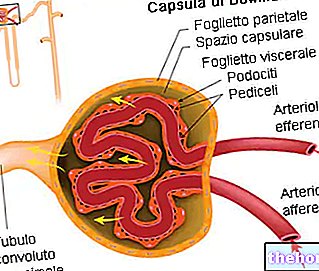
הדיאליזה מכבדת את עקרונות הדיפוזיה הפסיבית של המומסים ואולטרה -סינון של נוזלים, ומאפשרת לשחזר את הסינון המתרחש בכליה. הדם של המטופל זורם דרך קרום דיאליזה עם נקבוביות בגדלים שונים, גדולים מספיק בכדי לאפשר ליונים קטנים ומומסים לעבור בין שני תאי נוזלים, אך לא מספיק בכדי לתת לרכיבים גדולים יותר, כגון תאי דם אדומים וחלבוני פלזמה, להימלט. בצד השני של הממברנה זורם נוזל דיאליזה מסוים, שהרכבו מבטיח כי המומסים החשובים ביותר יישארו במחזור הדם.
למרות שדיאליזה אינה תרופה, היא יכולה להאריך את אורך חייו של המטופל בזמן ההמתנה לתורם שיהיה זמין להשתלת כליה.
סינון כלייתי ודיאליזה
כל יום הכליות מסננות את הדם, מסלקות פסולת ועודפי מים ויונים המרכיבים יחד את השתן. כשהן בריאות, הכליות מווסתות את ריכוז היונים (Na +, K +, H +, HCO3-), מומסים אחרים (כגון גלוקוז, חומצות אמינו וכו ') והמים בדם ומוציאים חומרי פסולת מ חילוף חומרים. עם זאת, אם נפרונים, היחידות התפקודיות של הכליה, ניזוקו, התהליכים התקינים המתרחשים בתוכם (סינון, הפרשה, ספיגה חוזרת והפרשה) עלולים להיפגע. כתוצאה מכך, כמות מוצרי הפסולת בדם מצטברת לרמות מסוכנות - ובהיעדר טיפול - עלולה להתגלות קטלנית.
דיאליזה היא טיפול המפצה על היעילות הירודה של חלק מתפקודי הכליות שהמחלה משתנה:
- הסרת חומרים רעילים (אוריאה, חומצת שתן, קריאטינין ומולקולות אחרות);
- איזון מחדש של אלקטרוליט וחומצה, תוך שמירה על חומרים מסוימים, כגון אשלגן, נתרן וביקרבונט, ברמה בטוחה בדם;
- הסרת נוזלים (נלקחת דרך האוכל ולא מסולקת באמצעות דיורזיס).
כשצריך
אובדן תפקוד הכליות יכול להיות התוצאה השכיחה של מגוון רחב של מחלות, הפוגעות ישירות בכליות (למשל: גלומרולונפריטיס, כליות פוליציסטיות, מחלות כליות כרוניות, זיהומים חוזרים בכליות וכו ') או בעקיפין (כגון סוכרת או יתר לחץ דם).
אם הכליות מפסיקות לפעול כראוי, פסולת מצטברת בדם וגורמת לביטויים כגון:
- הוא התכופף;
- עור מגרד
- עייפות (עייפות קיצונית);
- דם בשתן (המטוריה),
- נפיחות בכפות הרגליים, הידיים והקרסוליים.
הסימפטומים נוטים להופיע כאשר המחלה מתקדמת, מכיוון שלכליה יש עתודה תפקודית גדולה. דיאליזה מומלצת להופעת סימנים קליניים המייצגים אובדן חמור בתפקוד הכליות, עם רמות גבוהות מסוכנות של מוצרי פסולת בדם (אורמיה).
במקרים מסוימים, דיאליזה עשויה להיות מומלצת ללא קשר אם המטופל החל לחוות סימפטומים של אורמיה. קצב סינון גלומרולרי של פחות מ -15 מ"ל לדקה (GFR, מודד כמה מיליליטר דם הכליות מסוגלות לסנן בזמן נתון) הוא "אינדיקציה תקפה להתחלת טיפול בדיאליזה".
אי ספיקת כליות חריפה. סיבה נפוצה מדוע ייתכן שיהיה צורך בדיאליזה היא זיהום חמור בכליות המוביל לאובדן תפקודי פתאומי (המכונה אי ספיקת כליות חריפה). במקרה זה, טיפול בדיאליזה נחוץ באופן זמני בלבד, עד לשחזור הפעילות הפיזיולוגית של הכליות.
סוגי דיאליזה
שני סוגי הדיאליזה העיקריים, המודיאליזה ודיאליזה פריטונאלית, מסירים פסולת ונוזלים עודפים מהדם בדרכים שונות.
- המודיאליזה
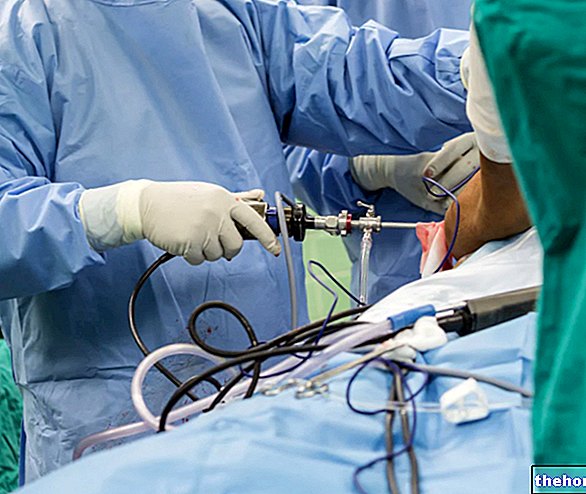
המודיאליזה כוללת מעבר של דם המטופל דרך מערכת הנקראת כליה מלאכותית. מכשיר הדיאליזה מכיל קרום חדיר למחצה המחלק את החלל הפנימי למספר תאים: האחד מכיל את נוזל הדיאליזה, השני הדם הנשלח למכונה ממערכת צנתר עורקי. ככל שהדם ממשיך בתוך המכשיר, חילופי מומסים בין הדם לנוזל הדיאליזה מתרחשים דרך הממברנה. קרום זה, בהיותו חדיר למחצה, מאפשר מעבר של מולקולות בהתאם לשיפוע האלקטרוכימי שלהן (דיפוזיה פסיבית), ומונע את זה של האלמנטים הדם והחלבונים. רמות מרכיבי נוזל הדיאליזה יכולות להשתנות ולרוב נקבעות על ידי נפרולוג בהתאם לצרכי המטופל הבודד, על מנת להקל על תנועת מולקולות מסוימות בכיוון מסוים. לאחר שהחליפה התרחשה, הדם עוזב את המכשיר וחוזר למטופל דרך קטטר ורידי. רוב החולים דורשים שלוש מפגשים בשבוע, כל אחד נמשך ארבע שעות.
- דיאליזה פריטונאלית
דיאליזה פריטונאלית משתמשת בממברנה בתוך הגוף, הצפק, באותו אופן בו משתמשים בקרום החצי -חדיר בהמודיאליזה. הצפק הוא קרום דק המקיף את החלק הפנימי של הבטן ומקיף ותומך באיברי הבטן, כגון הקיבה והכבד. בדומה לכליות, הצפק מכיל אלפי כלי דם קטנים, מה שהופך אותו שימושי כמכשיר סינון. במהלך סוג זה של דיאליזה, נוזל הדיאליזה מוחדר דרך צנתר לחלל הצפק, ובכך יש חילופי מומסים בין הדם הזורם דרך נימי הצפק לבין נוזל הדיאליזה הכלול בחלל הצפק. פרק זמן מסוים (בערך 4-6 שעות), הנוזל הדיאליז מוסר מחלל הבטן.
יתרונות וחסרונות
במקרים רבים, הבחירה באיזה סוג דיאליזה להשתמש תלויה בחולה, שכן הן המודיאליזה והן הדיאליזה הצפקית מניבות תוצאות דומות. עם זאת, בעיות בריאות מסוימות יכולות להפוך את השיטה הרצויה יותר לשיטה אחרת (למשל, אם המטופל עבר ניתוח קודם בבטן).
בדרך כלל, דיאליזה פריטונאלית בדרך כלל מומלצת כצורת הטיפול הראשונה ל:
- ילדים מגיל שנתיים;
- מבוגרים הסובלים ממחלת כליות אך אינם סובלים ממצבים בריאותיים חמורים אחרים, כגון מחלות לב או סרטן.
המודיאליזה בדרך כלל מומלצת לאנשים שאינם יכולים לעבור דיאליזה פריטונאלית, כגון חולים מבוגרים, שאינם במצב בריאותי כללי. ההחלטה איזו שיטת טיפול לנקוט היא לא סופית והאם אפשר לעבור מסוג דיאליזה לסוג אחר. .
דיאליזה יכולה לגרום לכמה תופעות לוואי:
- עייפות. ביטוי לא רצוי נפוץ הן בהמודיאליזה והן בדיאליזה הצפק היא תחושת עייפות מתמשכת, הנגרמת על ידי שילוב של השפעות שיכולות להיות לטיפול על הגוף.
- אֲנֶמִיָה. זהו סיבוך שכיח של אי ספיקת כליות כרונית, בשל ההפרשה המופחתת של אריתרופויטין, הורמון הממריץ את היווצרות כדוריות הדם האדומות. הגבלות תזונתיות או אובדן ברזל וויטמינים באמצעות המודיאליזה יכולים לתרום לאנמיה.
- היחלשות העצמות. אם הכליות הפגועות אינן מסוגלות עוד לעבד ויטמין D, עלולות להתרחש הפרעות בחילוף החומרים בסידן.
- עִקצוּץ. אנשים רבים שעוברים המודיאליזה חווים עור מגרד, שלעתים קרובות הוא גרוע יותר במהלך ההליך או מעט אחריו. ההערכה היא כי השפעה זו נובעת מהצטברות אשלגן בגוף. הימנעות ממזונות עשירים באשלגן יכולה לסייע בהפחתת התדירות והחומרה של סימפטום זה.
- לחץ דם נמוך (תת לחץ דם). ירידה בלחץ הדם היא אחת מתופעות הלוואי השכיחות ביותר של המודיאליזה, במיוחד אם החולה חולה סוכרת. לחץ דם יתר יכול להיגרם מירידה ברמות הנוזלים המתרחשות במהלך הדיאליזה. הדרך הטובה ביותר למזער את תסמיני לחץ הדם הנמוך (קוצר נשימה, התכווצויות בטן ושרירים, בחילות או הקאות) היא לשמור על צריכת הנוזלים היומית ברמות המומלצות על ידי הרופא.אם הסימפטומים של תת לחץ דם נמשכים, כנראה שצריכה התאמה של כמות הנוזלים המשמשים במהלך הדיאליזה.
- התכווצות שרירים. במהלך מפגש המודיאליזה, אנשים מסוימים חווים התכווצויות שרירים, בדרך כלל ברגליים התחתונות. השפעה זו נובעת ככל הנראה מתגובת השריר לאובדן נוזלים המתרחשת במהלך המודיאליזה.לפעמים ניתן להקל על התכווצויות על ידי התאמת צריכת הנוזלים והנתרן בין טיפולי המודיאליזה.
- עומס יתר של נוזלים. מאחר ונוזל מוסר מהגוף במהלך המודיאליזה, שתיית יותר נוזלים מהמומלץ בין טיפולי המודיאליזה עלולה לגרום לסיבוכים מסכני חיים, כגון אי ספיקת לב או הצטברות נוזלים בריאות (בצקת ריאות).
- לחץ דם גבוה (יתר לחץ דם). אם אתם צורכים יותר מדי מלח או שותים יותר מדי נוזלים, לחץ דם גבוה עלול להחמיר ולהוביל לסיבוכים בלב.
- רמות אשלגן גבוהות (היפרקלמיה). אשלגן הוא מינרל המוסר בדרך כלל מהגוף דרך הכליות. אם אתה לוקח יותר אשלגן מהמומלץ, הרמה יכולה להיות גבוהה מדי ובמקרים חמורים היא עלולה לגרום לבעיות לב.
- עמילואידוזיס. עמילואידוזיס הקשור לדיאליזה מתפתח כאשר חומר חלבון מהדם מופקד בגידים ובמפרקים, וגורם לכאבים, נוקשות והתנפחות מפרקים. המצב שכיח יותר בחולים העוברים המודיאליזה ארוכת טווח (בדרך כלל יותר מחמש שנים).
- זיהומים סטפילוקוקליים. לחולים בהמודיאליזה יש סיכון מוגבר לפתח זיהום "סטפילוקוקוס אאוראוס. תהליך המודיאליזה יכול לאפשר לחיידקים להיכנס לגוף שם הם יכולים לגרום לזיהום פולשני חמור. זה יכול להתפשט דרך הדם, ולהוביל לתפקוד לקוי של האיברים" (אלח דם) ). אלח דם הקשור לזיהום סטאפ פולשני הוא גורם המוות השני בשכיחותו, לאחר מחלות לב, בחולים שעוברים המודיאליזה.
- דַלֶקֶת הַצֶפֶק. תופעת לוואי שכיחה של דיאליזה פריטוניאלית היא זיהום חיידקי של הצפק. דלקת הצפק יכולה להתרחש אם ציוד הדיאליזה לא נשמר כמעוקר כהלכה. לחולים בהמודיאליזה יש סיכון נמוך יותר ללקות בזיהום, אך אם זה קורה, זה נוטה להיות חמור יותר.
- עלייה במשקל. נוזל הדיאליזה המשמש במהלך דיאליזה פריטונאלית מכיל מולקולות סוכר שחלקן יכולות להיספג בגוף. השפעה זו עלולה להוביל לעלייה במשקל אם צריכת הקלוריות היומית אינה מופחתת בעזרת תזונה מספקת שאפשר לתמוך בה. ייעוץ - מפעילות גופנית סדירה.
תוצאות
דיאליזה היא טיפול מאתגר הדורש שיתוף פעולה ניכר של המטופל, אך הוא גם מהווה אמצעי פוטנציאלי להצלת חיים. הצלחת הדיאליזה בטיפול באי ספיקת כליות תלויה במספר גורמים, כולל גיל המטופל וכל מחלה כרונית נלווית (כגון מחלות לב או סוכרת). האטיולוגיה של המחלה משפיעה גם על שיעורי ההישרדות; למשל, אנשים הסובלים מאי ספיקת כליות הנגרמת ממחלת כליות פוליציסטית וגלומרולונפריטיס נוטים לפרוגנוזה טובה יותר לטווח ארוך מאשר לחולים החווים את המצב כסיבוך של לחץ דם גבוה או סוכרת. למרבה הצער, דיאליזה יכולה רק לפצות במידה מסוימת על אובדן תפקוד הכליות ואינה מהווה תרופה קבועה. אנשים רבים נשארים בדיאליזה לתקופה ארוכה (במקרים מסוימים, למשך שארית חייהם), אך למשמעותית משמעותית מיעוט החולים, המטרה הסופית היא השתלת כליה, שהיא הטיפול הטוב ביותר לאי ספיקת כליות. מועמד מתאים לניתוח כזה חייב לעבור דיאליזה עד שתורם תואם זמין (מת או חי) פרק זמן זה יכול לנוע בין מספר חודשים. עד כשלוש שנים ואינם כשירים להשתלת כליה, בשל "מצב בריאותי חמור אחר, כגון גידול או מחלת לב קשה, הם יצטרכו לעבור דיאליזה למשך שארית חייהם. לעתים קרובות, זוהי אופציה בטוחה יותר מהשתלה.


-cos-cause-sintomi-e-rimedi.jpg)