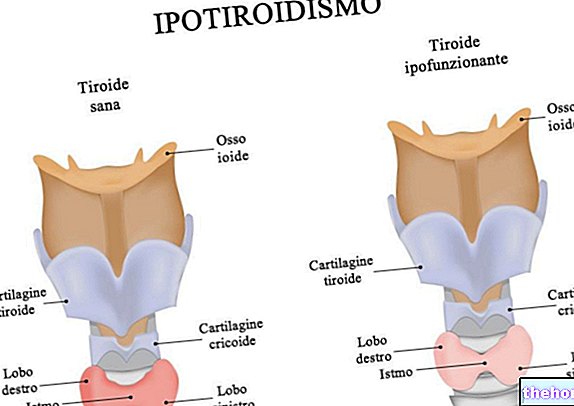
המצב מתרחש עקב נמק היפופיזה איסכמי, בדרך כלל משני לאובדן כמות דם מסכנת חיים (דימום ברחם) או ירידה חמורה בלחץ הדם (תת לחץ דם). הפחתת אספקת הדם ומחסור בחמצן הנובעים מאירועים אלה עלולים לפגוע בבלוטת יותרת המוח (בלוטה קטנה הממוקמת בבסיס המוח), שכבר אינה מסוגלת לייצר מספיק הורמונים. מצב של אי ספיקת יותרת המוח (היפופיטוטריזם).
לאחר לידת התינוק, חוסר אספקת חלב ואי חידוש הווסת (אמנוריאה לאחר ההריון) הם התסמינים השכיחים ביותר.
אבחון תסמונת שיהאן מחייב ביצוע בדיקות נוירו -רדיולוגיות ומינון הורמוני יותרת המוח, במצבים בסיסיים ולאחר בדיקות גירוי מסוגים שונים. חקירות אלו נועדו לקבוע אילו הורמוני יותרת המוח חסרים ואם יש צורך להחליפם. תרופתית.
הטיפול בתסמונת שיהאן כרוך בדרך כלל בטיפול תחליפי הורמונים, שאופנן על בסיס ההורמונים שחסרים לאישה.
וממצב של הלם, המתרחש במהלך הלידה או מיד אחריה.
מצב זה נקרא גם היפופיטויטריזם לאחר לידה, מצב זה מאופיין בהפרשה מופחתת או נעדרת של הורמון אחד או יותר של יותרת המוח (או יותרת המוח). הצגת תסמונת שיהאן משתנה בין מטופל אחד למשנהו (ביטויים קליניים נעים בין תסמינים לא ספציפיים. לתרדמת). בדרך כלל, הפרשת חלב (agalease) אינה מופיעה והחולה עשוי להתלונן על עייפות, אמנוריאה, אי סבילות לקור ואיבוד שיער ערווה ושחי.
לרוב החולים יש תסמינים קלים ולכן תסמונת שיהאן אינה מאובחנת ומטופלת לאורך זמן.
, פוריות, לחץ דם, ייצור חלב אם ותהליכי חיים רבים אחרים. לכן מחסור בהורמונים אלה עלול לגרום לבעיות בכל הגוף.
כדי להבין טוב יותר כיצד פגיעה בבלוטת יותרת המוח מעורבת בתסמונת שיהאן, יש לזכור כמה מושגים לגבי ההורמונים המיוצרים על ידיה:
- ACTH (הורמון אדרנו -קורטיקוטרופי): מעורר את בלוטת יותרת הכליה לייצר קורטיזול. מחסור ב- ACTH גורם למחסור בקורטיזול עקב היפואקטיביות של בלוטות יותרת הכליה.
- אוקסיטוצין: הורמון הנחוץ ללידה, לידה (מעורר התכווצויות) והנקה.
- PRL (פרולקטין או הורמון לקטוטרופי): אחראי לייצור חלב על ידי אמהות לאחר לידה. מחסור בפרולקטין קשור להפחתה או היעדר מוחלט של הנקה. בתסמונת שיהאן, הנקה אינה מתרחשת, שכן נמק יותרת המוח גורם להרס התאים הגלקטוטרופיים האחראים לייצור פרולקטין (PRL).
- TSH (הורמון מגרה בלוטת התריס או תירוטרופי): מסדיר את ייצור ההורמונים על ידי בלוטת התריס. חוסר או מחסור בהורמון תירוטרופי משפיע על פעילות בלוטת התריס (בפרט על ייצור T3 ו- T4), וכתוצאה מכך תת פעילות של בלוטת התריס.
- LH (הורמון luteinizing) ו- FSH (הורמון מגרה זקיקים): לשלוט על הפוריות משני המינים (ביוץ אצל נשים, ייצור זרע אצל גברים) ולעורר הפרשת הורמוני מין מהשחלות והאשכים (אסטרוגן ופרוגסטרון אצל נשים; טסטוסטרון אצל נשים) בתסמונת שיהאן, אמנוריאה לאחר ההריון מתרחשת עקב מעורבות איסכמית של האזור האחראי לייצור הורמונים גונדוטרופיים יותרת המוח, עם חוסר הפרשה של LH ו- FSH.
- GH (הורמון גדילה או סומטוטרופי): הוא הכרחי להתפתחות אצל ילדים (עצמות ומסת שריר), אך יש לו השפעות על האורגניזם כולו לאורך כל החיים.במבוגרים, מחסור בהורמון גדילה יכול להוביל לחוסר אנרגיה גופנית, לשינויים בהרכב הגוף. (עלייה בשומן וירידה במסת השריר) והגברת הסיכון הקרדיווסקולרי.
- ADH (הורמון אנטי -דיורטי או וזופרסין): מסייע בשמירה על איזון מים תקין. מחסור בהורמון נוגד חמצן (או וזופרסין) משפיע על הכליות ועלול לגרום לסוכרת אינסיפידוס. מצב זה מתבטא בדרך כלל בצמא רב, שתן מדולל והשתנה תכופה (פוליאוריה), במיוחד במהלך הלילה.
גורמי סיכון
כל מצב שמגדיל את הסיכוי לאובדן דם חמור (דימום) או לחץ דם נמוך במהלך הלידה יכול להגביר את הסיכון לתסמונת שיהאן.
גורמי הסיכון העיקריים כוללים הריון תאומים וסיבוכי שליה.
בנשים הסובלות מדימום חמור לאחר לידה, מצבים אחרים שיכולים לשחק תפקיד בפתוגנזה של תסמונת שיהאן כוללים היפרטרופיה פיזיולוגית של בלוטת יותרת המוח בהריון (כך שבלוטת יותרת המוח זקוקה לאספקת דם מוגברת כדי לתמוך בפעילותה), קרישה תוך -וסקולרית מופצת. ואוטואימוניות.
לדעת
דימום ברחם לאחר לידה הוא סיבוך נדיר למדי ויש לציין כי תסמונת שיהאן מופיעה בתדירות נמוכה אפילו יותר. שני הסיכונים מצטמצמים מאוד עם טיפול ומעקב אחר האישה במהלך הלידה והלידה.
כמו כן יש לציין כי תסמונת שיהאן אינה שכיחה במדינות מתועשות, בעיקר בשל שיפור הטיפול המיילדותי וזמינות עירויי דם מהירים, אולם הסיכון נותר לנשים במדינות בדרך להתפתחות.
, או שהם מתבטאים בהיפופיטואיזם מופץ פתאומי.
ביטויים של תסמונת שיהאן מתרחשים עקב מחסור בהורמונים המיוצרים על ידי בלוטת יותרת המוח. בנוסף לייצור חלב אם, ההשפעות של תפקוד לקוי זה משפיעות על פעילות בלוטת התריס ובלוטת יותרת הכליה ועל המחזור החודשי.
מחסור או היעדר של אחד, רבים או של כל הורמוני יותרת המוח יכולים להוביל לשינויים גדולים בגוף (למעט אוקסיטוצין ופרולקטין).
התמונה הקלינית של תסמונת שיהאן יכולה להיות ניכרת קלינית (כלומר החסר ההורמונלי ניכר קלינית) או סמויה (היא מופיעה רק במצבים מסוימים, כגון לחץ חמור, או מתגלה רק באמצעות כמה בדיקות הורמון ספציפיות).
תסמונת שיהאן: כיצד היא מתבטאת
תסמונת שיהאן יכולה לייצר סימנים ותסמינים שונים, התלויים באיזה הורמון יותרת המוח חסר או חסר וכוללים:
- קושי או חוסר יכולת להניק
- היעדר זרימות הווסת (אמנוריאה) או מחזור נדיר (אוליגומנוריאה);
- ירידה בערכי לחץ הדם;
- רמות סוכר נמוכות (גלוקוז) בדם (היפוגליקמיה)
- פעימות לב לא סדירות;
- קשיי ריכוז וישנוניות
- כאבי בטן;
- עייפות;
- נפיחות כללית;
- חוסר סובלנות קר;
- עלייה במשקל או להיפך, ירידה במשקל.
יש לציין כי אצל נשים רבות התסמינים של תסמונת שיהאן אינם ספציפיים ולרוב מיוחסים למצבים אחרים (למשל: עייפות יכולה להתפרש כתוצאה מהפיכתה לאם). ישנם מקרים אם כן שבהם יתכן כי לא מופיעות הפרעות כלל: היקף הסימפטומים של תסמונת שיהאן מתואמים, למעשה, למידת הפגיעה בבלוטת יותרת המוח. היפופיטויטריזם לאחר לידה יכול אפוא להשפיע על ייצור הורמון אחד או יותר.
חלק מהנשים חיות שנים בלי לדעת שהבלוטת יותרת המוח שלהן אינה מתפקדת כראוי. עם זאת, מתח גופני קיצוני, כגון זיהום חמור או ניתוח, יכול פתאום לעורר אי ספיקת בלוטת התריס או יותרת הכליה.
סיבוכים
הורמוני יותרת המוח שולטים בהיבטים רבים של חילוף החומרים, ולכן תסמונת שיהאן יכולה לגרום למספר בעיות, כולל:
- משבר האדרנל (מצב קשה בו בלוטות האדרנל מייצרות מעט מדי הורמון קורטיזול)
- לחץ דם נמוך (תת לחץ דם);
- הפחתה ברמות הנתרן בפלזמה;
- אי סדרים במחזור החודשי;
- אִי פּוּרִיוּת;
- חולשה וסבילות מופחתת לפעילות גופנית.
משבר האדרנל: מצב מסכן חיים
הסיבוך החמור ביותר של תסמונת שיהאן הוא משבר האדרנל, שהוא מצב פתאומי ומסכן חיים שבו לחץ דם נמוך, הלם, תרדמת ומוות מתרחשים ברצף.
. באיסוף מידע אודות ההיסטוריה הרפואית של המטופל, חשוב להזכיר כל סיבוך של לידה, ללא קשר למועד בו נולד התינוק, שכן הפרעות הקשורות לתסמונת שיהאן עלולות להופיע מאוחר. נתונים שימושיים אחרים על מנת לדווח לרופא הם אמנוריאה וחוסר ייצור חלב, שני סימנים מרכזיים לתסמונת שיהאן.