כְּלָלִיוּת
טכיקרדיה פרוקסיסמלית היא "הפרעת קצב המאופיינת בעלייה בקצב ומהירות פעימות הלב. התחלה פתאומית ופתאומית.

התקפות של טכיקרדיה פרוקסימית משתנות משך הזמן, בין מספר שניות למספר שעות, או אפילו ימים. הם יכולים להתרחש אצל אנשים בריאים, ללא מחלות לב או רגשות אורגניים אחרים. הפרעת קצב זו, למעשה, שכיחה בינקות וילדים, אך יכולה להתעורר גם בנבדקים הנתונים לרגשות חזקים או מאמצים גופניים קשים. התסמין האופייני לטכיקרדיה פארוזיססטית הוא דפיקות חזקות. מקרים חמורים הרבה יותר הם המקרים של טכיקרדיה פרוקסימית הקשורים להפרעת לב: הסימפטומים של דפיקות לב מתווספים לאלה של קוצר נשימה, אורתופניה וכאבים בחזה.
הפרעות קצב, מה הן?
לפני שנמשיך בתיאור של טכיקרדיה בסינוסים, ראוי לסקור בקצרה מהן הפרעות קצב לב.
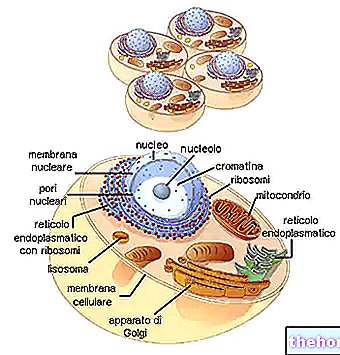
הפרעות קצב לב הן שינויים בקצב דופק תקין, הנקראים גם קצב סינוסים מכיוון שמקורם בצומת הסינואטריאלי. הצומת הסינואטריאלי פולט דחפים להתכווצות הלב ונחשב למרכז הנתיב הדומיננטי, שכן הוא אחראי על פעימות הלב התקינות.
קצב הלב מתבטא בפעימות לדקה ונחשב לנורמלי אם הוא מתייצב בטווח ערכים שבין 60 ל -100 פעימות לדקה. ישנם שלושה שינויים אפשריים ודי בכך שאחד קיים רק כדי שתתעורר הפרעת קצב. הם:
- שינויים בתדירות ובסדירות של קצב הסינוסים. קצב הלב עשוי להיות מהיר יותר (מעל 100 פעימות לדקה → טכיקרדיה) או איטי יותר (פחות מ -60 פעימות לדקה → ברדיקרדיה).
- הווריאציה של מושב מרכז הסמן הדומיננטי, כלומר נקודת המוצא של הדחף הראשוני הקובע את התכווצות שרירי הלב. מרכזי הסמנים הם יותר מאחד בלב, אך הצומת הסינואטריאלי הוא המרכזי והאחרים צריכים לשמש רק להתפשטות הדחפים שהוא מייצר.
- הפרעות בהפצת דחפים (או בהולכה).
המנגנונים הפתופיזיולוגיים * העומדים בבסיס שלושת השינויים הללו מאפשרים להבחין בהפרעות קצב לשתי קבוצות גדולות:
- הפרעות קצב בעיקר עקב שינוי האוטומטיות. הפרעות קצב עם:
- שינויים בתדירות ובסדירות של קצב הסינוסים.
- וריאציה של מושב מרכז הסמן הדומיננטי.
- הפרעות קצב בעיקר עקב שינוי של ההולכה (או התפשטות) של הדחף. הפרעות קצב עם:
- הפרעות התפשטות דחפים.
אוטומטיות, יחד עם קצביות, הן שתי תכונות ייחודיות של כמה תאי שריר המרכיבים את שריר הלב (שריר הלב).
- אוטומטיות: זוהי היכולת ליצור דחפים של התכווצות שרירים באופן ספונטני ולא רצוני, כלומר, מבלי שתכנס מהמוח.
- קצביות: היכולת להעביר בצורה מסודרת דחפי התכווצות.
* פתופיזיולוגיה היא חקר התפקודים המשתנים, עקב מצב פתולוגי, של רקמה, של איבר או, באופן כללי, של אורגניזם.
הסיווג הפיזיופטולוגי אינו היחיד. אנו יכולים גם לשקול את מקור המוצא של ההפרעה ולהבחין בהפרעות קצב כך:
- הפרעות קצב בסינוסים. ההפרעה נוגעת לדחף המגיע מהצומת הסינואטריאלי. באופן כללי, השינויים בתדירות הינם הדרגתיים.
- הפרעות קצב חוץ רחמיות. ההפרעה כרוכה במסלול אחר מלבד הצומת הסינואטריאלי. בדרך כלל, הם מתעוררים בפתאומיות.
האזורים הפגועים מחלקים הפרעות קצב חוץ רחמיות ל:- Supraventricular. ההפרעה משפיעה על אזור הפרוזדורים.
- אטריובנטריקולרי, או ניוד. האזור הפגוע נוגע לצומת אטריובנטריקולרי.
- חדרית. ההפרעה ממוקמת באזור החדר.
מהי טכיקרדיה פרוקסימית
טכיקרדיה פרוקסיסמלית הינה הפרעת קצב המתאפיינת בעלייה פתאומית ופתאומית בתדירות ובמהירות פעימות הלב. המונח פרוקסימלי מצביע על הופעתו הפתאומית של "הפרעת הקצב, המאפיין האחרון" המבדיל אותה מטכיקרדיה סינוסית.

ניתן להגדיר את אלה הקשורים לטכיקרדיה פרוקססימלית כהתקפי טכיקרד אמיתיים, המתאפיינים בקצב לב שבין 160 ל -200 פעימות בדקה. הם יכולים להתרחש במהלך היום (בעמידה) או בלילה (בשינה) ומשתנים לאורךם, מכמה שניות לכמה שעות או אפילו ימים; עם זאת, בדרך כלל הם נמשכים לא יותר מ 2 או 3 דקות. כאשר ההתקפות חורגות מ -24 שעות, נכון יותר לייחס אותן למה שמכונה טכיקרדיות חוץ רחמיות מתמשכות.
סיבות לטכיקרדיה פרוקסימית. פתופיזיולוגיה
ברוב המקרים, אפיזודות של טכיקרדיה פרוקסימית מעורבות אנשים בריאים ללא מחלות לב או מצבים רפואיים אחרים. למעשה, הביטוי הטכיקרדי עולה במקביל במקביל לפעילות גופנית או רגשות עזים, ומסתיים בתום נסיבות אלו. מי שכפוף אליו עלול לסבול מהתקף גם לאחר ימים רבים.
התקפות של טכיקרדיה פרוקסימלית שכיחות גם בגיל הרך ובילדים בריאים: הסיבה נעוצה במאפיינים האנטומיים של הלב בגיל זה. עם זאת, לעתים רחוקות, אך עדיין אפשריות, הן התקפות של טכיקרדיה פרוקסימלית אצל נשים בהריון. מצב מיוחד נוסף. , שעדיין מעורבת נשים, היא זו הקשורה למחזור החודשי: למעשה, פרקים של טכיקרדיה פרוקסימית עלולים להתרחש במהלך הווסת או בשבוע הקודם. לפיכך, הסיבות השכיחות לטכיקרדיה פרוקסימית, בהעדר הפרעות נלוות אחרות, מסוכמות כדלקמן:
- תרגיל.
- חֲרָדָה.
- רֶגֶשׁ.
- הֵרָיוֹן.
- פרק זמן.
- לב של תינוק או ילד.
די שונה המקרה של אותם נבדקים עם מחלות לב או פתולוגיות אורגניות אחרות, כגון יתר פעילות בלוטת התריס. בנסיבות דומות, הסיבות להופעת הטכיקרדיה מיוחסות להפרעה פתולוגית בסיסית. הפתולוגיות הקשורות הנפוצות ביותר הן:
- מחלת לב ראומטית, כלומר עקב מחלה ראומטית.
- מחלת לב איסכמית.
- מחלת לב מולדת.
- קרדיומיופתיה.
- מחלות כלי דם במוח.
- תת פעילות של בלוטת התריס.
- תסמונת וולף-פרקינסון-ווייט, בילדים.
ההסבר הפתופיזיולוגי כיצד משתנה הולכת הדחף בהתרחשות של טכיקרדיה פרוקסימית מעט מסובך. לכן, אנו נגביל את עצמנו לתיאור כמה נקודות מפתח. קשורים לדחף הסינוסים הנורמלי המגיע מהצומת הסינואטריאלי. החיבור החריג של שני הדחפים הללו יוצר אי סדר דרך מסלולי ההולכה, הממוקמים בין הפרוזדורים לחדרים. התוצאה של הפרעה זו גורמת לחפיפה של מספר דחפי התכווצות המגבירים את קצב הלב.
תסמינים
חומרת הסימפטומים של טכיקרדיה פרוקסימית תלויה אכן ב"קשר, אם לאו, עם הפרעות הלב וההפרעות האחרות הנראות למעלה ". למעשה, אדם, הנתון להתקפי טכיקרדיה בלבד, מראה דפיקות (או דופק) ולעתים נדירות קוצר נשימה. חולים הסובלים ממחלות לב או ממחלות כלי דם במוח, לעומת זאת, מציגים סימפטומטולוגיה מורכבת ורצינית הרבה יותר.
התסמינים העיקריים, אם כן, הם:
- דפיקות לב (או דופק). זוהי התוצאה הטבעית של קצב הלב המוגבר.
- קוֹצֶר נְשִׁימָה. זה נשימה קשה. היא מתרחשת, בשכיחות רבה יותר, בחולים עם מחלת לב, שכן תקלה בלב קובעת זרימה לא מספקת של דם מחומצן לכיוון הרקמות. במילים אחרות, תפוקת הלב אינה מספקת. זה גורם למטופל להגדיל את מספר הנשימות כדי להגדיל את זרימת הדם שנשאבת למחזור הדם. מנגנון פיצוי זה, לעומת זאת, אינו נותן את התוצאות הרצויות ומופיעים קוצר נשימה ונשימה מאומצת, מה שמדגים את הקשר בין מערכת הנשימה למערכת הדם.
- אורתופניה. זוהי קוצר נשימה בשכיבה (תנוחת שכיבה). היא מופיעה אצל אנשים הסובלים מהיצרות מיטראלית, שמקריהם החמורים ביותר יכולים להידרדר לבצקת ריאות.
- כאבים בחזה עקב אנגינה פקטוריס. היא מופיעה בחולים עם מחלת לב איסכמית, הנגרמת למשל על ידי טרשת עורקים או היצרות אבי העורקים. קיים חוסר איזון בין הביקוש (שגדל) לבין ההיצע (שאינו מספיק) של חמצן.
- ורטיגו, סינקופה והפרעות ראייה. אלה שלושה ביטויים הקשורים למחלות כלי דם במוח, שבגללם זרימת הדם המחומצן למוח פחות מהרגיל.
אִבחוּן
אבחון מדויק דורש ביקור קרדיולוגי. בדיקות מסורתיות, התקפות להערכת כל פרק אריתמי / טכיקרדי, הן:
- מדידת דופק.
- אלקטרוקרדיוגרמה (א.ק.ג.).
- אלקטרוקרדיוגרמה דינמית על פי הולטר.
מדידת דופק. הרופא יכול לשאוב מידע בסיסי מהערכה של:
- דופק עורקי. הוא מודיע על התדירות והסדירות של קצב הלב.
- דופק ורידי בצוואר. הדירוג שלה משקף את הפעילות הפרוזדורית. זה בדרך כלל שימושי להבנת סוג הטכיקרדיה הקיימת.
אלקטרוקרדיוגרמה (א.ק.ג.). זוהי הבדיקה האינסטרומנטלית המצוינת כדי להעריך את מהלך הפעילות החשמלית של הלב.בהתבסס על העקבות שהתקבלו, הרופא יכול להעריך את חומרת הסיבות לטכיקרדיה פרוקסימית.
אלקטרוקרדיוגרמה דינמית על פי הולטר. זהו א.ק.ג רגיל, עם ההבדל היתרונות שהניטור נמשך 24-48 שעות, מבלי למנוע מהמטופל לבצע פעילויות רגילות בחיי היומיום. זה שימושי כאשר פרקי טכיקרדיה הם ספורדיים ובלתי צפויים.
האנמנזה גם ממלא תפקיד חשוב באבחון, כלומר אוסף המידע של הרופא על מה שהחולה מתאר לגבי התקפי טכיקרד. האנמנזה הכרחית מכיוון שכאמור, טכיקרדיה פאוקסימלית מתעוררת לעתים קרובות עם פרקים בהפרשים של ימים / שבועות. , גם אצל אלה שאין להם הפרעות פתולוגיות מכל סוג אחר. אנשים אלה, אלא אם כן מתקפת הטכיקרדיה מתבצעת, מראים עקבות אק"ג תקינים, מה שהופך את האבחנה הנכונה לבלתי אפשרית.
תֶרַפּיָה
הגישה הטיפולית מבוססת על הגורמים הקובעים את הטכיקרדיה הפרוקססימלית. למעשה, אם היא נובעת מהפרעות לב מסוימות או פתולוגיות אחרות, הטיפולים האפשריים הם תרופתיים, חשמליים וכירורגיים. התרופות המתאימות ביותר נגד טכיקרדיה הן:
- תרופות נגד קצב. הם משמשים לנרמול קצב הלב. לדוגמה:
- כינידין
- פרוקאינאמיד
- דיסופירמיד
- חוסמי בטא. הם משמשים להאטת קצב הלב. לדוגמה:
- Metoprolol
- טימולול
- חוסמי תעלות סידן. הם משמשים להאטת קצב הלב. לדוגמה:
- דילטיאזם
- Verapamil
דרך הניהול היא אוראלית ופרנטרלית.
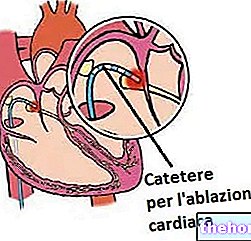
בטיפול חשמלי אנו מתכוונים לאפשרות לגרום ללב לגירוי חשמלי, באמצעות מכשיר הנקרא קוצב לב, אשר קוטע את ההתקף הטכיקרדי ומנרמל את קצב הלב. מוחדר מתחת לעור, ברמת החזה, מכשירים אלה יכולים להיות:
- אוטומטי, כלומר מסוגל לזהות טכיקרדיה ולספק את הדופק המתאים.
- מבוקר חיצוני, כלומר מופעל על ידי המטופל עצמו ברגע הצורך.
קוצבי לב משמשים גם כתחליף לטיפול תרופתי.
ניתוח לב תלוי במחלת הלב המסוימת הקשורה לאפיזודה הטכיקרדית.
יש לציין כי בנסיבות אלה, טכיקרדיה היא סימפטום למחלות לב; לכן, הניתוח נועד לרפא, קודם כל, מחלות לב, וכתוצאה מכך, גם את ההפרעה הקשבית הקשורה. למעשה, אם ייושם טיפול תרופתי נגד טכיקרדיה בלבד, זה לא יהיה מספיק כדי לפתור את הבעיה.
אם, לעומת זאת, טכיקרדיה פראוקסימלית מתעוררת אצל נבדקים בריאים, ללא בעיות לב, ומתבטאת כאפיזודה ספורדית לאחר ריצה, או רגש חזק, אין צורך באמצעים טיפוליים מיוחדים. במקרים אלה, למעשה, הפרעת הקצב מסתיימת מעצמה, אך אם היא אמורה לעורר דאגה מסוימת, כדאי לדעת כי גם מי שנפגע להתקפות אלו יכול לפעול באופן שיפריע לאירוע הטכיקרדי. למעשה, בעזרת התמרונים שנקראים Valsalva או Muller, אפשר לעצור טכיקרדיות על-חוץ-חדריות, כולל הפרוקסימיות, ללא מתן תרופות. תמרונים אלה מבוססים על גירוי נרתיקי, כלומר עצב הוואגס, ויש לתת להם, לראשונה, על ידי הרופא, שידריך את המטופל בשיטות הביצוע הנכונות.