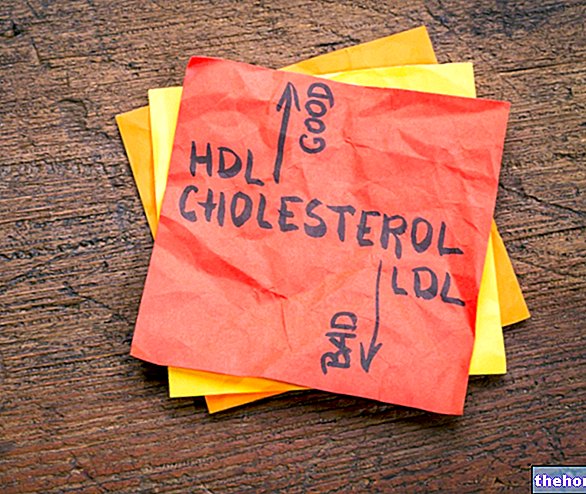
על מנת לאמוד נכון את הסיכון הקרדיווסקולרי של המטופל, בנוסף לכמות הכולסטרול הכוללת בדם, חשוב לדעת את השברים שלו: HDL - המכונה בדרך כלל כולסטרול טוב - ו- LDL או כולסטרול רע.

אלה מורכבים מלב שומנים - עשיר בכולסטרול וחומרים מסיסים בשומן אחרים - המוקף במעטפת חלבון ופוספוליפיד.
בשל ההרכב המיוחד שלהם, מולקולות אלה נקראות ליפופרוטאינים פלזמה.
ליפופרוטאינים מסווגים על בסיס צפיפות, אשר יורדת ככל שתכולת השומנים עולה וההיפך. בפרט, ליפופרוטאינים עם צפיפות נבדלים:
- נמוך מאוד (VLDL);
- נמוך (LDL);
- ביניים (IDL);
- גבוהה (HDL).
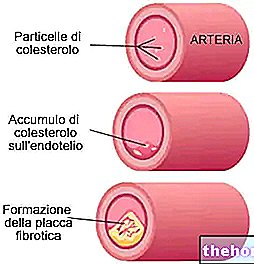
LDL מעבירים את הכולסטרול מהכבד לפריפריה, ובכך מקדמים את הפקדתו על דפנות כלי העורקים העיקריים.
HDLs, לעומת זאת, נושאים כולסטרול מפריפריה של הגוף אל הכבד, ומשמשים מעין נבלות המסוגלות לנקות את העורקים מהפקדות כולסטרול.
לכן אין זה מפתיע שמחקרים אפידמיולוגיים הראו שוב ושוב שרמות הכולסטרול של LDL נמצאות בקורלציה חיובית עם מחלות לב וכלי דם (ככל שרמתן גבוהה יותר, כך הסיכון גבוה יותר), בעוד שלכולסטרול HDL יש מתאם שלילי (גדולה יותר רמת הכולסטרול הטוב, הסיכון הקרדיווסקולרי נמוך יותר).
- הכולסטרול הכולל מבטא את הכמות הכוללת של הכולסטרול הכלול בליפופרוטאינים השונים (LDL + VLDL + HDL). ערך מתחת ל 200 מ"ג / ד"ל של דם נחשב לנורמלי.
- בנוסף לכולסטרול הכולל, חשוב גם למדוד את כמות שני סוגי הכולסטרול העיקריים, כלומר שברי LDL ו- HDL.
- הערך האידיאלי של HDL שווה או עולה על 50 מ"ג / ד"ל של דם: ככל שיש יותר במחזור הדם, כך הסיכון להפרעות במחזור הדם מופחת.
- הקשר בין ערך הכולסטרול הכולל לזה של HDL מעיד, אם כן, על הסיכון לאירועים קרדיווסקולריים שאדם מפעיל. המספר המתקבל צריך להיות:
- פחות מ -5 לגברים ו -4.5 לנשים.
לעתים קרובות היפרכולסטרולמיה אינה גורמת לתסמינים, כמו יתר לחץ דם עורקי (למשל כאבי ראש וסחרחורת), והיא אפילו לא נראית כמו עודף משקל.
לשם כך יש לבדוק מדי פעם את הכמויות:
- מבוגרים צריכים למדוד את רמות הכולסטרול שלהם כל חמש שנים או בתדירות גבוהה יותר אם יש להם גורם סיכון אחד או יותר למחלות לב וכלי דם.
- ילדים ובני נוער צריכים להיבדק, עם זאת, בין הגילאים 9-11 ו-17-21 שנים.
שימוש ממושך בתרופות מסוימות יכול לתרום גם לעלייה בכולסטרולמיה. מנקודת מבט זו, התרופות הנמצאות בסיכון הגבוה ביותר הן:
- תרופות חיסוניות;
- תרופות אנטי -טרו -ויראליות;
- מעכבי ארומטאז;
- קורטיזונים;
- אמצעי מניעה דרך הפה;
- סטרואידים אנאבוליים.
קיימת גם צורה מסוימת של היפרכולסטרולמיה, הנקראת תורשתית או משפחתית, הקשורה לסדרה של מוטציות בגן הקולטן LDL, הנמצא בכרומוזום 19.
כולסטרולמיה יכולה להיות מושפעת מאורח החיים. בפרט, תזונה לא נכונה יכולה להעלות את רמות הכולסטרול LDL, בעוד אורח חיים בישיבה מסייע לשמור על רמות HDL נמוכות.
תפקיד חשוב ממלא גם עישון, מה שמפחית את הפעולה האנטי טרשת של כולסטרול HDL.
פתאום משתלט, אתה צריך להיות זהיר.המצב יכול להצביע, למעשה, על הימצאות:
- הפרעות בכבד;
- תסמונות של ספיגה לא תקינה;
- תת תזונה;
- אֲנֶמִיָה;
- תת פעילות של בלוטת התריס.
מצד שני, לירידה התרופתית של הכולסטרול אין השפעה מזיקה מוכחת.
במהלך הילדות, היפוכסטרולמיה היא מצב מדאיג יותר. במהלך הגדילה, למעשה, הכולסטרול חיוני לבניית ממברנות מערכת העצבים המרכזית ואיברים אחרים. מסיבה זו, אם הכולסטרול אינו קיים בכמות מספקת, עלולות להתעורר בעיות. בפרט, ישנן מחלות גנטיות (היפובטאליפופרוטאינמיות) בהן כולסטרול LDL כמעט ואינו ניתן לזיהוי והוא קשור בפיגור שכלי, ליקויים נוירולוגיים, הפטוסטטיוזיס וסיבוכים אחרים.
של 9-12 שעות, במהלכן מותר לשתות מים בלבד. בימים שקדמו לדגימת הדם, חשוב לעקוב אחר אורח החיים הרגיל שלך ולא לשנות את התזונה על מנת להשיג פרמטרים אובייקטיביים.
הלב וכלי הדם, למעשה, אינו תלוי אך ורק בכולסטרולמיה.
עם זאת, אם ערכי הכולסטרול אינם אופטימליים, יש להבין את הסיבה לעלייה. בכל המקרים, כדי להוריד את ההיפרכולסטרולמיה יש להתערב על הגורמים הבסיסיים; בהקשר זה, הרופא יוכל לציין את האסטרטגיות המתאימות ביותר להתמודדות עם המצב.
עלייה ברמת הכולסטרול בדם יכולה לנבוע מסיבות גנטיות, הפרעות בכבד או בכליות, אלכוהוליזם, סוכרת, תרופות מסוימות (כגון אנטיביוטיקה מסוימת, אנדרוגנים וסטרואידים) והריון. מי שאוכל תזונה עשירה בחלבון ושומן מן החי יכול להיות בעל רמות כולסטרול גבוהות בדם.
סך הכולסטרול לבדו אינו מנבא היטב את הסיכון הקרדיווסקולרי; מצב בו הכולסטרול הכולל תקין אך חלק ה- HDL נמוך במיוחד מסוכן בהרבה מאשר מצב בו הכולסטרול הכולל חורג מהערך הגבול של 200 מ"ג / ד"ל אך חלק ה- HDL גבוה באחוזים.
הסיכון הקרדיווסקולרי עולה מאוד לרמות כולסטרול גבוהות במיוחד (> 250 מ"ג / ד"ל).
סך הכולסטרול והסיכון הקרדיווסקולרי
מ"ג / ד"ל
ממול / ליטר
פרשנות
<200
<5,2
ערכים רצויים
200 - 239
5,2 - 6,2
הכולסטרול הכולל קרוב לערכי הגבול התוחמים את העודף
> 240
>6,2
ערכים מוגזמים
כולסטרול LDL וסיכון לב וכלי דם
מ"ג / ד"ל
ממול / ליטר
פרשנות
<70
<1,8
ערכים אופטימליים לאנשים עם סיכון לב וכלי דם גבוה
<100
<2,6
ערכים אופטימליים לאנשים עם סיכון לב וכלי דם בינוני
100 - 129
2,6 - 3,3
כולסטרול LDL אופטימלי לאנשים בריאים
130 - 159
3,3 - 4,1
כולסטרול LDL קרוב לערכי הגבול התוחמים את העודף
160 - 189
4,1 - 4,9
כולסטרול LDL מוגבר
>190
>4,9
כולסטרול LDL גבוה מאוד
כולסטרול HDL וסיכון קרדיווסקולרי
מ"ג / ד"ל
ממול / ליטר
פרשנות
<40 אם גבר
<50 אם אישה
<1,03
כולסטרול נמוך HDL, סיכון לב וכלי דם מוגבר
40-59
1,03-1,55
כולסטרול HDL תקין
>60
>1,55
כולסטרול גבוה HDL, מצב אופטימלי המגן מפני סיכון לב וכלי דם
טריגליצרידמיה וסיכון לב וכלי דם
מ"ג / ד"ל
ממול / ליטר
פרשנות
< 150
<1,7
ערכים רצויים
150-199
1,7-2,2
טריגליצרידמיה קרובה לערכי הגבול התוחמים את העודף
200-499
2,3-5,6
עלייה בטריגליצרידמיה
>500
>5,6
טריגליצרידמיה גבוהה מאוד
באופן כללי, יחס ה- LDL / HDL (המתקבל על ידי חלוקת הראשון בשני) צריך להיות פחות משלושה.באופן דומה, היחס בין הכולסטרול הכולל לכולסטרול HDL צריך להיות נמוך מ -5 בגברים ו -4.4 בנשים.
אנשים, למשל, ששרדו התקף לב, כמו גם חולי סוכרת ואנשים שיש להם לפחות שניים מגורמי הסיכון הבאים נחשבים בסיכון לב וכלי דם גבוה:
- עָשָׁן;
- לַחַץ יֶתֶר;
- היסטוריה משפחתית של מחלות לב וכלי דם;
- תת כולסטרול HDL;
- גיל מעל 45 אם גבר או 55 אם אישה.
כ- 80-90% מהכולסטרול הכולל מיוצר באופן אוטונומי על ידי גופנו, במיוחד על ידי הכבד, אך גם על ידי בלוטת יותרת הכליה ובלוטות המין; האחוז הנותר מכוסה במזון.
מאמרים נוספים בנושא "הכולסטרול הכולל - היפרכולסטרולמיה"
- כולסטרולמיה - היפרכולסטרולמיה
- גורמי כולסטרול גבוה - היפרכולסטרולמיה