שקיפות Nuchal, בקיצור NT, היא בדיקת סקר המעריכה את הסיכון לחריגות כרומוזומליות בשלבים המוקדמים של חיי העובר.
מבחינה סטטיסטית, פרשנות התוצאות של שקיפות הגומלין מאפשרת לזהות 75-80% מהעוברים שנפגעו מתסמונת דאון, עם שיעור חיובי שווא של 5-8%.

בנוסף להצביע על סיכון מוגבר לטריזומיה 21 ולמחלות כרומוזומליות נדירות אחרות (כגון טריזומיה 18), שקיפות הגומלין מאפשרת לנו לכמת את ההסתברות שהעובר הוא נושא של מומים מסוימים בשלד ולב.
מתי זה נעשה?
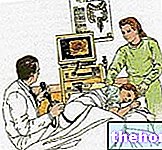
שקיפות הגומלין מתבצעת בין השבוע ה -11 ל -14 להריון, ונותנת לרחם של האישה ההרה שורה של גלי קול שלא ניתן להבחין באוזן האנושית (אולטרסאונד). הגלים האלה, ממש לא מזיק לאם ולעובר, משתקפות על ידי הרקמות ביחס לצפיפותן, ואז נאספות על ידי אותו בדיקה שיצרה אותן, הופכות לאות חשמלי ומעובדות על ידי מחשב כדי לספק תמונות של הרקמות שנבדקו.
באזור האחורי של צוואר העובר ישנו "אזור שאינו משקף אולטרסאונד, לכן אנוכואי ושקוף; באזור זה אנו מוצאים הצטברות נוזלים פיזיולוגית קטנה בין העור לרקמות הפראבר -חוליות הבסיסיות. איסוף הנוזל הזה מתחיל. להופיע בסביבות השבוע העשירי להריון ועליה בעובי בשבועות שלאחר מכן, ולאחר מכן פוחתת עד שהיא נעלמת לאחר השבוע ה -14.
שקיפות נוכלית: משמעות קלינית
חוקרים ציינו כי עובי המוגזם של אזור שקוף זה (הנקרא קפל גוש) ניתן לייחס סיכון מוגבר לתסמונת דאון או לפתולוגיות כרומוזומליות אחרות.
באופן כללי, ככל שעובי שקיפות העורף גדול יותר, כך גדל הסיכון שהעובר מושפע מהפרעות כרומוזומליות (במיוחד תסמונת דאון ותדירות נמוכה יותר מטריזומיה 13 או 18). למרות זאת, העלייה בשקיפות העורקים לא תמיד קשורה לפתולוגיות, אלא יכולה להיות אירוע רגעי; יתר על כן, כאשר יש לה משמעות פתולוגית היא יכולה להיות נוכחת גם בהיעדר פגמים כרומוזומליים, למשל עקב מחלות לב, מטבוליות שינויים עם היפופרוטידמיה, אנמיה מולדת או נרכשת (זיהומים), דיספלסיה בשלד וכו '.
כשמדובר בשקיפות עוררית, חשוב לזכור זאת אנחנו תמיד ובכל מקרה מדברים על בדיקת סקר, ולא בדיקת אבחון בפועל. תוצאת הבדיקה, לפיכך, הוא אינו אומר לנו אם העובר בריא או חולה, אלא רק את ההסתברות שכן. במילים אחרות, השליליות מפחיתה את הסיכון אך אינה מבטלת אותו, בעוד שהחיוביות אינה בהכרח מרמזת שהעובר מושפע מהמחלה; במקום זאת, היא דורשת בדיקות אבחון נוספות, אשר יבוצעו באמצעות הבדיקה הכרומוזומלית של תאי העובר לאחר CVS או בדיקת מי שפיר; חקירות אלה, באופן כללי, אינן מבוצעות ישירות כבדיקה ראשונה, כיוון שהעומס עליהן הוא קטן מאוד אך לא סיכון זניח להפלה (0, 5-1%).
בהיותה שיטת מיון, "תוצאת הבדיקה" אינה מדברת על חיוביות או שליליות, אלא - הודות "לעזרת תוכנה שפותחה על ידי קרן לרפואת העובר (לונדון) והערכת פרמטרים אחרים (גיל האם, משקל , עישון) וכו ') - מבטא את הסיכון במונחים של אחוז סטטיסטי (למשל מקרה פתולוגי אפשרי אחד מתוך 1000 או מקרה פתולוגי אפשרי אחד מתוך 100). אם המחקר מראה פרופיל סיכון חיובי, אין לדווח על כך מתבלבל עם יכולתה של הבדיקה לזהות עוברים המושפעים מתסמונת דאון. במקום זאת, המשמעות היא שבין כל אותם מקרים בהם "הבדיקה מדווחת" על תשומת לב, קיים סיכון מסוים הדורש בדיקות נוספות ", כולל גם אחוז מסוים של עוברים שנפגעו בפועל מתסמונת דאון (במקרה זה 75-80%) .בבדיקת מי שפיר או וילוס שלאחר מכן, אם כן, הרוב המכריע של העוברים יאושרו ללא כל חריגה כרומוזומלית; הסיבה לכך היא שנשים בהריון עם פרופיל סיכון שווה או גדול מ- 1: 250 (הסתברות אחת או יותר ב -250 העובר חולה).
כדי לשפר את האמינות של שקיפות העורף כשיטת סקר מוקדמת לתסמונת דאון, הבחינה משולבת כעת עם מה שנקרא duotest, המורכב ממבחן הדם בו זמנית של גונדוטרופין כוריוני (יחידת ביתא- β-hCG) ו- PAPP- A (חלבון פלזמה הקשור להריון).
עלייה ב- β-hCG וירידה ב- PAPP-A בדם הוורידי האימהי נחשבים להצביע על סיכון מוגבר לתסמונת דאון.
ריכוזי שני החומרים הללו (PAPP -a ו- B -hCG) - מוכפלים בסיכון הפנימי התלוי בגיל האם, ומשולבים עם נתוני האולטרסאונד של שקיפות הגומלין - מאפשרים לזהות עד 90% ממקרי תסמונת דאון., עם אחוז חיובי שווא של 5%. למרות שמדובר באחוזים מכובדים, כאשר הסיכון המשוער הוא תמיד, ובכל מקרה מוצע לעבור בדיקות אבחון פולשניות נוספות. החקירה הציטוגנטית של העובר, המתבצעת באמצעות CVS או דיקור מי שפיר, לפיכך יוכלו להוציא (כפי שקורה ברוב המקרים) או לאשר סופית את תסמונת דאון, טריזומיה 18 וחריגות כרומוזומליות אחרות.
בדיקת שקיפות הגומלין יכולה להיות קשורה גם לבדיקת אולטרסאונד של עצם האף. לבדיקת פרופיל העובר במהלך אולטרסאונד, בין השבוע ה -11 ל -14, יש למעשה השלכות חשובות בהקרנה, שכן בתקופה זו כ- 60 -70% מעוברי תסמונת דאון אינם מראים עצם אף גלויה.
שקיפות עורית גבוהה, גם כאשר הבדיקה המשולבת (אולטרסאונד + דו-בדיקה) שלילית, יכולה להיות קשורה לסיכון מוגבר לחריגה מבנית עוברית (בפרט, כאמור, להשפיע על הלב). במקרה זה, מומלץ לבצע אולטרסאונד ברמה 2 ב -16 ו / או 20-22 שבועות של הריון, תוך התייחסות מיוחדת לחקר הלב.
שימו לב: השילוב של הדואסט עם השקיפות הערבית נקרא מבחן משולב.
כיצד מתבצעת בדיקת השקיפות של העורף? כמה זמן היא נמשכת? האם היא כואבת?
לפעמים הבחינה יכולה להימשך יותר מ 30-45 דקות, בשל הצורך לבצע מספר מדידות עם העובר בתנוחות מבוססות היטב. מאותה סיבה, יתכן והמטופל יתבקש להשתעל או לשנות תנוחות, על מנת לקבוע את עקירת העובר לצורך סריקה נכונה.הבדיקה לעיתים מונעת על ידי תנאים מסוימים, כגון השמנת האם או שרירנים מגושמים של דופן הרחם הקדמית.
חיוני שזיהוי שקיפות הגומלין יבוצע על ידי מפעילים מומחים ומוסמכים, כך שניתן יהיה לנתח את הסטנדרטים, לדייק ולאמין את ניתוח הסיכונים שלאחר מכן.
מדידת אולטרסאונד של שקיפות עוררית זה יכול להתבצע transabdominally או transvaginally; במקרה האחרון, הבדיקה מאפשרת להשיג רזולוציה טובה יותר של התמונה וסריקה נכונה, אך היא עלולה גם לגרום לאי נוחות מסוימת לאישה ההרה.
















.jpg)