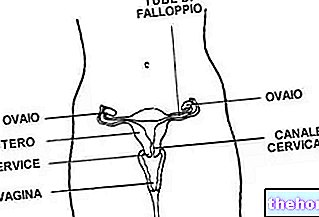
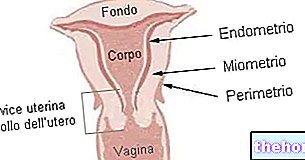
תקופה לא סדירה מוגדרת כמחזור הווסת המתרחש בזמן שונה מהטווח הנורמלי (24-35 ימים; המרווח השכיח ביותר הוא 28 יום).

סימן נוסף לאי -סדירות הוא "קפיצת המחזור", גם אם עד 3 פעמים בשנה זה יכול להיחשב פיזיולוגי. היעדר מחזור חוזר נכלל באופן הגיוני בין החריגות.
מנקודת מבט סטטיסטית ואבחנתית, הוא נחשב ל"חוסר סדירות במחזוריות "כאשר משך הזמן עולה על 15% מהסטיית התקן. במילים פשוטות, טווח של 18-40 ימים עדיין נחשב "גבולי".
צורה נוספת של מחזור לא סדיר היא כמות הדימום: מעט מדי (אוליגומנוריאה) או שופע (פולימנוריאה). בדרך כלל, שינוי של 3-7 כריות סניטריות ליום (ממוצע ממוצע משוער) מוגדר כ"נורמלי ".
NB. כאשר המחזור החודשי אינו סדיר (מנורה), לרוב הוא גם כואב מאוד.
החומר המתפרסם נועד לאפשר גישה מהירה לייעוץ כללי, הצעות ותרופות שרופאים וספרי לימוד בדרך כלל נותנים לטיפול במחזור הווסת הלא סדירה; אינדיקציות כאלה אינן צריכות להחליף את דעת הרופא המטפל או מומחי בריאות אחרים בענף המטפלים בחולה.
מה לעשות
אם יש לך ספק שהמחזור אינו סדיר, רצוי:
- בדוק אם זו נטייה גנטית (למשל מהאם או מהסבתות).
- העריכו בזהירות את רמת הלחץ הפסיכולוגי (זה יכול להשפיע מאוד).
- וודא כי עודף דימום אינו נובע מהכנסת גופים זרים לנרתיק; לדוגמה, אמצעי מניעה תוך רחמיים.
- וודא שאורח החיים שלך הולם:
- מקצבי שינה-ער.
- תזמון הארוחות.
- הרגלים של בריאות מפוקפקת (שימוש לרעה בסמים, אלכוהול, חומרים עצביים וכו ').
- שקול כל פגם במצב התזונתי; המחזור שלך יכול להיות מאוד לא סדיר או לפעמים נעדר במקרה של:
- הימנע מתת משקל (הפרעות אכילה BMI.
- שמור על אחוזי שומן תקינים (מחסור בשומן לא תמיד נופל תחת משקל; נשים שעוסקות בפיתוח גוף הן דוגמה מצוינת).
- מניעת תת תזונה כללית.
- תרגול פעילות גופנית מוטורית וספורט עם נפח ועצימות סבירים.
- הפסק כל תרופה או תוסף תזונה מיותר, במיוחד על סמך מבשרי הורמונים, ממריצים וכו '.
- התייעץ עם הרופא שלך (רצוי רופא נשים) שיעריך היטב את חקירות האבחון שיש לבצע כדי לחפש כל אחת מהן:
- חריגות בהתפתחות הרחם (למשל, שחלה פוליציסטית).
- תפקוד הורמונאלי של המוח.
- תפקוד הורמונאלי של בלוטות פריפריות אחרות.
- אנמיה ושינויים בגוף הדם.
- הַפָּלָה; זה יכול להיעלם מעיניו בימים הראשונים ולגרום לווסת לא סדירה. יש צורך בטיפול רפואי פולשני.
- גיל המעבר מוקדם מדי.
- סרטן רירית הרחם או ניאופלזמות אחרות.
- סיבוכי הריון (למשל הריון נוסף ברחם)
- זיהומים ברחם.
- אנדומטריוזיס.
מה לא לעשות
- אין להתייעץ עם רופא הנשים ולהתעלם מהמצב במשך זמן רב או, גרוע מכך, לצמיתות; לפעמים אבחון מוקדם הוא חיוני.
- שימוש באמצעי מניעה תוך רחמיים או צעצועי מין פולשניים מדי.
- עקוב אחר אורח חיים מלחיץ מאוד מבלי לדאוג מההשפעות שיכולות להיות לו על האיזון העצבי (לכן ההורמונלי).
- ישן מעט או לא מכבד את ההפסקות במשמרות העבודה.
- לדלג על ארוחות או לאכול רק פעם ביום.
- התעללות באלכוהול או שימוש בסמים
- לא לדאוג למצב התזונתי שלך:
- להישאר תת משקל.
- להסתיר את הופעת הפרעת האכילה (במיוחד אנורקסיה נרבוזה).
- להשיג או לשמור על אחוז שומן גוף נמוך מהרגיל.
- עקוב אחר דיאטה לא מאוזנת או קיצונית.
- תרגול פעילות גופנית מסוג ספורט-מוטורי עם נפח ועוצמה מעבר לסף הסבירות לתקופות ארוכות.
- נטילת תרופות או תוספי מזון העלולים להשפיע על המחזור החודשי שלך (כולל כמה גלולות למניעת הריון).
מה לאכול
לתזונה תפקיד בסיסי רק כאשר למחזור הלא סדיר יש "אטיולוגיה תזונתית. במקרה זה יש צורך להסתמך על דיאטנית או תזונאית.
- אם הווסת נותרה נפגעת כתוצאה מתת תזונה של ויטמינים, מינרלים, חומצות אמינו וחומצות שומן חיוניות, יהיה צורך:
- עקוב אחר דיאטה קלורית רגילה העונה על כל הצרכים שנפגעו.
- אם המחזור שלך החמיר בגלל תת משקל ומחוסר ברקמת שומן:
- כבדו תזונה עתירת קלוריות (+ 10% מהאנרגיה) על מנת לשקם משקל מתאים והרכב גוף מתאים.
- אם ההפסדים הם כגון יצירת אנמיה או להיפך, האחרון מחמיר את אי הסדירות של הווסת (לפעמים שניהם):
- הגדל את צריכת המזונות העשירים ב: ברזל דבש (בשר, פרות, דגים, ביצים), חומצה פולית (ירקות ופירות טריים), קובלמין (מזונות מן החי) וויטמין C (פירות חמוצים וירקות רבים).
- אם הווסת מסובכת על ידי "שינוי כללי של הציר ההורמונלי", דאג לצריכת מלחים מינרליים שיכולים להיות מעורבים בגירעון האנדוקריני (נחושת, אבץ, מנגן, יוד וכו ').
מה אסור לאכול
אין מאכלים המחמירים את תקינות המחזור.
הגיוני לחשוב שהעדפה של כמה עניים יותר מבחינה תזונתית (ויטמינים ומלחים מינרליים) או שינוי האיזון התזונתי עלולה להחמיר את המצב.
יש צורך להימנע מ:
- דיאטה המורכבת אך ורק ממזונות ממוצא צמחי.
- דיאטה המורכבת אך ורק ממזונות ממוצא מן החי.
- דיאטות בנושא יחיד.
- דיאטות המבוססות בעיקר על מזון מבושל ומשומר.
- תוכניות תזונה המבוססות על החלפות ארוחות או תוספי מזון.
- שימוש באלכוהול.
תרופות טבעיות ותרופות
מסיבות רבות לתקופות לא סדירות, אין תרופות טבעיות.
- אם הסיבה לא ידועה והשינוי מינורי:
- Salvia officinalis: בצורה של תמצית ניתן ליטול אותה ב 15-20 טיפות פעמיים ביום או כחליטת פרחים או עלים במשך 1-2 כוסות ביום.
- פטרוזיליה: היא חלק מהרפואה העממית; שימוש בכל המתכונים נשים רבות מודות שמצאו שיפור בקביעות. מומלץ להיזהר מכיוון שיש לו מינון רעיל לא גבוה במיוחד.
- אם הסיבה היא פגם בהפרשת האסטרוגן, הדברים הבאים עשויים להיות שימושיים:
- סויה פיטו-אסטרוגנים או איזופלבונים: 1-2 טבליות ביום (עד 3-4 חודשים).
- פיטו-אסטרוגנים תלתן אדום או איזופלבונים: 1-2 טבליות ביום (עד 3-4 חודשים).
- אם הסיבה היא "שינוי קל אך כללי של הצירים ההורמונליים, מומלץ ליטול תוספי מזון המבוססים על: נחושת, אבץ ומנגן.
- אם הסיבה היא סוג מזון עולמי, יש צורך להסדיר את התזונה ולהתחיל בתהליך השלמת תזונה מלא.
- אם הסיבה היא צורה אנמית, תוספי תזונה של ברזל, חומצה פולית וקובלמין (ויטמין B12) יכולים להיות מועילים מאוד.
- אם הסיבה היא לחץ, מומלץ לבצע פעילויות המוקדשות להפחתת רמות אי הנוחות: יוגה, הרפיה מתקדמת, אימון מנטלי, פסיכותרפיה וכו '.
טיפול תרופתי
הטיפול התרופתי קשור קשר הדוק לגורם המפעיל; מצד שני, כאשר הכוונה היא להסדיר את המחזור בהיעדר פתולוגיות, הרופאים יכולים לבחור לבצע:
- תרופות פרוגסטין ותרופות אסטרוגניות: כאשר המחזור החודשי לא סדיר נגרם מפגם בציר ההורמונלי הספציפי.
- קרישים וחיזוק דופן הרחם: משמשים במיוחד במקרה של היפרמנוריאה.
- תרופות נוגדות דיכאון ואנטי פסיכוטיות: משמשות במיוחד כאשר המחזור החודשי לא סדיר נובע מפתולוגיות או תסמינים נפשיים אינטנסיביים מאוד; חל גם על הפרעות אכילה.
- משככי כאבים: כאשר המחזור כואב מאוד.
מְנִיעָה
מניעת תקופות לא סדירות מבוססת אך ורק על השכל הישר:
- במקרה של פגם תורשתי, בצע טיפול גינקולוגי או קבע מעקב מסודר עם בדיקות צמודות.
- לאכול כמו שצריך.
- במקרה של ספורט תחרותי, שימו לב היטב למדד מסת הגוף ולאיזון בין ההמונים (רזים ושמנים).
- מנע עומסי לחץ מוגזמים, ארגן את החיים כמו שצריך וישן מספיק.
- הימנע מהתעללות ושימוש במוצרים מזיקים (תרופות, תרופות, תוספי מזון מסוימים וכו ').
טיפולים רפואיים
בין התרופות הרפואיות למחזור הלא סדיר אנו מזהים גם חקירות אבחון ספציפיות:
- ביקור גינקולוגי אנדוסקופי וביופסיה אפשרית.
- בדיקת דם: להערכת רמות ההורמונים, עקביות גוף הדם, המוגלובין, פריטין וכו '.
- כריתה ברחם: יש צורך במקרה של הפלה.
- ניתוח: הוא הופך להיות חיוני למחלות כגון אנדומטריוזיס, שחלות פוליציסטיות חמורות, גידולים וכו '.