כְּלָלִיוּת
הפרעות קצב לב הן שינויים בקצב ההתכווצות התקין של הלב. אנומליות אלה, כפי שנראה, אינן נוגעות רק למספר פעימות הלב בדקה, אלא גם להתפשטות הדחף המייצר אותן.

הטיפול שיש לאמץ תלוי בסיבה הקובעת את הפרעת הקצב. עם זאת, ישנן התערבויות טיפוליות בסיסיות, תקפות בכל פרק של הפרעת קצב; הטיפול הגנרי מורכב במתן תרופות אנטי-קצביות וחוסמי בטא, בשימוש בתרופות רפואיות מסוימות. מכשירים ואימוץ אורח חיים בריא, אם האדם הסובל מהפרעות קצב רגיל לעשן או לשתות יתר על המידה.
הלב
כדי להבין היטב מהי הפרעת קצב ומה מניע אותה, טוב לזכור כמה מאפיינים של הלב בנוגע ליכולת השליטה העצמית שלו.
שריר הלב, כלומר רקמת השריר של הלב, מכיל כמה תאים המובחנים, בהשוואה לכל שאר התאים בגוף האדם, לשתי תכונות ייחודיות: האוטומטיות והקצב של הדחף העצבי המיועד להתכווצות. באוטומטיות אנו מתכוונים ליכולת ליזום באופן ספונטני ולא רצוני את פעילות ההתכווצות של תאי שריר הלב, לייצר את הדחף העצבי בעצמו. זהו יוצא מן הכלל, שכן תאי השריר האחרים בגוף פועלים אחרת: לדוגמה, אם אתה רוצה לכופף זרוע כדי להרים משקל, האות מתחיל מהמוח ומגיע לשרירי הגפה. בלב, במקום זאת, האות מקורו בתאי השריר עצמם ואינו נשלט על ידי מערכת מרכזית כמו המוח.
המאפיין הבלעדי השני הוא הקצביות של הפעילות הספונטנית של ההתכווצות.היא מורכבת מהקביעות ובהמשכה הסדורה בזמן הדחף העצבי.
לָכֵן:
- אוטומטיות: זוהי היכולת ליצור דחפים של התכווצות שרירים באופן ספונטני ולא רצוני, כלומר, מבלי שתכנס מהמוח.
- קצביות: זוהי היכולת להעביר בצורה מסודרת את הדחפים של התכווצות השרירים.

- צומת פרוזדורים סיני →
- צומת אטריובנטריקולרי →
- צרור שלו (צרור אטריובנטריקולרי) →
- סיבי Purkinje.
- כמו כל שאר תאי השריר, גם אלה לאחר מעבר הדחף התכווצות אינם רגישים לדחף אחר קרוב מאוד בזמן.במילים אחרות, לאחר דחף ראשון, תאי שריר הלב צריכים זמן להגיב לדחף שלאחר מכן כמות זו של הזמן, הדרוש לתאי השריר לשחזר את הקלילות, נקרא עקשן.
נראה כי לשינוי במרכז הדומיננטי ובקפדן יכולות להיות השלכות על תקינות פעימות הלב.
לבסוף, המידע האחרון שאסור לשכוח נוגע למחזור הלב.מחזור הלב הוא החלפת שלב של התכווצות שריר הלב, הנקרא סיסטולה, ושלב הרפיה, הנקרא דיאסטולה. במהלך ההתכווצות, דם נשאב דרך כלי התפוח; לעומת זאת, הרפיה של שריר הלב מאפשרת לדם לזרום ללב דרך כלי האפירה.
מהן הפרעות קצב לב וכיצד הן מסווגות
הפרעות קצב לב הן שינויים בקצב דופק תקין. ישנם שלושה שינויים אפשריים ודי בכך שאחד קיים כדי שתתעורר "הפרעת קצב. הם:
- שינויים בתדירות ובסדירות של קצב הסינוסים.
- הווריאציה של מושב מרכז הסמן הדומיננטי.
- הפרעות בהפצת דחפים (או בהולכה).
1. שינויים בתדירות ובסדירות של מקצב הסינוסים, כלומר הקצב הנורמלי המוטל על ידי הצומת הסינואטריאלי, גורמים לטכיקרדיות וברדיקרדיות. טכיקרדיה היא עלייה בקצב הלב, כלומר הלב פועם מהר מהרגיל. מנגד, ברדיקרדיה היא האטה של קצב הלב, כך שהלב פועם לאט יותר. ישנם שני ערכי סף, המתבטאים בפעימות לדקה, התוחמות את הטווח הנורמלי: 60 פעימות לדקה הן הערך המינימלי; 100 פעימות לדקה הן הערך המרבי. מתחת ל -60 פעימות יש ברדיקרדיה; מעל 100 פעימות לב, יש לך טכיקרדיה.
מה שנקרא הפרעות קצב בסינוסים הפיסיולוגיים מגלות גם שינויים בתדר. הם אינם פרקים מדאיגים, הם מתרחשים לעתים קרובות יותר בגיל צעיר והסיבות שלהם קשורות למטבוליזם מרכזי ורפלקסים נשימתיים.
2. הווריאציה של מושב מרכז הצעד הדומיננטי מתרחשת כאשר הצומת הסינואטריאלי יורד או אפילו מאבד את האוטומטיות שלו. לכן זה קובע את החלפתו במרכז מסלול משני, כגון הצומת האטריובנטריקולרי. אם התופעה מוגבלת לכמה מחזורים, אנו מדברים על אולטרה -סיסטולות, כלומר פעימות מוקדמות; אם התופעה נמשכת ברצף של מחזורים, נתקלים בטכיקרדים צומתיים וחדרים ופרפור פרוזדורים וחדרים. מדובר במצבים חריגים שאסור לזלזל בהם, שכן שינויים אלה מתבטאים כמעט תמיד בנסיבות פתולוגיות.
3. הפרעות בהתפשטות (או בהולכה) של הדחף מתרחשות כתוצאה מהאטה או מעצר של הדחף עצמו במהלך המסע ממרכז הנתיב הדומיננטי למרכזים המשניים. המכשול יכול להיגרם כתוצאה מהפרעה אנטומית של מסלול ההולכה, או משיקום קשה של יכולת התגובה לדחף (עקשנות ממושכת). עקשנות יכולה להתארך בשל:
- תרופות.
- גירויים נוירוגניים.
- מצבים פתולוגיים.
לאחר בירור השינויים, ניתן לסווג הפרעות קצב בשתי דרכים לפחות: על סמך המאפיינים הפיזיופתולוגיים של השינויים ועל בסיס אתר המוצא של ההפרעה.
הפתופיזיולוגיה (כלומר חקר התפקודים שהשתנו עקב מצב פתולוגי) של שלושת השינויים שתוארו לעיל מאפשר לנו להבחין בהפרעות קצב לשתי קבוצות גדולות:
- הפרעות קצב בעיקר עקב שינוי של אוטומטיות (או היווצרות דחפים). הפרעות קצב עם:
- שינויים בתדירות ובסדירות של קצב הסינוסים.
- וריאציה של מושב מרכז הסמן הדומיננטי.
- הפרעות קצב בעיקר עקב שינוי של ההולכה (או התפשטות) של הדחף. הפרעות קצב עם:
- הפרעות התפשטות דחפים.
יש לציין כי ההבדל בין שתי קבוצות הפרעות קצב אלה הוא עדין. לעתים קרובות מאוד, למעשה, הפרעת קצב עקב שינוי בהולכה יכולה להפוך לאחת עקב שינויים באוטומטיות. לדוגמה, כאשר מכשול במורד הזרם מתנגד להולכת הדחף המגיע מצומת הסינוס, בלוק זה גורם למרכז הסמן הדומיננטי להשתנות; המרכז הדומיננטי החדש, בנקודה זו, משתלט על הקצב. ההפך הוא הנכון, כלומר הפרעות קצב עקב שינויים באוטומטיות משתנות להפרעות קצב הנגרמות כתוצאה משינוי הולכה; זהו המקרה בו עלייה בתדירות גבוהה אינה מותירה את תאי שריר הלב זמן להתקבל, וכתוצאה מכך משנה את התפשטות הדחף.
הסיווג המבוסס על מקום מוצאו של ההפרעה מבדיל הפרעות קצב ב:
- הפרעות קצב בסינוסים. ההפרעה נוגעת לדחף המגיע מהצומת הסינואטריאלי. באופן כללי, שינויי התדרים הינם הדרגתיים. כמה דוגמאות:
- טכיקרדיה סינוס
- ברדיקרדיה בסינוסים
- בלוק סינואטריאלי
- הפרעות קצב חוץ רחמיות. ההפרעה כרוכה במסלול אחר מלבד הצומת הסינואטריאלי. בדרך כלל, הם מתעוררים בפתאומיות. האזורים הפגועים מחלקים הפרעות קצב חוץ רחמיות ל:
- Supraventricular. ההפרעה משפיעה על אזור הפרוזדורים. כמה דוגמאות:
- פרפור פרוזדורים
- פרפור פרוזדורים
- אטריובנטריקולרי, או ניוד. האזור הפגוע נוגע לצומת אטריובנטריקולרי. כמה דוגמאות:
- טכיקרדיה סופר -חדרית פרוקסימית
- אקסטרה -סיסטול צומת
- חדרית. ההפרעה ממוקמת באזור החדר. כמה דוגמאות:
- טכיקרדיה חדרית
- התנפחות חדרית
- פרפור חדרים
- Supraventricular. ההפרעה משפיעה על אזור הפרוזדורים. כמה דוגמאות:
מקובל להשתמש בסיווג השני הזה, אך אסור לשכוח שהוא קשור קשר הדוק לראשון, שכן השינוי באתר המוצא של ההפרעה הוא תוצאה ישירה של אחד המנגנונים הפתופיזיולוגיים שתוארו לעיל.
סיבות אפשריות
סיבות שונות תורמות לקביעת השינויים באוטומטיות ובקצב:
- מחלת לב מולדת, כלומר נוכחת מלידה.
- מחלת לב שנרכשה, כלומר התפתחה במהלך החיים.
- לַחַץ יֶתֶר.
- איסכמיה לבבית.
- אוטם שריר הלב.
- תת פעילות של בלוטת התריס.
- שימוש באלכוהול וסמים.
- עָשָׁן.
- הרעלת סמים.
מחלת לב נרכשת עלולה להתעורר ללא קשר לאורח החיים המתאפיין באלכוהול וסמים, ולכן שניהם מופיעים ברשימה. אותו דבר לגבי השימוש בסמים.
תסמינים תכופים יותר
התסמינים משתנים ודורשים תיאור ארוך בהרבה מהבאים. למעשה, כפי שראינו, ישנן הפרעות קצב רבות, כל אחת עם הפתופיזיולוגיה המיוחדת שלה ונגרמת על ידי גורמים שונים. המשמעות היא שהתסמינים רבים והנוכחות / היעדרות של אחד מאלה מבדילה את הפרעת הקצב היחידה. באופן כללי התמונה הסימפטומטולוגית מחמירה במקביל לחומרת הפרעת הקצב המתבטאת בחולה.
רשימת התסמינים העיקריים היא כדלקמן:
- טכיקרדיה (או דופק / דפיקות לב).
- ברדיקרדיה.
- פעימות לב לא סדירות.
- קוֹצֶר נְשִׁימָה.
- כאב בחזה.
- חֲרָדָה.
- סחרחורת וסחרחורת.
- תחושת חולשה.
- עייפות לאחר מאמץ מינימלי.
יש לזכור שקצב לב שמבחינת פעימות לדקה נשאר בטווח 60-100 נחשב לנורמלי.
אִבחוּן
ביקור קרדיולוגי הוא השלב הראשון באבחון הפרעת קצב. הוא מבוסס על:
- מדידת דופק.
- אלקטרוקרדיוגרמה (א.ק.ג.).
- אלקטרוקרדיוגרמה דינמית על פי הולטר.
מדידת דופק. זוהי חקירה פשוטה, שיכולה להתבצע על ידי כל אחד, לא רק הרופא. אין לו אותה אמינות כמו בדיקה אינסטרומנטלית, באופן ברור, ואינו מודיע על מאפייני הפרעת הקצב.
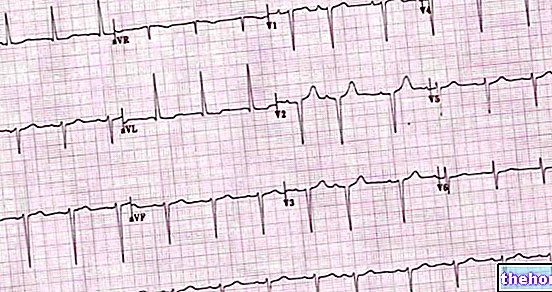
אלקטרוקרדיוגרמה (א.ק.ג.). על ידי מדידת הפעילות החשמלית של הלב, כלומר זו המאפשרת התכווצות של שריר הלב, האק"ג מראה את המגוון הרב של הפרעות קצב שיכולות להתרחש אצל מטופל. סוגים שונים של הפרעות קצב מראים דפוסים שונים זה מזה והקרדיולוג, על סמך תוצאות אלו, יכול להגדיר את בעיית הלב.
אלקטרוקרדיוגרמה דינמית על פי הולטר. שיטת אבחון זו פועלת כמו א.ק.ג רגיל, בהבדל שהמטופל נמצא במעקב במשך 24-48 שעות, ללא הפרעה. במהלך תקופה זו, החולה חופשי לבצע פעילויות רגילות בחיי היומיום. חקירה זו נדרשת כאשר הפרעת הקצב מתרחשת באופן ספורדי. למעשה, הפרעות קצב מסוימות עלולות להתרחש כאפיזודות מבודדות.
תֶרַפּיָה
באשר לתסמינים, הטיפול שיש לאמץ תלוי גם בסוג הפרעת הקצב ובכל מחלת לב הקשורה לו. לכן, ההתערבות הטיפולית העיקרית, הן תרופתית והן אינסטרומנטלית, תדווח להלן.
התרופות הניתנות הן:
- חוסמי בטא וחוסמי תעלות סידן. הם משמשים להאטת קצב הלב.
- תרופות נגד קצב. הם משמשים לייצוב קצב הלב.
- נוגדי קרישה. הם משמשים לדילול הדם ומשמשים למניעת היווצרות של פקקים או תסחיפים במקרים של הפרעות קצב מסוימות, כגון פרפור פרוזדורים.
ההתערבויות העיקריות של כלי הנגינה / הניתוח הן:
- המרת חשמל. הוא מורכב מ"החלת פריקה חשמלית אחת, הנקראת גם הלם, כדי לאפס ולשחזר את קצב הסינוסים, זה המסומן על ידי הצומת הסינואטריאלי (מרכז הצעד הדומיננטי).
- אבלציה של תדר רדיו, או אבלציה של קטטר. הוא משמש בחולים עם טכיקרדיה. הוא כרוך בשימוש בקטטר מסוים, המוחדר לורידי הירך ומובא ללב. דרך הקטטר מבוצעות שתי פעולות: ראשית, חדירה של פריקה חשמלית ללב כדי לקבוע איזה אזור של שריר הלב פועל לאחר שהדבר נעשה, השלב הבא הוא "להחיל פריקה בתדר רדיו לאותו אזור לא תקין, להרוס את רקמת שריר הלב שאחראית על הפרעת הקצב".
- קוצב לב.
זהו מכשיר קטן המסוגל לשלוח דחפים חשמליים ללב. הוא משמש במקרים של ברדיקרדיה ומשמש לנרמול קצב הלב. במילים אחרות, הוא מדווח על קצב הלב שלך שמתחת ל -60 פעימות לדקה ועד בין 60 ל -100 פעימות לדקה. לשם כך, מכשיר זה מותקן מתחת לעור, ברמת החזה.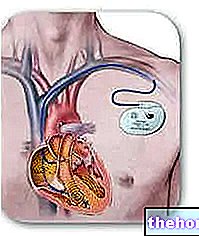
- דפיברילטור (ICD). בדומה לקוצב הלב, זהו גם מכשיר שהושתל מתחת לעור, במקרה זה בגובה עצם הבריח. הוא משמש כאשר לחולה יש טכיקרדיה. מגבלה תקינה של 100 פעימות לדקה, היא פולטת פריקה חשמלית המופנית אל לֵב.
מכיוון שלפעמים פרקים אריתמיים נובעים מהופעת מחלת לב מסוימת, תיאור הטיפול הכירורגי ידרוש ניתוח כל מקרה לגופו. למשל, מול ואלווולופתיה כגון היצרות מיטרלית, הניתוח, שמטרתו לתקן את המסתם המיטרלי, משחזר את פעימות הלב התקינות.במקרה זה הפרעת קצב לב היא אירוע הנובע ממום המסתם המיטרלי.
מצד שני, הרבה יותר פשוט להתמודד עם הפרעות קצב ספורדיות שאינן קשורות לפתולוגיות אחרות, ולכן אינן רציניות: אלה, למעשה, מתעוררות לאחר פעילות גופנית, או רגש חזק, ונעלמות באופן ספונטני מבלי ליטול תרופות אנטי -קצביות. אם הנבדק המושפע לוקח כמויות גבוהות של קפאין, התיקון הפשוט של המינונים שנלקח יכול לפתור את הבעיה של הפרעת קצב לב.



.jpg)






.jpg)







-feofitina-di-rame---e141-(ii)-sali-di-sodio-o-potassio-dei-complessi-della-clorofilla-con-rame.jpg)