מעט נתרן בדם
היפונתרמיה מייצגת מצב קליני בו ריכוז הנתרן בדם נמוך מהרגיל. במצבים פיזיולוגיים, ריכוז הנתרן בדם (נטרימיה או סדמיה) נשמר ברמות שבין 135 ל -145 ממול / ל 'כן מדבר על היפונתרמיה (או היפונתרמיה) כאשר ערך זה יורד מתחת ל -135 mmol / L.
במאמר הקודם הנוגע להיפונתרמיה מיקדנו את תשומת הלב על הגורמים המעוררים. בדיון מסכם זה ננתח את הסימפטומים המייחדים את ההיפונתרמיה, את אפשרויות האבחון והטיפולים הקיימים כיום.
תסמינים
בהיפונתרמיה ריכוזי הנתרן בסרום מופחתים, ולכן קיימת תזוזה אוסמוטית של מים מהתא החוץ -תא לתא. התוצאה המיידית של אירוע זה היא נפיחות ציטופלסמית.
נתונים סטטיסטיים רפואיים מראים כי ברמות נתרן העולות על 125 ממול / ליטר ופחות מ- 135 ממול / ליטר (היפונתרמיה קלה) התסמינים קלים, מעורפלים או חסרים לחלוטין. כאשר הוא קיים, החולה המושפע מתלונן על תסמינים של מערכת העיכול, במיוחד בחילות והקאות. בריכוז נתרן נמוך התסמינים מודגשים. במצבים כאלה, התסמינים הבאים מתועדים לעתים קרובות:
- הזיות
- מיימת (צורה חמורה)
- אטקסיה
- עוויתות
- התכווצות שרירים
- חולשת שרירים
- אִי הִתמַצְאוּת
- אֶפִּילֶפּסִיָה
- לחץ דם גבוה
- כְּאֵב רֹאשׁ
- אובדן ההכרה
- אובדן זיכרון זמני
- האטה של רפלקסים
- פה יבש
- צמא עז
- ישנוניות קשה
- טכיקרדיה
במקרים חמורים היפונתרמיה עלולה לגרום לתרדמת, דיכאון נשימתי ומוות.
ביתר פירוט: מה קורה לאחר מספר שעות מתחילת ההיפונתרמיה?
האורגניזם מגיב בתגובה הסתגלותית: חיסול האלקטרוליטים מתאי המוח מועדף. מנגנון דומה חשוב להגביל ככל האפשר את כניסת המים לאתר התוך תאי.
בהעדר טיפול, לאחר מספר ימים יש אובדן תאי של מולקולות פעילה אוסמוטית (מיואינוזיטול, גליצרופוספורליכולין, פוספוקראטין / קריאטין, גלוטמט, גלוטמין וטאורין).
הסיכון לסיבוכים נוירולוגיים קבועים גדול יותר ככל שהמהיר יותר הוא אובדן המולקולות הבאות:
- היפונתרמיה כרונית → רמות הנתרן יורדות בהדרגה במשך כמה ימים / שבועות → סימנים ותסמינים מתונים יותר
- היפונאטריאניה חריפה → רמות הנתרן בדם יורדות בחדות: השפעות מסוכנות שעלולות להיות קטלניות (נפיחות במוח, תרדמת, מוות)
היפונתרמיה חייבת להיחשב כתופעה פתולוגית חמורה, במיוחד המשפיעה על מערכת העצבים המרכזית: בצקת סלולרית יכולה להפעיל דחיסה על הפרנכימה המוחית, מה שמוביל לתרדמת ומוות.
אִבחוּן
היסטוריה רפואית פשוטה ובדיקה גופנית אינם מספיקים כדי לוודא חשד להיפונתרמיה, לצורך אישור אבחוני יש לבצע בדיקות דם ושתן.
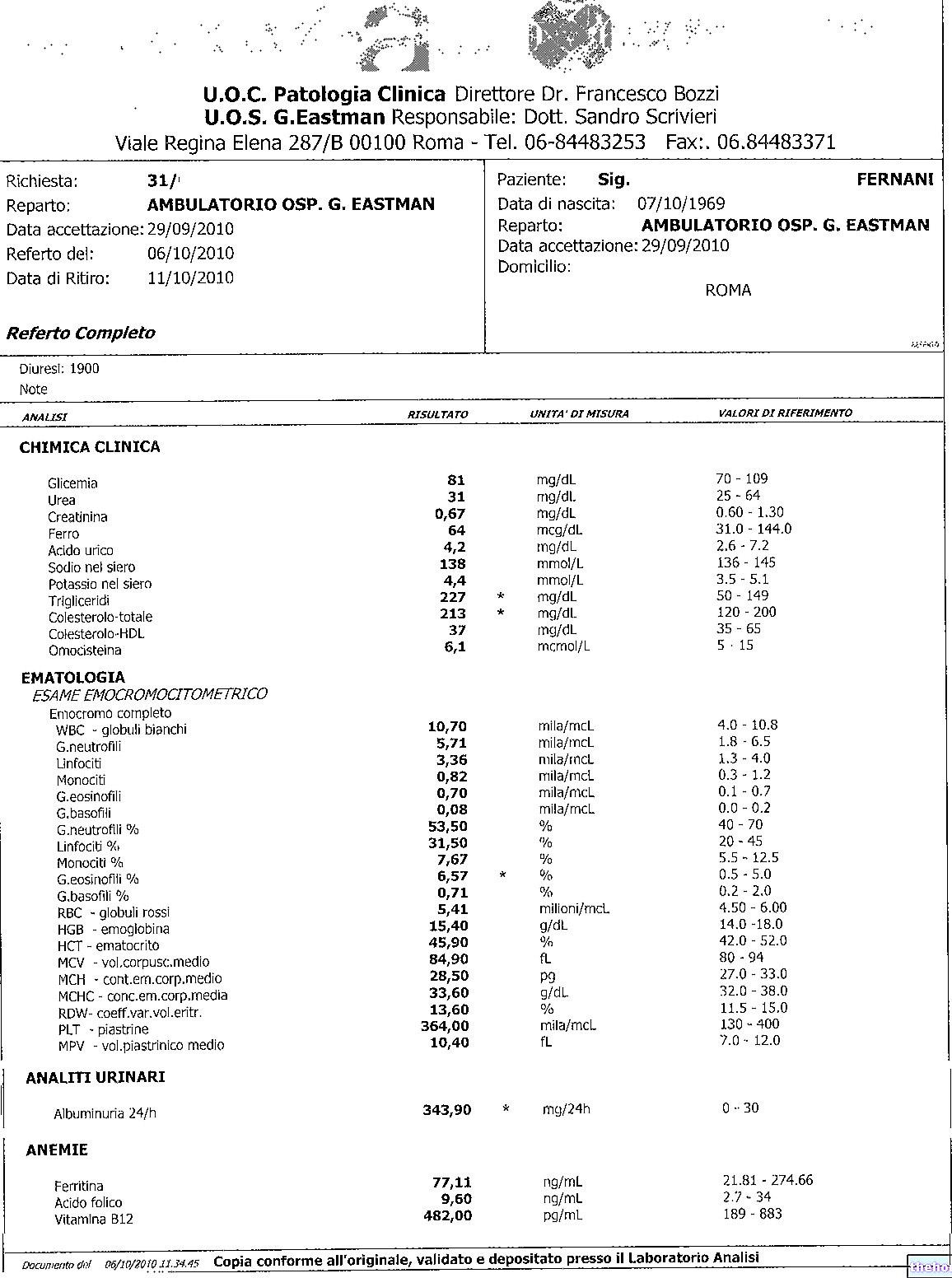
הערכת הסדמיה היא ללא ספק אחת הבדיקות הנפוצות ביותר אי פעם: היפונתרמיה מאושרת כאשר רמות הנתרן בדם יורדות מתחת ל -135 ממול / ל '.
זיהוי נתרן בשתן> 20 ממול / לי מעיד על היפונתרמיה עקב פירוק כלייתי / פתולוגיה ו / או ההורמונים המסדירים את פעילותו.
לאחר בירור השינוי בסדמיה, יש להמשיך באבחנה דיפרנציאלית של היפונתרמיה כדי לאתר את הסיבה המפעילה.
במצבים קליניים מסוימים, בדיקות הדמיה עשויות להיות שימושיות: בהקשר של אי ספיקת לב, צילום חזה מתאים במיוחד לאיתור היפונתרמיה. CT עשוי להידרש גם בחולים עם הכרה ברורה.
טיפולים
בנוסף לכך שהמטופל אינו סובל בצורה גרועה, טיפולים לצורות חריפות וכרוניות של היפונתרמיה אינם יעילים לרוב.
בחירת הטיפול בהיפונתרמיה מוכתבת על ידי הסיבה הבסיסית וחומרת המצב.
יש לטפל בהיפונתרמיה כרונית קלה או בינונית, הנגרמת כתוצאה מהתעללות במשתנים או מתן מוגזם של מים על ידי תיקון מינון התרופות והגבלת צריכת נוזלים → הגבלת מים.
יש להתייחס לדיבור שונה לצורות חמורות וחריפות של היפונתרמיה:
- מתן תוך ורידי של פתרון מבוסס נתרן (תמיסות מלוח היפרטוניות)
- טיפול הורמונאלי: מיועד לצורות של היפונתרמיה התלויה במחלת אדיסון (אי ספיקה של בלוטת יותרת הכליה)
- מתן אנטגוניסטים לקולטן וזופרסין (שמור לחולים עם היפונתרמיה הקשורה לשחמת הכבד, אי ספיקת לב ו- SIADH). נראה כי Tolvaptan (למשל Samsca) יעיל במיוחד: התחל בטיפול במינון תרופתי של 15 מ"ג, שייקח פעם ביום. ניתן להגדיל את המינון עד 60 מ"ג ליום על מנת להשיג רמה מספקת של נתרן ונפח הדם.
- ניהול דמקלוציקלין או ליתיום: מצוין בהקשר של היפונתרמיה הקשורה ל- SIADH. תרופות אלו מפחיתות את ההיענות של צינורית האיסוף ל- ADH.