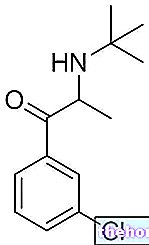
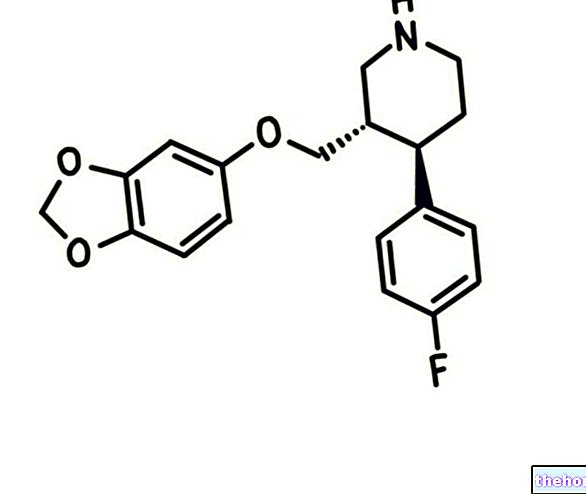
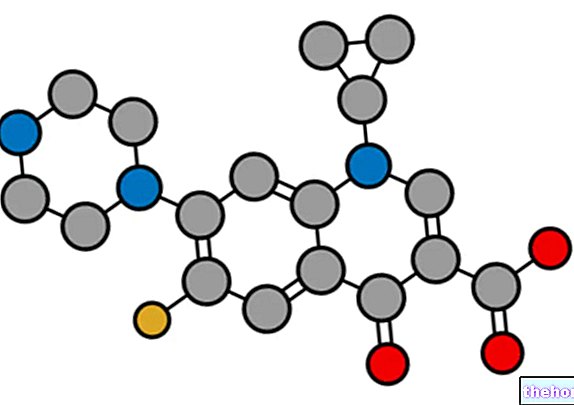
הַגדָרָה
אנו מדברים על ליכן פלנוס המתייחס לדרמטוזה דלקתית אימונולוגית עם מהלך כרוני: בעלי עניין פתולוגי הם הציפורניים, הריריות והעור. מכיוון שמדובר בפתולוגיה אימונולוגית גרידא, החזזית אינה מדבקת ומתרחשת כאשר המערכת החיסונית מזהה רירית. ותאי העור כזריים, מה שמעורר התקפה לא מוצדקת נגדם.
גורם ל
בין הגורמים המניעים, נראה כי היכרות המחלה היא המוסמכת ביותר; למעשה, לא ברור מהו הגורם המוביל העיקרי לחזית החזיתות. גורמים סביבתיים יכולים גם להשפיע במידה ניכרת על הופעת דרמטוזיס.
- גורמי סיכון היפותטיים לא הוכחו: שימוש לרעה / צריכת תרופות נגד קצב, יתר לחץ דם ותרופות מסוג NSAID, הפטיטיס C, הרפס סימפלקס, עישון, מתח מוגזם, חיסון הפטיטיס B
תסמינים
מכיוון שמדובר בדרמטוזיס, הסימפטומים המלווים את lichen planus הינם עוריים בלבד, אם כי המחלה פוגעת לעתים קרובות גם בריריות ובציפורניים. תמונת הסימפטומים הכללית של החזית החזותית מגוונת על פי האזור האנטומי המעורב: נגעים מגרדיים, שחיקים וחוזרים על העור, גירוד מקומי עם בלניטיס ופוסטטיס, וכתוצאה מכך דיספרסוניה (planus lichen planus), דלקת ברירית הפה. , ניוון הפפילות הלשוניות (lichen planus אוראלי).
המידע על Lichen Planus - תרופות לטיפול ב- Lichen Planus אינו מיועד להחליף את הקשר הישיר בין איש מקצוע למטופל. היוועץ תמיד ברופא ו / או במומחה לפני נטילת Lichen Planus - תרופות לטיפול ב- Lichen Planus.
תרופות
Lichen planus היא אחת המחלות החד משמעיות, מתבלבלת בקלות עם מחלות עור אחרות; אצל חלק מהחולים, החזית החזזית נמשכת כל החיים, בעוד שהנגעים של חולים אחרים עלולים לסגת עד להיעלמות זמנית ולהופיע שוב לאחר שנים רבות.
טיפול פרמקולוגי מצוין להקלה על הסימפטומים, לשיפור תנאי החיים של המטופל המושפע מכך.
הסימפטומים של חזזית החזות יכולים למעשה להימשך שבועות או שנים רבות לפני הנסיגה, והסיכוי להופעה חוזרת גבוה מאוד: זה מסביר מדוע טיפול רציף חיוני כדי לשמור על התמונה הסימפטומטולוגית תחת שליטה, תוך הימנעות מהתנוונותה.
התרופות המשמשות ביותר לטיפול בשליטה על הסימפטומים הקשורים ל- lichen planus הן קורטיקוסטרואידים - מוחלים ישירות על העור, מנוהלים דרך הפה או תוך ורידי - רטינואידים ותרופות דיכוי חיסוני. פוטותרפיה יכולה גם להוות עזרה טובה בהפוגה של התסמינים.
כאשר lichen planus תלוי במינון מוגזם של תרופות מסוימות, חובתו של הרופא היא לשנות טיפול תרופתי ולהחליף את התרופה בתרופה אחרת; שוב, אם יש חשד להשערה של אלרגן בביטוי של חזזית החולה, על החולה לנקוט במתן אנטי -היסטמינים.
בואו נראה כעת ביתר פירוט את התרופות המשמשות ביותר בטיפול בחזזית.
להלן שיעורי התרופות המשמשות ביותר בטיפול בחזזית, וכמה דוגמאות להתמחויות פרמקולוגיות; על הרופא לבחור את החומר הפעיל והמינון המתאים ביותר למטופל, על סמך חומרת המחלה, מצב בריאותו של המטופל ותגובתו לטיפול:
קורטיקוסטרואידים לטיפול בלצ'ן פלנוס: מתן תרופות אלו חיוני להפחתה משמעותית של הדלקת הקשורה לדרמטוזיס. קורטיקוסטרואידים הינם תרופות עוצמתיות ויעילות באותה מידה; אולם התעללות בחומרים פעילים אלה, כמו גם הניהול לתקופות ארוכות, יכול לגרום לתופעות לוואי חמורות, כגון הגדלת הסיכון לקנדידה נרתיקית, סוכרת, היפרכולסטרולמיה ואוסטיאופורוזיס. קורטיקוסטרואידים ניתנים ליישום מקומי או מנוהל באופן מערכתי.
- טריאמצינולון (למשל Kenacort): מתן פרנטרלי של סטרואיד זה - כמו גם כל שאר הקורטיקוסטרואידים שנלקחו דרך הפה או בזריקה תוך ורידית - יכול להטיב עם אוסטאופורוזיס, סוכרת, יתר לחץ דם והיפרכולסטרולמיה; לכן מומלץ לא לחרוג מהמינונים ולא ליטול את המוצר מבלי לכבד את הוראות הרופא. באופן אינדיקטיבי, המינון של תרופה זו מציע ליטול 3-48 מ"ג פעיל ביום בזריקה תוך-נגעית. המשך בטיפול על ידי מתן זריקה אחת ל 2-3 שבועות.
- Betamethasone (למשל Celestone, Bentelan, Diprosone): התרופה מנוסחת לעתים קרובות במוצרים ליישום מקומי. שימוש ממושך בבטמטזון מקומי יכול לקדם דילול של העור, כמו גם ליצור פגיעה בבלוטת יותרת הכליה והפרעות עור אחרות. ניתן לתת את התרופה גם דרך הפה, במינון של 0.6-7.2 מ"ג ליום. התייעץ עם הרופא שלך למידע נוסף.
- Clobetasol (למשל Clobesol, Clobetasol PFA): מומלץ למרוח את התרופה ישירות על העור הפגוע, פעמיים ביום, לאחר ניקוי וייבוש מוקפד של האזור הפגוע.
- פרדניזון (למשל Deltacortene, Lodotra): הרופא חייב תמיד לקבוע את המינון בהתאם לחומרת המחלה ומצבו של המטופל. באופן אינדיקטיבי, המינון שיש ליטול משתנה בין 5 ל -60 מ"ג ליום, ואולי מחולק למספר מנות (1-4) במהלך 24 שעות.
רטינואידים: תרופות אלו נמצאות בשימוש נרחב גם לטיפול בחזזית החזזית; עם זאת, הם מולקולות די חזקות, ולכן יש להשתמש בהן בזהירות, בהתאמה מלאה למה שנקבע על ידי הרופא. לא חסרות תופעות לוואי: צריכת רטינואידים, אפילו כיבוד המינונים, עלולה להוביל לקילוף של העור ואריתמה; עם זאת, טוב לזכור שתופעות לוואי אלו נוטות לסגת במהלך תקופת הטיפול. מומלץ לא ליטול את התרופה במהלך ההריון או ההנקה, לאור הטרטוגניות שלה גם לאחר זמן רב מתום הטיפול.
- חומצה רטינואית או טרטינואין (למשל Retin-A, וזנואיד): הטיפול האקטואלי בחומצה רטינואית מצוין, בפרט, להפחתת הגירוד הקשור בנגעי פלאן פלוס. מומלץ למרוח 0.1% חומצה רטינואית, הן בצורה האטרופית והן בגרסה השחיקה של החזזית. עם זאת, יש לזכור כי הישנות היא תכופה מאוד, אפילו לאחר מתן תרופה זו. בעל פה, ניתן ליטול את התרופה במינון של 10-60 מ"ג ליום, או כטיפול יחיד או יחד עם רטינואיד המוחל ישירות על העור. התייעץ עם הרופא שלך לפני ביצוע תרופה כזו.
- Acitretin (למשל Neotigason): רטינואיד שצריך לקחת דרך הפה. אולם התרופה משמשת כבחירה שנייה להקלה על הסימפטומים של חזזית החזית; Acitretin משמש ביותר לטיפול בפסוריאזיס. לגבי המינון: התייעץ עם הרופא שלך. אין ליטול במהלך ההריון וההנקה.
אנטיהיסטמינים: משמשים בטיפול כאשר נגעים פלחניים יוצרים אי נוחות וגירוד.
תרופות חיסוניות: מסומנות לצורה החמורה של חזזית (גרסה שחיקה). התרופה הנפוצה ביותר השייכת לקטגוריה זו היא ציקלוספורין. מומלץ לא להשתמש בתרופה לתקופות ארוכות, על מנת להוריד את הסיכון לסיבוכים בכליות.
- ציקלוספורין (למשל Sandimmun Neoral): מתן תרופה זו עדיין נושא לדיונים ותמיהות, במיוחד מבחינת המינון. המחקרים השונים למעשה הציעו מינון משתנה מאוד של תרופה זו, מ -50 מ"ג עד 1500 מ"ג ליום; תוצאות היעילות המתקבלות הן לא תואמות. יש לדווח על מקרה בודד של פלאן חזזית באברי המין, אשר לאחר מתן תרופה זו גרם לקרצינומה של תאי קוצים.
הרדמה מקומית: כאשר החזזית גורמת לנגעים כואבים, ניתן ליישם תרופות הרדמה מקומית. לשם כך, לידוקאין היא אחת התרופות הנפוצות ביותר בטיפול, שאמנם אינה שימושית לריפוי, אך יכולה להקל באופן זמני על הכאבים.
- לידוקאין (למשל לידוק C, אורטודרמינה, אלידוקסיל) שימש גם להקלת גירוד בהקשר של חזזית החזה. מרחו שכבת קרם או משחה על אזור העור הכואב: חזרו על המריחה 3-4 פעמים ביום, לפי הצורך. לחלופין, יש למרוח עד 3 טלאים כל 12 שעות, ולנסות לכסות את האזור הכואב רק כשהוא שלם. הסר את התיקון במקרה של צריבה או גירוי.
מעכבי קלצינורין: בצורה של משחות או משחות, תרופות אלו מיועדות לטיפול בסימפטומים של פלצרן חיידקי המשפיע על הריריות (אותן תרופות המשמשות בטיפול לאחר השתלת איברים)
- Tacrolimus (למשל Protopic, Advagraf, Modigraf): תרופה מדכאת חיסון ליישום מקומי. מומלץ להתחיל את הטיפול על ידי מריחת שכבה דקה של קרם, פעמיים ביום, לעסות בעדינות כדי לאפשר לספיגה מלאה של התרופה. למינון התחזוקה: המשך בטיפול עד 7 ימים לאחר היעדר תסמינים. לילדים הסובלים מ- lichen planus: מומלץ להימנע מיישום המוצר לילדים מתחת לגיל שנתיים. החל משנתיים עד 15 שנים: החל את ה 0.03% קרם, פעמיים ביום, עד 7 ימים לאחר שהכאבים נרגעים. לילדים מעל גיל 15 אפשר להגדיל את ריכוז המשחה עד 0.1%.
- פימקרולימוס (למשל אלידל): מומלץ למרוח שכבה דקה של קרם באזור שנפגע מהנגע של החזית החזזית; חזור על המריחה פעמיים ביום, לאחר שניקה וייבש את האזור בזהירות. המשך בטיפול עד להפוגה מלאה של התסמינים. אם התסמינים ממשיכים לאחר 6 שבועות של טיפול, סביר ששינוי בטיפול.
פוטותרפיה: טיפול באור המתבצע באמצעות קרני UV: קרני UVA חודרות לעומק העור, בעוד ש- UVB עוברת רק דרך השכבה השטחית של האפידרמיס.זה יכול להיות שימושי להקלה על תסמיני העור הנובעים כתוצאה מ- lichen planus.
מאמרים נוספים בנושא "Lichen Planus - תרופות לטיפול ב- Lichen Planus"
- Lichen Planus: אסטרטגיות טיפוליות
- Lichen Planus
- ליכן רובר פלאנוס