לפני תחילת המסע, חשוב לציין כי אבחון מוקדם הוא נשק אדיר למזער את הסיכונים לבעיות חמורות בערמונית. הדבר נכון הן בגידולים והן בהיפרפלזיה שפירה של הערמונית, והן בהשלכות היחסיות על חיי המין ועל פוריות הגבר. בהקשר זה, אני מזכיר לך שסרטן הערמונית הוא כיום הסרטן השכיח ביותר בקרב גברים. בפרט, הם גברים אשר הם מעל גיל 50 לסכנת הסיכונים הגדולים ביותר, לא רק לסרטן הערמונית, אלא גם להיפרטרופיה של הערמונית. מסיבה זו, לאחר גיל 50, מומלץ מאוד לבצע בדיקות ספציפיות לבדיקת בריאות הערמונית, אפילו ב היעדר תסמינים. יתר על כן, בנוכחות כל בעיה בערמונית או באברי המין, באופן כללי, ההרגל הטוב ליצור קשר עם האורולוג - שהוא מומחה ההתייחסות בדרכי השתן ולמערכת איבר המין הגברי - צריך להיות נפוץ גם בקרב צעירים לאחר שהניחו הנחה נחוצה זו. , בואו נראה בפירוט אילו בדיקות שימושיות להערכת בריאות הערמונית.
לאבחון נכון ומוקדם של פתולוגיות ערמונית, האורולוג יכול להשתמש בבדיקות שונות. בין אלה, הידועים ביותר ולפעמים חוששים הם: מינון ה- PSA, חקירה דיגיטלית-רקטלית של הערמונית, אולטרסאונד ערמונית טרנס-רקטלית ואולי ביופסיה של הערמונית. הודות לבדיקות אלו לרוב ניתן לאבחן פתולוגיות ערמונית בשלב מוקדם, עדיין לא מסובך ולכן ניתן לטפל בו בקלות. רק תחשבו על חשיבות האבחון המוקדם במקרה של סרטן הערמונית; בנסיבות כאלה זיהוי המחלה כשהיא עדיין בשלביה המוקדמים כמעט תמיד מבטיח החלמה מלאה. בדיוק מסיבה זו, חקר רקטלי ומינון PSA מייצגים בדיקות סקר סרטן. בהקשר זה, ברצוני לפתוח סוגר קטן. אני מזכיר לך שהקרנה היא אסטרטגיה הכוללת ביצוע בדיקות רפואיות באוכלוסייה ספציפית הנחשבת בסיכון, על מנת לזהות מחלה מסוימת בשלביה המוקדמים ביותר. לדוגמה, באשר לאוכלוסיית הנשים, בדיקת פאפ היא שיטת סקר המשמשת לזיהוי סרטן צוואר הרחם, בעוד ממוגרפיה מסומנת לאבחון סרטן השד. באופן ספציפי, מומלץ לבצע את בדיקת פאפ אחת לשלוש שנים החל מגיל 25, בעוד שממוגרפיה מומלצת לכל הנשים שהגיעו לגיל 50 כל שנתיים. בדיקת סקר נפוצה לשני הגברים מאשר לנשים לסרטן המעי הגס. ; באופן ספציפי, מגיל 50 מומלץ בדרך כלל לחפש דם סמוי בצואה פעם בשנה, שניתן להחליף סיגמואידוסקופיה אחת ל -5 שנים או לקולונוסקופיה אחת ל -10 שנים. בנוגע לסרטן הערמונית, תוקף ההקרנה עדיין נתון לוויכוח. למעשה, לצד היתרונות הבלתי מעורערים של אבחון מוקדם, יש לקחת בחשבון את הסיכונים של טיפול יתר, ולכן הסיכון לטפל גם בסרטן הערמונית שלא ידרוש טיפול, שכן הם מתאפיינים בהתקדמות איטית כל כך שלא תשפיע על המטופל. הישרדות. טיפולים מסוג זה אינם רק חסרי תועלת, אלא אף אינם מועילים, שכן הם מעלים את עלויות בריאות הציבור ומהווים מקור לחרדות, דאגות וסיבוכים אפשריים לאחר הניתוח עבור המטופל.
בכל מקרה, בדיקה רקטלית דיגיטלית של הערמונית ומינון ה- PSA הם לרוב חלק מהבדיקה האורולוגית השגרתית ותמיד יש לבצע אותם בקטגוריות מסוימות של חולים "בסיכון" להיכרות, תסמיני שתן ואתניות. לסיום, אני רוצה להבהיר כי סקר איננו שם נרדף לאבחון; בדיקות סקר, למעשה, נועדו לזהות באוכלוסייה הנחשבת בסיכון את האנשים בהם הסיכון הזה עקבי יותר. ההקרנה פשוט מצביעה על כך שרצוי לעבור בדיקות רפואיות נוספות ואלה בדיקות נוספות יאשרו או יכחישו את קיומה של המחלה.
הבדיקה הפשוטה ביותר אך גם המדוברת ביותר לחקר בריאות הערמונית היא מינון הדם של האנטיגן הספציפי לערמונית, או פשוט יותר PSA. דגימת דם פשוטה מאפשרת לך למדוד את רמות הפלזמה שלה. אני מזכיר לך ש- PSA זהו אנזים המיוצר על ידי תאי הערמונית במטרה לשמור על נוזל הזרע. אפילו בתנאים רגילים, כמות קטנה של PSA מצויה בדם. עם זאת, כאשר ערכים אלה חורגים מסף של 4 ננוגרם לכל מיליליטר דם הם מייצגים שעון מעורר לתקלה אפשרית של הערמונית. בפרט, רמות PSA גבוהות או רמות שעולות עם הזמן יכולות להצביע על מספר מצבים, כולל ערמונית (שהיא דלקת בערמונית), היפרטרופיה שפירה של הערמונית או סרטן הערמונית. הסיבה לכך היא שתאי בלוטה חולים, מודלקים או סרטניים מייצרים יותר PSA מאשר תאים רגילים. נכון לעכשיו, PSA משמש כ"סמן "לסרטן הערמונית, אך חשוב לציין כי הבדיקה אינה מדויקת מספיק כדי לשלול או לאשר את קיומו של סרטן. רק תחשוב ששפיכה בתוך 48 שעות מהבדיקה יכולה לגרום לתוצאות חיוביות שווא; במילים אחרות, היא מייצרת עליות PSA שאינן תלויות בהפרעה ערמונית אמיתית. מסיבה זו, תמיד יש לפרש את בדיקת PSA בהקשר לתמונתו הקלינית של המטופל ויש לקשור ולהשלים אותה על ידי בדיקה רקטלית. עכשיו בואו נראה ממה מורכבת הבחינה האחרונה.
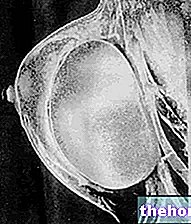
בדיקת רקטלית היא הליך האבחון הפשוט, המיידי ביותר ואולי החשש ביותר לבדיקת מצב הערמונית. למעשה, הוא מייצג הערכה חיונית לחקר כל פתולוגיה ערמונית. בדיקת פי הטבעת מאפשרת לזהות, במגע, כל שינוי בבלוטה. במהלך הבדיקה האורולוגית, הרופא - המוגן בכפפת לטקס משומנת - מכניס בעדינות אצבע לתוך פי הטבעת של המטופל. בדרך זו הוא יכול לממש את המשטח האחורי של בלוטת הערמונית והרקמות שמסביב כדי להעריך את הגדלת הנפח, העקביות והנוכחות האפשרית של גושים חשודים. למגע, רקמת הערמונית הבריאה חלקה וחלקה. לשם השוואה, יש לו כמעט את מרקם הבד שבו האגודל מצטרף לכף היד. מנגד, רקמת הגידול מוצקה, קשה ולא סדירה במישוש. לרוע המזל, בדיקת רקטלית לא תמיד מצליחה להוכיח את קיומו של סרטן הערמונית; מכיוון שלא ניתן להשתמש ב- PSA כדי לקבוע אבחנה מסוימת. לכן, אם החיפוש אחר PSA וחקר רקטלי חושף את החשד לסרטן, אנו ממשיכים בחקירות ממוקדות לגיבוש אבחנה בטוחה.
הראשון בחקירות אלה מיוצג על ידי אולטרסאונד טרנס-רקטלי. זוהי בדיקה פשוטה המתבצעת על ידי החדרת מתמר אולטרסאונד לפי הטבעת של המטופל, כדי לקבל מחקר מפורט על המורפולוגיה הערמונית. האולטרסאונד הטרקטרקטלי מסוגל לתעד את הגידול בנפח הבלוטה, להגדיר את שוליה, להדגיש את סימני הדלקת החריפה והכרונית כאחד ולאתר כל אזורים חשודים לניאופלאסיה של הערמונית.
הבדיקה היחידה המסוגלת להגדיר בוודאות את אבחנת הסרטן היא ביופסיה של הערמונית. בדיקה זו יכולה להתבצע בצורה רקטלית או חוצה-פריניאלית, כלומר דרך האזור שבין פי הטבעת לשק האשכים. השיטה המתבצעת בהרדמה מקומית ובהנחיית אולטרסאונד, כרוכה בהחדרת מחט דקה לערמונית.בדרך זו הרופא יכול לקחת מספר דגימות משתנה, בערך 10-12, המגיע מאזורים שונים של הבלוטה ובעיקר מכל אזורים חשודים. הדגימות שנאספו בדרך זו עוברות לאחר מכן בדיקה היסטולוגית במיקרוסקופ כדי לוודא את נוכחותם של תאים ניאופלסטים. בדרך זו, הביופסיה מאשרת את קיומו של סרטן הערמונית ומאפשרת לקבוע את הסוג, המיקום ו " שלב "של הניאופלזמה, כלומר חומרתה והיקפה.
אם נמצאו תאים סרטניים במהלך בדיקת דגימת הערמונית ויש סבירות משמעותית שהתפשט הסרטן מהערמונית לחלקים אחרים של הגוף, יתכן ותמליץ על בדיקות נוספות.הרופא, בפרט, צריך להעריך את הסרטן. מדד ממאירות, כלומר לקבוע עד כמה תאי הגידול משתנים בהשוואה לאלו של רקמות רגילות. ככל שהתאים הסרטניים שונים מהתאים הנורמליים, כך הגידול יהיה אגרסיבי יותר. כדי לכמת נתונים אלה, דבר שהוא הכרחי עבור כדי לבסס אסטרטגיות טיפוליות נאותות, נעשה שימוש במערכת הסיווג של גליסון, על שם הפתולוג האמריקאי שהגדיר אותו. כדי לקבוע את היקף הגידול, ולכן כדי להגדיר את הבמה, ייתכן שיהיה צורך בבדיקות אחרות כגון אולטרסאונד, טומוגרפיה ממוחשבת (CT), תהודה מגנטית גרעינית וסיינטיגרפיה של עצמות נגד הגידול נפוץ ואם הוא כולל בלוטות לימפה סמוכות, רקמות שמסביב או איברים אחרים אפילו רחוקים מהערמונית.


















-ricotta-facile-e-veloce.jpg)