כְּלָלִיוּת
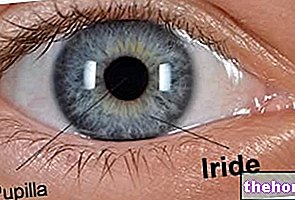
המקולה (או מקולה לוטאה) היא אזור קטן במרכז הרשתית, רגיש לאור ואחראי לראייה חדה ומפורטת.

עין האדם בחתך רוחב.
מאת: https://en.wikipedia.org/wiki/Macula_of_retina
למקולה יש כמה מאפיינים מיוחדים בהשוואה לאזורי הרשתית האחרים. זהו למעשה האזור בעל הצפיפות הגבוהה ביותר של קולטני פוטור (בפרט קונוסים), שהם תאי עצב רגישים המתמחים בהעברת אותות אור לדחפים חשמליים, ולאחר מכן מתפרשים על ידי המוח כמידע חזותי (תמונות).
המקולה היא אזור עדין ביותר, ומסיבה זו היא פגיעה במיוחד לתופעות פתולוגיות וניווניות.
אֲנָטוֹמִיָה
הרשתית היא הממברנה המתחמת את החלק הפנימי ביותר של גלגל העין. הוא נצמד לטוניקה של כלי הדם ומצויד בפוטורצפטורים (קונוסים ומוטות) ובנוירונים אחרים הרגישים לגירויים לאור.
הבדיקה האופטלמוסקופית מציגה את הרשתית ככרית בצבע אדום-כתום המציגה בתחתית-במיקום מדיאלי ורוחבי ביחס לקוטב העין האחורי-אזור אליפטי קטן, צהוב-כתום, של כ 2-5 קוטר מ"מ: המקולה לוטאה.
מרכזה לרוחב ונמוך מהדיסק האופטי (אשר עולה בקנה אחד עם מקור עצב הראייה). למקולה אין כלי דם, דבר שיפריע למעבר ולכידת האור.
הערה. הצבע הצהוב של המקולה, הניכר בבדיקת קרקעית העין, נובע מנוכחות פיגמנטים השייכים לקטגוריית הקרוטנואידים, לוטאין וזאקסנטין. מקולרית (בפועל, הקרוטנואידים משמשים כמעין פילטר).
גוּמָה
החלק המרכזי של המקולה הוא fovea (או fovea centralis), שקע קל המייצג את אזור ההגדרה החזותית הטובה ביותר. באזור foveal, הריכוז של קונוסים הוא מקסימלי, בעוד מוטות נעדרים לחלוטין.
קונוסים ומוטות
קונוסים ומוטות הם תאים מיוחדים הממוקמים בשכבה החיצונית ביותר של הרשתית, המסוגלים להמיר את הגירוי האור (הפיזי) לאות אלקטרוכימי שיישלח למוח. לקולטנים אלה אין התפלגות אחידה: כ -125 מיליון מוטות יוצרים "פס רחב סביב הפריפריה ברשתית, בעוד שבקוטב האחורי של הרשתית ישנם כ -6 מיליון קונוסים, המרוכזים בעיקר באזור המקולרי.
התפקידים שלהם גם שונים:
- המוטות מאפשרים ראייה בשחור ולבן, הם רגישים מאוד לאור ומאפשרים לראות בתנאי תאורה נמוכים או נמוכים (ראייה סקוטופית או דמדומים).
- החרוטים שונים בתכלית: ישנם למעשה שלושה סוגים שתופסים כחול, ירוק או אדום; גירוים בשילובים שונים מאפשר אפליה של צבעים שונים. קונוסים מספקים תמונות חדות ומוגדרות יותר ממוטות, ומאפשרות לך לראות פרטים, אך דורשות אור עז יותר; הם משמשים בעיקר בראייה בשעות היום.
קונוסים ומוטות מורכבים משני חלקים: האחד מתפקיד ללכוד אור, השני להתאים אותו להעברתו דרך סיבי עצב הראייה.יתר על כן, כל אחד מקולטני הצילום הללו שולט בחלק מסוים ברשתית: "דימוי חזותי הוא, אפוא, תוצאה של" עיבוד המידע "המועבר על ידי כל אוכלוסיית הקולטנים.
פונקציות
המקולה היא חלק הרשתית האחראי לראייה (נקודה) וזיהוי צבעים מובחנים, הודות לצפיפות המרבית של קולטני הצילום (בעיקר קונוסים) וארגון חיבורי העצב.
ראיית נקודה מאפשרת לך לקרוא, להשחיל מחט תפירה, לזהות פנים, לראות תמרורים בזמן נהיגה ולהבחין בפרטים וחפצים קטנים מאוד. זה מסביר מדוע למחלות מקולריות יש השפעה שלילית מיידית על תפקוד הראייה.
תרומה לחזון
המקולה אחראית לראיה המרכזית (כלומר היא מאפשרת לנו למקד את מבטנו במרכז שדה הראייה, ישר מולנו) ורגישה יותר להבחין בין פרטים ברורים משאר הרשתית. כאן, למעשה, מתרכזת הכמות הגדולה ביותר של קרני האור.
כאשר אנו בוהים באובייקט, הפוטונים הנפלטים או המוחזרים, לאחר שעברו בקרנית, האישון והעדשה, נאספים על ידי קונוסים של המקולה. קולטני צילום אלה נמצאים במערכת יחסים עם סדרה של תאי עצב הנמצאים בשכבות הרשתית האחרות; תפקידם מורכב מהפיכת גירויים של אור לדחפים אלקטרוכימיים, ומאפשרים להם לעבור לאורך המסלולים האופטיים, מעצב הראייה למוח.
מקולופתיות
ישנן מחלות רבות המשפיעות על המקולה. בין אלה נבדלות צורות תורשתיות ונרכשות.

מעורבות מקולרית יכולה להתרחש גם במחלות מערכתיות, כגון סוכרת (רטינופתיה סוכרתית).
ישנן גם מקולופתיות הנגרמות על ידי צריכת תרופות מסוימות (למשל, נגד מלריה, טמוקסיפן, ת'ורידזין וכלורפראומזין) או על ידי סיבוכים לאחר הניתוח (בצקת מקולית ציסטואידית לאחר הניתוח).
ניוון מקולרי הקשור לגיל
ניוון מקולרי הקשור לגיל הוא הפתולוגיה השכיחה ביותר של המקולה והיא הגורם העיקרי לעיוורון לאחר גיל 55, במדינות מפותחות. זוהי מחלה כרונית המתאפיינת בשינויים מתקדמים ברשתית, ממברנת ברוך והכורואיד.
ניוון מקולרי הקשור לגיל יכול להתפתח לשתי צורות:
- ניוון מקולרי יבש (אטרופי): התקדמות איטית, היא הצורה השכיחה ביותר (היא נוגעת לכ- 80% מהמקרים) .היא מתחילה בהיווצרות חלבון צהבהב והפקדות גליקמיות, הנקראות "דרוזן"; הפחתה או היעלמות (ניוון) תאי המקולה, מוביל לירידה הדרגתית בחדות הראייה.
- ניוון מקולרי רטוב (neovascular): מהיר יותר בהתפשרות הראייה, הוא מאופיין בצמיחה של כלי דם חריגים מהכורואיד, בהתכתבות עם המקולה; עיוות הראיה נגרם על ידי דליפת דם ונוזלים מכלי דם שזה עתה נוצרו, הנאספים מתחת למקולה ומרימים אותה. ניוון מקולרי רטוב הוא אגרסיבי יותר מהצורה היבשה, מכיוון שהוא יכול לגרום לאובדן מהיר וחמור של הראייה המרכזית (הנגרמת על ידי הצטלקות של כלי הדם).
הגורמים למקולופתיות אלו עדיין אינם ברורים. עם זאת, זוהו מספר גורמים גנטיים, מטבוליים והתנהגותיים שיכולים להגביר את הסיכון להתנוונות רקמות מקולריות. אלה כוללים עישון סיגריות, חשיפה ממושכת לאור שמש עז, לחץ דם גבוה ורמות כולסטרול גבוהות בדם. תזונה מאוזנת, עשירה בפירות וירקות ודלת שומנים מן החי, ביטול עישון ובדיקות תקופתיות אצל רופא העיניים הם האמצעים היעילים ביותר להפחתת הסיכון ולתפיסת סימני המחלה מוקדם.
דיסטרופיות מקולריות תורשתיות-ניווניות
מספר צורות פחות שכיחות של ניוון מקולרי יכולות להתחיל בחולים מתחת לגיל 55. רבות ממחלות אלה המוקדמות להופעה מוקדמת עוברות בתורשה ומוגדרות בצורה נכונה יותר כניסטריות מקולריות.
מחלת סטארגרדט (או ניוון מקולרי לנוער) מתחילה בדרך כלל בילדות ובגיל ההתבגרות וכמעט תמיד עוברת בתורשה כתכונה אוטוזומלית רצסיבית. הירידה ההדרגתית בראייה המרכזית הקשורה למחלה נגרמת על ידי מותם של תאי פוטורצפטור במקולה ומעורבותו של אפיתל הפיגמנט ברשתית.
מקולופתיות תורשתיות אחרות כוללות רטיניטיס פיגמנטוזה בשלב מאוחר ומחלת בסט (או ניוון ויטליפורמי).
מקולופתיה מיופית
מקולופתיה מיופית מתרחשת אצל אנשים הסובלים מקוצר ראייה ניווני או פתולוגי, מצב המאופיין בעלייה באורך הציר של העין (גדול מ -26 מ"מ) ופגם שבירה העולה על 6 דיופטר. מקולופתיה מיופית מתרחשת עבור שורה של שינויים אנטומיים: הרשתית אינה מסוגלת להסתגל היטב להתארכות הנורה, ולכן היא עוברת מתיחות או נגעים בפריפריה (קרעים קטנים).
בקוצר ראייה פתולוגי, דימומים מקולרים יכולים להתרחש עם ירידה פתאומית בחדות הראייה, לעיתים עם עיוות של התמונות. חתרנות הארכיטקטורה הרגילה של המקולה וגורמת לאובדן ראייה חמור.
פוקר מקולרי
הפקר המקולרי מורכב מפיתוח של קרום שקוף דק (הנקרא אפיריטינל) על המשטח הפנימי של הרשתית, מעל המקולה. סרט מסוג זה יכול להתכווץ ולהוביל לקמטים של האזור המרכזי של הרשתית, ולשנות את תפקודו התקין.
חור מקולרי
החור המקולרי הוא שבירה קטנה המשפיעה על כל עובי רקמת הרשתית וכוללת את אזור הכף.
פגם זה קשור למספר מצבים פתולוגיים: מתיחה ויטרו-מקולרית (הנגרמת על ידי היווצרות ממברנות אפירינטינליות), אירועים טראומטיים, ניוון קוצר ראיה, חסימות כלי דם ורטינופתיה יתר לחץ דם. סימפטומים מוקדמים של החור המקולרי כוללים ראייה מטושטשת, סקוטומה ועיוות תמונה.
סימפטומים של מקולאפתיה
לא תמיד קל להבחין בהופעתה של פתולוגיה מקולרית, במיוחד כאשר היא משפיעה רק על עין אחת.
התסמינים העיקריים של מקולופתיה כוללים:
- הפחתת חדות הראייה המרכזית, עם הקביעות של הפריפריה;
- עיוות של תמונות (לדוגמה, קווים ישרים עשויים להיראות מעוקלים, אובייקטים נראים מקוזזים בצורתם ובגודלם);
- תפיסת צבעים שנראית דהויה;
- ירידה ברגישות לניגודיות;
- נוכחות של "אזור חשוך או ריק במרכז שדה הראייה (סקוטומה)".
העיוות המרכזי של התמונה (מטמורפופסיה) מזוהה דרך "רשת אמסלר", שהיא תבנית של קווים ישרים בניצב, על רקע שחור או לבן, עם נקודה מרכזית. במהלך הערכה פשוטה זו, המטופל מכסה עין אחת ו בוהה את האזור במרכז ומרחיק את הרשת 12-15 סנטימטרים מהפנים. עם ראייה רגילה כל קווי הרשת סביב הנקודה ישרים, מרווחים באופן שווה וללא אזורים חסרים; אם יש עיוות של הקווים הישרים מופיע אזור הראייה המרכזי או כתם אפרפר המכסה את מה שקבוע, אולם ניתן לחשוד במחלה הכרוכה במקולה.
כדי להעריך את תפקוד המקולרית ולבדוק את מצב הרשתית, אם כן, חיוני למדוד את חדות הראייה ולנתח את הפונדוס בעזרת אופטלמוסקופ.כדי לאבחן נכון מקולופתיה, המטופל יכול גם לעבור בדיקות אינסטרומנטליות, כגון "OCT ( טומוגרפיה קוהרנטית אופטית), פלואורנגיוגרפיה ואנגיוגרפיה ירוקה של אינדוציאנין. "


.jpg)






.jpg)