מצב שיתוק זה נובע מהארכה מופרזת של שלב השינה REM, או מהתחלתו המוקדמת.
באופן כללי, האנשים הרגישים ביותר להפרעה הם אלה שישנים מעט ורע; עם זאת, לא נכלל כי במקור יש פתולוגיה רצינית, כגון נרקולפסיה.
הטיפול משתנה בהתאם לחומרתם ומספרם של פרקי השיתוק עליהם מתלונן המטופל.
כמעט תמיד, מבחינה טיפולית, מספיק להגדיל את מספר השעות המוקדשות לשינה ולשפר את איכות מנוחת הלילה.
, או שינה פרדוקסלית.
כל מחזור המורכב משלב NON-REM ושלב REM נמשך בדרך כלל 90-100 דקות.
רק החלופה הנכונה בין שלב ה- NON-REM לשלב ה- REM מבטיחה מנוחה נינוחה.
שלב NON-REM
שלב ה- NON-REM (או NREM) מתאפיין בארבעה שלבים, שבמהלכם השינה הופכת עמוקה יותר ויותר.
שני השלבים הראשונים הם, בהתאמה, הירדמות ושינה קלה; בשלב השלישי מתחיל שלב השינה העמוקה, המגיע לשיאו בשלב הרביעי.
בשלב הרביעי של שלב ה- NREM, האורגניזם האנושי מתחדש.
השלב NON-REM מתקצר עם כל מחזור: בתחילה הוא תופס חלק גדול ממחזור "שלב ה- NREM שלב-REM" (לפחות לשני מחזורים); לאחר מכן, הוא משאיר יותר ויותר מקום לשלב ה- REM.
שלב REM
שלב ה- REM הוא רגע שינה מסוים: אם מצד אחד יש עלייה בקצב הלב ובקצב הנשימה, והאינדיבידואל חולם ומניע את עיניו במהירות (ומכאן ראשי התיבות REM שמשמעותו תנועת עיניים מהירותלעומת זאת, תנועת עיניים מהירה), לעומת זאת, בהשפעת נוירוטרנסמיטורים ספציפיים, מתרחשת מעין הרפיה / שיתוק של השריר (אטוניה שרירית).
שלב ה- REM מכסה בתחילה חלק קטן ממחזורי השינה הלילית; אולם לקראת הבוקר הוא מתארך ומתארך זמן משלב ה- NREM.
.שיתוק שינה הוא חלק מ"רשימת הפרזומניות; פרזומניה הן אותן הפרעות שינה אפיזודיות המתאפיינות בהתנהגות חריגה או באירועים פיזיולוגיים לא רצויים המתרחשים בשלבי מנוחה ספציפיים או במעבר שינה-שינה ".
למידע נוסף: Parasomnia: מה הם, גורמים, תסמינים וטיפולזה רציני?
בנוסף לכך שאין לה השלכות על הפרט, שיתוק שינה הוא אירוע נדיר, המתרחש פעמים ספורות במהלך החיים.
עם זאת, עבור חלק מהנבדקים היא עלולה להפוך לתופעה שחוזרת על עצמה, עד כדי כך שתדרש בדיקות נוספות הנוגעות למצב הבריאות הכללי או להרגלי היומיום והלילה.
כפי שנראה מאוחר יותר, למעשה, שיתוק שינה יכול להיות קשור לנרקולפסיה, פתולוגיה היוצרת התקפי פתאומיות של נמנום, או לישון מעט ורע.
אפידמיולוגיה: עד כמה נפוצה שיתוק השינה?
קשה לכמת כמה אנשים חווים (או חוו בעבר) שיתוק שינה.
על פי כמה נתונים סטטיסטיים, במדינות מתועשות, כ -6% מהאוכלוסייה סובלים מכך. רוב האנשים האלה הם גיבורי הפרקים הספורדיים, לפעמים ייחודיים במהלך החיים.
האנשים הנפגעים ביותר הם מתבגרים וצעירים, בני 25-44 (האחרונים מהווים 36% מהחולים).
נשים וגברים הם, במידה שווה, כל המטרות האפשריות.
לבסוף, הנתון האחרון שראוי להזכיר נוגע ליחסים עם נרקולפסיה: כ-30-50% מהאנשים הנרקולפטיים סובלים גם משיתוק שינה.
בין שנות ההתבגרות לכ- 40 שנה.דוגמה קלאסית, המתוארת על ידי גיבורי תופעות כאלה, היא התחושה של לא להיות לבד בחדר שבו אתה נמצא.
הזיות, אם הן מתרחשות במעבר מהערות לשינה, נקראות הזיות היפנאגוגיות; אם, לעומת זאת, הם מתרחשים עם ההתעוררות, הם מוגדרים כהזיות היפנופומיות.
ראה גם: הזיות בשינה.
באנמנזה, אנו מתכוונים לאסוף הרופא את כל המידע הקשור לתסמינים ועוד, אשר מסייעים לאתר את הסיבה הסבירה לסימפטומטולוגיה הנוכחית.
אנמנזה
במהלך האנמנזה, הרופא מבצע בדיקה של ממש, ושואל את המטופל:
- כיצד מתפתח השיתוק וכמה זמן הוא נמשך;
- אם יש לך הזיות מכל סוג שהוא;
- אם אתה זוכר מתי היית קורבן הראשון לשיתוק ואם חל שינוי בהרגלי הלילה שלך לפני אותו פרק;
- אם אתה סובל, במהלך היום, מאובדן פתאומי של שליטה בשרירים (קטפלקסיה) או מהתנהגות אוטומטית, כלומר ההמשך הבלתי פוסק והבלתי פוסק של הפעילויות בהן אתה עוסק.
שני ההיבטים האחרונים - קטפלקסיה והתנהגות אוטומטית - חשובים מאוד למטרות אבחון, שכן, אם יתואר על ידי המטופל, הם יכולים להיות שיתוק שינה הוא תוצאה של פתולוגיה רצינית הרבה יותר: נרקולפסיה.
במקרים אלה המצב הופך לפתולוגי ויש להתייחס אליו באמצעי נגד מתאימים ומיידיים: חשבו, למעשה, על הסכנה שחולה נרקולפטי רץ בעת נהיגה ברכב או העוסק בעבודה מסוכנת.
שיתוק שינה: כיצד לישון טוב ומספיק
הגוף והמוח שלנו זקוקים לכ-6-8 שעות שינה בלילה כדי להישאר בריאים.
אצל אנשים הסובלים משיתוק שינה, הקפדה על עמידות בזמנים אלה היא חיונית.
התנהגויות, הרגלים ואמצעי זהירות המסייעים לך לישון טוב ומספר השעות הנכון הם:
- תמיד ללכת לישון ולהתעורר בו זמנית, על מנת לקבל קצב שינה קבוע;
- צור סביבה לילית נעימה: חדר חשוך ושקט, לא חם מדי, אבל גם לא קר מדי;
- יש מיטה נוחה;
- תרגלו פעילות גופנית באופן קבוע, אך לעולם לא זמן קצר לפני השינה;
- הגבל את צריכת הקפאין;
- אין לאכול או לשתות אלכוהול רק לפני השינה;
- למעשנים, אין לעשן לפני השינה, מכיוון שהניקוטין מעורר.
תרופות לשיתוק שינה
כצפוי, טיפול תרופתי המבוסס על תרופות נוגדות דיכאון משמש כאשר שיתוק השינה הוא כרוני ויוצר אי נוחות לאלה שנפגעו.
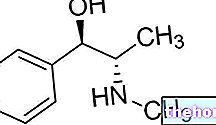
התרופה הנפוצה ביותר היא clomipramine, תרופה נוגדת דיכאון טריציקלית שיש לרשום בהמלצת הרופא המטפל.
הסיבה למתן תכשירים אלה היא כדלקמן: הם מפחיתים את העוצמה שבה מתרחשת הרפיית שרירים לילית ואת עומק השינה, במיוחד בשלב ה- REM.
משך הטיפול יכול להשתנות מחודש לחודשיים; בכל מקרה השיפורים של המטופל ומעל לכל הייעוץ הרפואי הם שקובעים אם להפסיק את הטיפול או לא.
תרופות נוגדות דיכאון טריציקליות אינן נקיות מתופעות לוואי (ראה דיון להלן).
תופעות לוואי של תרופות נוגדות דיכאון טריציקליות
- פה יבש
- עצירות
- הזעה מוגברת
- בעיות בשלפוחית השתן וקושי במתן שתן
- ראייה מטושטשת
- ישנוניות במהלך היום
שים לב: למרות שזה עשוי להיראות לא אינטואיטיבי (בהתחשב במה שנאמר בעבר), נמנום בשעות היום הוא אחת מתופעות הלוואי האופייניות ואף מסוכנות יותר של תרופות נוגדות דיכאון טריציקליות: חשוב מה יכול לקרות לאדם שמשתמש בהן, כאשר הוא נוהג במכונית ונתפס בהתקף שינה פתאומי.
שיתוק שינה ונרקולפסיה: מה לעשות?
אם שיתוק השינה נובע מנרקולפסיה, טוב להתייעץ עם רופאים בעלי מומחיות בתחום, מכיוון שמדובר במצב פתולוגי חמור.