במצב זה, הסימפטומים האופייניים להיפותירואידיזם גלוי הם נדירים או חסרים: העלייה ברמות TSH מצליחה לשמור על ערכי הורמון בלוטת התריס בטווח הנורמלי.
הסיבה השכיחה ביותר להיפותירואידיזם תת -קליני היא בלוטת התריס של השימוטו.
בלוטת התריס: נקודות מפתח
לפני הגדרת המאפיינים של תת פעילות בלוטת התריס תת -קלינית, יש לזכור בקצרה כמה מושגים הנוגעים לבלוטת התריס:
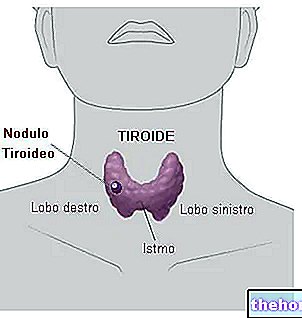
- בלוטת התריס היא בלוטה אנדוקרינית קטנה, הממוקמת באזור הצוואר הקדמי, מול הגרון ו קנה הנשימה לרוחב. ההורמונים העיקריים שהוא מייצר - תירוקסין (T4) וטריודוטירונין (T3) - שולטים בפעילות המטבולית ואחראים לתפקודם התקין של רוב תאי הגוף.
- באופן ספציפי יותר, הורמוני בלוטת התריס מסמנים כמה מהר הגוף חייב לפעול וכיצד עליו להשתמש במזון וכימיקלים כדי לייצר אנרגיה ולבצע את תפקידיו כראוי. לא רק זה: בלוטת התריס מתערבת בתהליכי הגדילה וההתפתחות של רקמות רבות. ומעוררת תאים. פעילויות, בייעול, במיוחד, של תפקודי מערכת הלב וכלי הדם ומערכת העצבים.
- ייצור הורמון בלוטת התריס מופעל ומנותק באמצעות מערכת משוב. בין הגורמים השונים המעורבים במנגנון זה, הורמון מגרה בלוטת התריס (TSH) אחראי לשמירה על ריכוז הורמוני בלוטת התריס יציב במחזור הדם.
אני דוגמא:
- בלוטת התריס של השימוטו (הגורם המוביל להיפותירואידיזם תת -קליני);
- מחלת Basedow-Graves.
סיבות אחרות להיפותירואידיזם תת -קליני יכולות להיות:
- דלקת חריפה קודמת;
- מחסור ביוד (תזונתי: תזונה דלה ביוד או עשירה במזונות, הנקראת "gozzigeni", המעכבים את הטמעתה; אנדמית: שהות ממושכת באזורים גיאוגרפיים חסרי יוד, במיוחד הרריים ורחוקים מהים);
- Iatrogenic, בפרט:
- טיפול אובליטיבי קודם עם יוד רדיואקטיבי;
- ניתוח להסרת בלוטת התריס (כריתת בלוטת התריס);
- תרופות (אמיודרון, ליתיום, חומרי ניגוד רדיולוגיים המכילים יוד וכו ');
- טיפול חלופי לא מספיק;
- רדיותרפיה חיצונית של הראש והצוואר (ניתנת למשל במקרה של קרצינומה של הגרון, לימפומה של הודג'קין, לוקמיה, ניאופלזמות תוך גולגולת וכו ').
תת פעילות בלוטת התריס תת קלינית יכולה להופיע גם בצורה אידיופטית (כלומר מסיבות בלתי ניתנות לזיהוי).
מי הכי בסיכון
תת פעילות בלוטת התריס תת -קלינית שכיחה יחסית (השכיחות מוערכת בין 4 ל -10% באוכלוסייה הכללית).
המצב משפיע בעיקר עם התקדמות הגיל ובמין הנשי (תקופות "קריטיות" לתפקוד בלוטת התריס הן הריון וגיל המעבר).
תת פעילות בלוטת התריס תת -קלינית שכיחה במיוחד בקרב אלו הסובלים מבלוטת התריס של השימוטו.
הנבדקים המועדים ביותר לפתח תת פעילות בלוטת התריס תת -קלינית הם:
- חולי תסמונת דאון;
- נשים בתקופה שלאחר הלידה (תוך 6 חודשים);
- נשים בגיל המעבר;
- מטופלים מבוגרים;
- חולים עם סוכרת מסוג 1;
- חולים עם אי ספיקת לב;
- חולים עם היסטוריה משפחתית של מחלת בלוטת התריס;
- חולים עם מחלות אוטואימוניות אחרות.
יש לזכור כי תת פעילות בלוטת התריס תת -קלינית היא מצב בו השינוי בתפקוד בלוטת התריס מתון עד בינוני. אם היא מוזנחת, עם זאת, תפקוד לקוי יכול להתקדם עד להיפותירואידיזם מלא (רמות ה- TSH במחזור גבוהות וערכי הורמוני בלוטת התריס נמוכים מהגבולות הנורמליים, ולכן הם אינם מספיקים לשמירה על מצב של בלוטת התריס).
תת פעילות בלוטת התריס: תסמינים עיקריים
ביטויים של תת פעילות בלוטת התריס יכולים להיות עדינים או קלים.
הסימפטומים מתרחשים בדרך כלל לאחר קורס תת -קליני ארוך ועשויים לכלול:
- חולשת שרירים
- אסתניה;
- ישנוניות בשעות היום;
- חוסר סובלנות קר;
- קשיי ריכוז
- צְרִידוּת;
- עור יבש ומחוספס;
- בצקת עפעפיים;
- אובדן זיכרון
- עצירות.
ברוב המקרים תת פעילות בלוטת התריס תת קלינית נשארת יציבה למשך מספר שנים ולעיתים יכולה להתפוגג.
הסיכון להיפותירואידיזם תת-קליני להתקדם לקראת הצורה הגלויה הוא גדול יותר בקרב חולים מבוגרים ובאלה עם ערכי נוגדנים נוגדי בלוטת התריס גבוהים (פרמטר המעיד על הימצאות מחלות אוטואימוניות).
בעיות הקשורות להיפותירואידיזם תת -קליני
בשנים האחרונות, מספר מחקרים מדעיים קשרו תת פעילות בלוטת התריס תת -קלינית עם מצבים קליניים שונים.
בנוסף להתקדמות האפשרית של תפקוד לקוי עד תת פעילות של בלוטת התריס, יתכנו:
- עלייה ברמת הליפופרוטאינים בצפיפות נמוכה;
- סיכון קרדיווסקולרי מוגבר;
- ירידה קוגניטיבית (בחולים מבוגרים);
- חרדה ודיכאון.
בנוסף, חולים עם תת פעילות בלוטת התריס תת -קלינית נוטים יותר לפתח:
- היפרכולסטרולמיה (עלייה ברמת הכולסטרול הכולל);
- טרשת עורקים;
- דיסליפידמיה;
- מחלת לב כלילית;
- מחלת עורקים היקפית.
ניתן לאבחן תת פעילות בלוטת התריס תת קלינית על סמך:
- היסטוריה מוקפדת של המטופל;
- נוכחות סימפטומים וסימנים לתפקוד קל של בלוטת התריס;
- מדידת ריכוז בסרום של TSH, T4 חופשי (FT4) ו- T3 חופשי (FT3) לאחר דגימת דם פשוטה.
תת פעילות בלוטת התריס תת קלינית מאופיינת ברמות גבוהות של TSH (הורמון מגרה בלוטת התריס) בסרום הקשורות לרמות תקינות של הורמוני בלוטת התריס החופשיים (FT3 ו- FT4) בשתי הזדמנויות בהפרש של 2-3 חודשים לפחות.
זיהוי נוגדנים אנטי-תירוגלובולין (Ab anti-TG) ונוגדנים נגד תירופוקסידאז (Ab anti-TPO) בדם מאפשר לקבוע את האטיולוגיה האוטואימונית של תת פעילות בלוטת התריס ואת ההזדמנות להתחיל טיפול תחליפי ב- L-Thyroxine (L- T4).
אולטרסאונד בלוטת התריס, סנטיגרפיה ושאיפת מחט דקה הם השלמה שימושית להערכת המקרה הקליני, מכיוון שהם מספקים מידע על המורפולוגיה והיכולת התפקודית של בלוטת התריס.

אילו בדיקות נחוצות להיפותירואידיזם תת -קליני?
בדיקות הדם שימושיות לאבחון תת פעילות בלוטת התריס תת קלינית הן:
- מינון של TSH, FT3 ו- FT4 (צורה חופשית של T4);
- בדיקת גירוי עם TRH (הורמון משחרר תירוטרופין);
- מינון של נוגדנים נגד תירופוקסידאז (Ab anti-TPO) ואנטי-תירוגלובולין (Ab anti-TG);
- סך הכולסטרול, HDL, LDL וטריגליצרידים.
בהיפותירואידיזם תת-קליני, רמות ההורמון בבלוטת התריס במחזור נמצאות בדרך כלל בגבולות נורמליים, הקשורים לערך TSH גבוה בסרום. המינון של נוגדנים נגד בלוטת התריס מאפשר לנו לציין את נוכחותם של נוגדנים האחראים לצורה הנפוצה ביותר של תת פעילות בלוטת התריס. כלומר, האוטואימונית.
מה לעשות כאשר נתקלים ב- TSH גבוה?
הדבר הראשון שצריך לעשות הוא לחזור על המינון של TSH, לאחר 2 או 12 שבועות כדי לא לכלול "חריגה חולפת. הערכת ה-" FT4 שימושית להגדרת מצב תת בלוטת התריס תת קלינית ומאפשרת להעריך את מידת החומרה.
תת בלוטת התריס תת קלינית לעומת עלייה חולפת ב- TSH
מינון TSH הוא נתון המעבדה הרגיש ביותר לאבחון תת פעילות בלוטת התריס תת -קלינית. עם זאת, יש לקחת בחשבון כי מצבים פיזיולוגיים או פתולוגיים מסוימים יכולים להגדיל באופן זמני את הפרשת TSH.
הגורמים לתופעה זו כוללים הפרעות שינה, הפרעות בקצב היממה (למשל עבודת לילה), חשיפה לחומרים רעילים (חומרי הדברה, כימיקלים תעשייתיים וכו '), צורות מסוימות של בלוטת התריס (תת -חריפה או לאחר לידה), תרופות נגד בלוטת התריס או עיכוב הפרשת TSH (גלוקוקורטיקואידים, דופמין וכו '), ניתוח גדול, טראומה קשה, זיהומים ותת תזונה.
מבוסס על הורמון בלוטת התריס (טיפול חלופי ב- L-thyroxine, L-T4; למשל levothyroxine), בתחילה במינונים נמוכים. מטרת הטיפול היא לשקם את מצב האוטרואידיזם.
אולם לפני הטיפול בכל תחליף L-thyroxine, הרופא צריך לעקוב אחר התפקוד הקצר תוך זמן קצר (כ 3-6 חודשים) ולאשר את עליית ה- TSH (יתכן שזה נובע מחריגות חולפת)).
אם L- תירוקסין לא נלקח (בשל חוסר דבקות של המטופל בפרוטוקול הטיפולי) או שאינו מספיק, נוצר מצב של תת פעילות של בלוטת התריס. מסיבה זו, בעת נטילת התרופה, על המטופל הסובל מתת פעילות בלוטת התריס תת-קלינית לעבור מעקב קבוע כדי לבדוק את השפעות הטיפול.
תת בלוטת התריס תת קלינית: תכנית לניטור
- לאחר הממצא הראשון של TSH מוגבר והורמוני בלוטת התריס הרגילים, בצע את המינון של נוגדני TSH, FT4 ואנטי-תירופרסידאז (Ab anti-TPO) בדם לאחר 2-3 חודשים.
- אם TSH תקין, אין לבצע בדיקות נוספות;
- אם TSH גבוה (כלומר תת פעילות בלוטת התריס תת -קלינית מתמשכת):
- לבצע בדיקת אולטרסאונד של בלוטת התריס;
- להעריך את תפקוד בלוטת התריס כל 6 חודשים (TSH ו- FT4); לאחר שנתיים, בדיקה זו יכולה להפוך לשנתית.
באופן כללי, יש להעריך את תפקוד בלוטת התריס אצל נשים בהריון, אצל אלו שמפתחים תסמינים של תת פעילות של בלוטת התריס, או בבדיקות כימיות בדם אחרות.
טיפול בהיפותירואידיזם תת -קליני: כן או לא?
גם כיום הטיפול בבלוטת התריס תת -קלינית או לא הוא נושא למחלוקת בהנחיות השונות.
באופן כללי, החלפת הורמון בלוטת התריס מתחילה כאשר ערכי TSH גדולים מ- 10 µU / ml. לעומת זאת, לגבי ריכוזים מתחת ל 10 µU / ml, הגירוי הגדול יותר של TSH בבלוטת התריס נוטה להיות מנוצל, כך שזה עדיין מבטיח ייצור תקין של הורמוני בלוטת התריס. ניתן להתחיל בטיפול בערכי TSH בין 4 ל -10 µU / ml במקרה של בלוטת התריס אוטואימונית כרונית או מחלת בלוטת התריס.
המצב היחיד שבו הטיפול בהיפותירואידיזם תת -קליני תמיד מצוין אצל מבוגרים הוא הריון, כדי להימנע מהשפעות של חוסר תפקוד על ההיריון והתפתחות העובר. התחלת הטיפול יכולה להיחשב על ידי הרופא בנוכחות סימפטומים קליניים או ב במקרה של היפרליפידמיה הדדית ואי ספיקת לב.