מהי בדיקת מי שפיר?
מי שפיר מורכבים בהסרה טרנסבומלית של כמות קטנה של מי השפיר, העוטפת ומגינה על העובר במהלך גדילתו והתפתחותו.
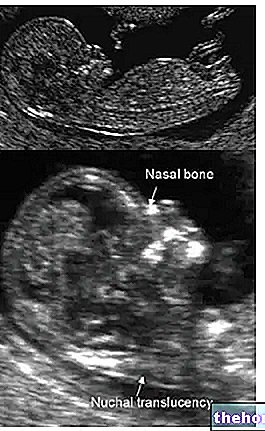
ברחם, העובר שוכן בתוך שק, הנקרא שק מי השפיר, מלא בנוזל - מי השפיר - המגן עליו מפני זעזועים, שינויי טמפרטורה ולחצים מסוגים שונים.
מדוע זה נעשה?

תובנות אינדקס
טכניקה וסיכונים
ככלל, בדיקת מי שפיר מתבצעת החל מהשבוע החמישה עשר להריון, כאשר חלל מי השפיר הגיע לממדים כאלה שאינם מהווים סיכונים מיוחדים לעובר במהלך הבדיקה. סיכונים אלה מצטמצמים עוד יותר על ידי אולטרסאונד מונע, המראה את מיקום העובר והשליה. אם האישה ההרה מתאימה לבדיקה - אשר למשל היא התווית בנוכחות חום או זיהומים שוטפים אחרים - עור הבטן מחטא בתמיסה חיטוי. בהנחיית אולטרסאונד מתמדת, המומחה למיילדות וגינקולוגיה מחדיר מחט דקה מאוד בעור המכסה את חלל הרחם הבסיסי, על מנת להגיע לחלל מי השפיר ולסלק כ -15 מ"ל מהנוזל בעל אותו שם. קח בחשבון שב -14 שבוע ההריון נוזל זה תופס נפח של כ -100 מ"ל, העולה ל- 150-200 מ"ל 15/30 ימים לאחר מכן ול -500 מ"ל סביב השבוע העשרים. ניטור אולטרסאונד אינו מייצר קרינה מייננת, אינו מזיק לחלוטין וככזה אינו לגרום נזק לאמיתה, הוא מאפשר לשלוט במיקומה ובמחטתה, ולמזער את הסיכון לסיבוכים.
במעבדה, חלק קטן של מי השפיר משמש לביצוע בדיקות ביוכימיות ישירות, בעוד שתאי העובר הנותרים מבודדים, ולאחר מכן מתורבתים לקבלת דגימה מספרית המספיקה להערכת הקריוטיפ.
הבדיקה אינה כואבת (לכל היותר מעצבנת), נמשכת מספר דקות ואינה דורשת הרדמה מיוחדת או אשפוז; בסיום בדיקת מי השפיר עדיין יש להישאר במרכז הבריאות למשך 30-60 דקות. במהלך 2/3 הימים שלאחר הבדיקה רצוי להימנע מפעילות גופנית כבדה; יתר על כן, במקרה שאתה חווה כאבי בטן ממושכים או הופעת חום או הפרשות נרתיקיות מוזרות, חשוב ליידע את עוזרי הבריאות שלך באופן מיידי.
כמו כל הליך פולשני, גם אם הוא מתורגל על ידי צוות מנוסה ומאובזר, מי שפיר מציג אחוז מסוים של סיכון להפלה, שניתן לכמת בערך באפשרות אחת ב -2002. מחקרים עדכניים יותר, מיום 2006, מעידים כי הסיכון הנוסף להפלות, בהשוואה ל- נשים שאינן עוברות דיקור מי שפיר, הן נמוכות במיוחד (0.06%) אם אפילו לא אפס. לכן זהו הליך בטוח, המאופיין באחוז קטן מאוד של סיכונים וסיבוכים. אחת מהן מתבטלת על ידי מתן Rh נשים שליליות בהריון ללא מחוסן, עם שותף חיובי Rh, אנטי-D אימונוגלובולינים; הזרקת נוגדנים אלה נחוצה למעבר אפשרי של דם עוברי למחזור הדם של האם, עם ייצור כתוצאה מכך של אימונוגלובולינים העלולים לפגוע בתינוק.
באופן תיאורטי ניתן להפנות הפלות הקשורות למי שפיר לאחור בהתפתחות דלקת מי שפיר (זיהום במי השפיר), קרע ממברנות או הופעת פעילות התכווצות שלא ניתן לשלוט בה באמצעות טיפול רפואי. טעויות אבחון וכשלים בתרבות הדורשים חזרה על הבדיקה נדירה ביותר (<0.2%). בגלל הסיכונים הללו יש צורך בהחלט להקדים את מי שפיר החתימה על הסכמה מדעת של האישה ההרה, שיש לה את הזכות לקבל מראש כל מיני הסברים על שיטות, מגביל את האבחון ואת הסיכונים של ההליך.
בהתחשב בעלויות ובעיקר הסיבוכים הנדירים, אך עדיין אפשריים, מי שפיר אינם מתבצעים במידה וההורים לא יכללו כל היפותזה של הפרעה להריון, אלא אם כן הם רוצים לבצע אותה רק לצורך הכנה במודעות רבה יותר עם לידתו של ילד שנפגע מאנומליה כלשהי. יתר על כן, אין מדובר בבדיקה שגרתית, אלא בבדיקה "אבחנתית שאליה נתונות רק אימהות בהסכמה הנחשבות בסיכון. מעבר לכך, דיקור מי שפיר נותר בבחינה אופציונלית לחלוטין וההורים אחראים אך ורק לבחירתם.
מאמרים נוספים בנושא "דיקור מי שפיר"
- מי שפיר
- מי שפיר: לבצע אותו או לא לבצע אותו