השמנת יתר וכירורגיה בריאטרית
השמנת יתר היא מצב כרוני שלרוב קשה לטפל בו בעזרת דיאטה פשוטה בשילוב עם פעילות גופנית סדירה.במקרים אלה ניתוח בריאטרי מייצג "אופציה טיפולית תקפה, במיוחד לאנשים שמנים מאוד הסובלים מבעיות בריאות חמורות המחמירות מעודף משקל".
ניתוח בריאטרי כולל מגוון הליכים המקדמים ירידה במשקל על ידי הפחתת צריכת מזון ו / או ספיגה. ניתן להשיג ירידה במשקל על ידי הקטנת גודל הקיבה בעזרת רצועת קיבה, על ידי כריתה כירורגית (כריתת קיבה אנכית חלקית או הסחה דו -גופית עם מתג תריסריון) או על ידי יצירת נרתיק קיבה קטן המחובר ישירות לחלק מהמעי הדק (מעקף קיבה) התוצאה הטובה ביותר מתקבלת כאשר המטופל שעובר ניתוח נחוש בהחלט להקפיד על הנחיות תזונה קפדניות ולבצע פעילות גופנית סדירה לאחר הניתוח. בנוסף, על הנבדק להסכים להתחייב לטווח הארוך גם לצורך מעקב וטיפול רפואי לאחר הניתוח. התנהגויות אלו חיוניות לשמירה על התוצאות המתקבלות בניתוח בריאטרי.
אינדיקציות
נכון לעכשיו, ניתוח בריאטרי הוא "אפשרות מתאימה למטופלים אשר:
- יש להם השמנת יתר חמורה;
- הם לא הצליחו להשיג תוצאות יעילות בעזרת תוכנית האכלה מבוקרת (עם או בלי תמיכה בתרופות);
- יש להם מצבים הקשורים כגון יתר לחץ דם, פגיעה בסבילות לגלוקוז, סוכרת, היפרליפידמיה ודום נשימה חסימתי.
מדד מסת הגוף (BMI) משמש להגדרת רמות ההשמנה, אינדיקטור למצב המשקל האידיאלי המתייחס לגובהו ומשקלו של הפרט. נושא בעל BMI ≥ 30 נחשב להשמנת יתר.
מומלץ לבצע ניתוח בריאטרי לבד לאנשים עם לפחות אחד מהמאפיינים הבאים:
- BMI> 40 (השמנת יתר III / רצינית מאוד);
- BMI> 35 (סוג II / השמנת יתר חמורה), הקשור לפחות למצב פתולוגי אחד הקשור להשמנת יתר שיכול להשתפר עם ירידה במשקל.
עם זאת, מחקרים שנעשו לאחרונה מראים כי ניתוח בריאטרי עשוי להתאים גם לאנשים עם BMI של 35-40 ללא מצבים רפואיים קשורים או עם BMI של 30-35 ותחלואה נלווית משמעותית.
כל מי ששוקל לעבור ניתוח בריאטרי להשגת ירידה משמעותית במשקל צריך להיות מודע לסיכונים והיתרונות של הטיפול.
החולה עשוי להיחשב כשיר לניתוח בריאטרי אם:
- הוא אינו מצליח להשיג או לשמור על רמה מועילה של ירידה במשקל (למשך שישה חודשים לפחות) על ידי אימוץ פתרונות מתאימים ללא ניתוח, כגון דיאטה, תרופות ופעילות גופנית.
- להסכים להתחייב בטווח הארוך, לאחר הניתוח, לאמץ תזונה בריאה ולבצע פעילות גופנית סדירה; לכן הוא מודע לגבולות שיצטרכו להציב לבחירות המזון העתידיות שלו ולצורך לעבור מעקב קבוע.
- הוא אינו מציג מכשולים רפואיים או פסיכולוגיים לניתוח או לשימוש בהרדמה, אינו מתעלל באלכוהול ו / או בסמים.
- הוא בעל מוטיבציה לשפר את בריאותו ומודע לאופן בו החיים יכולים להשתנות לאחר הניתוח (לדוגמה, המטופלים צריכים להסתגל לתופעות לוואי, כגון הצורך ללעוס מזון טוב או חוסר היכולת לאכול כמויות מזון גדולות).
אין שיטה בטוחה לחלוטין, כולל ניתוח, לייצר ירידה משמעותית במשקל ולשמור עליה לאורך זמן. חלק מהאנשים שעוברים הליך ניתוח בריאטרי עשויים לחוות ירידה נמוכה מהצפוי; אחרים עשויים להחזיר חלק מהמשקל שאבד עם הזמן. החלמה זו יכולה להשתנות בהתאם למידת ההשמנה וסוג הניתוח. כמה הרגלים רעים, כגון חוסר פעילות גופנית או צריכה תכופה של חטיפים עתירי קלוריות, יכולים להשפיע גם על תוצאות הטיפול בטווח הארוך.
מִיוּן
ניתן לחלק הליכים בריאטריים לשלוש קטגוריות עיקריות:
- התערבויות בלתי סופגות. ההליכים הכירורגיים הבלתי סופגים מפחיתים את ספיגת המזון. הם כוללים הפחתה בלתי הפיכה של גודל הקיבה ויעילותם נובעת בעיקר מיצירת מצב פיזיולוגי: חלל הקיבה מחובר לחלק הסופי של המעי הדק, וכתוצאה מכך הגבלת ספיגה של קלוריות וחומרים מזינים.
הם שייכים לטיפולוגיה זו:
- הסחה ביליופנקריאטית (צורה רחבה יותר של מעקף קיבה, כאשר שקיק הקיבה מחובר לאילום. מייצר את ספיגה קיצונית ביותר);
- מעקף ג'ג'ונו-איליאלי;
- הליכים מגבילים. התערבויות במערכת העיכול מגבילות את הכנסת המזון באמצעות פעולה מכנית רווחת. הן מבוססות על יצירת שקיק קיבה קטן בחלק העליון של הקיבה, המגביל את נפח הקיבה ועוזב את תעלת העיכול ברציפות דרך צר ולא שאינו פתח צר. נהלים מגבילים פועלים להפחתת כמות המזון הנלקחת דרך הפה.
הם שייכים לטיפולוגיה זו:
- רצועת קיבה מתכווננת;
- גסטרופלסטי אנכי;
- כריתת קיבה בשרוול (כריתת קיבה אנכית חלקית);
- בלון תוך-אסטראסטי (טיפול חולף ללא ניתוח).
- התערבויות מעורבות. הליכים בריאטריים מעורבים מיישמים את שתי הטכניקות בו זמנית, כמו במקרה של מעקף קיבה או כריתת קיבה בשרוול עם מתג תריסריון.
סוג הניתוח שיותר מכל אחד אחר יכול לסייע לאדם שמנים תלוי במספר גורמים. המטופלים צריכים לדון עם המנתח המפנה איזו אפשרות מתאימה ביותר לצרכיהם.
ניתן לבצע ניתוח בריאטרי באמצעות גישות "פתוחות" סטנדרטיות, הכוללות לפרוטומיה עם חתך של דופן הבטן, או על ידי לפרוסקופיה. עם הטכניקה השנייה, הרופאים מכניסים מכשירי ניתוח דרך חתכים קטנים שנעשו על הבטן, בהנחיית מצלמה קטנה המעבירה את התמונות לצג. נכון לעכשיו, ברוב המקרים מתבצעים הליכים בריאטריים לפרוסקופיים, מכיוון שהם פולשניים מינימליות, דורשים חתכים קטנים יותר. יוצרים פחות נזק לרקמות וקשורים בפחות בעיות לאחר הניתוח. עם זאת, לא כל החולים מתאימים לפרוסקופיה. חולים שמנים במיוחד (למשל> 350 ק"ג), שעברו ניתוח קיבה קודם או שיש להם בעיות בריאות מורכבות (מחלות לב וריאות קשות) עשוי לדרוש גישה פתוחה.
אפשרויות כירורגיות
ישנם ארבעה סוגים של פעולות הנפוצות ביותר: חבילת קיבה מתכווננת (AGB), מעקף קיבה Roux-en-Y (RYGB), הסחה דו-גופית עם מתג תריסריון (BPD-DS) וכריתת קיבה שרוול אנכי (או כריתת קיבה בשרוול, VSG).
- רצועת קיבה מתכווננת (AGB): הליך הגנת קיבה המפחית את צריכת המזון על ידי הנחת רצועת סיליקון אלסטית סביב החלק העליון של הבטן.
זה יוצר שקיק קיבה קטן שמתקשר עם שאר הקיבה דרך פתח ריקון צר שאינו ניתן להרחבה.ניתן להתאים את הקיבולת המכילה של נרתיק הקיבה בהתאם לצרכי המטופל מבלי להיעזר בניתוח נוסף; התחבושת למעשה מכילה פתרון מלוח שניתן להגדיל או להקטין, תוך שינוי האפקט המכווץ, באמצעות קטטר דק המחובר למאגר הממוקם ממש מתחת לעור.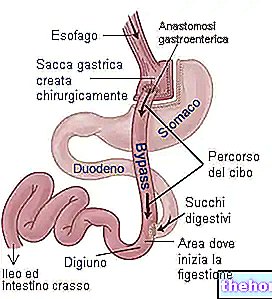
הירידה במשקל נובעת בעיקר מכמות המזון המוגבלת הניתנת לארוחה אחת (שובע מוקדם) והזמן המוגדל הנדרש לעיכול מזון. לרוב היא מבוצעת על ידי לפרוסקופיה (LAGB) ומייצגת התערבות הפיכה.: הקיבה חלל אינו מנותח וניתן להסיר את הרצועה הרזיה: כ- 50% ממשקל עודף. - מעקף קיבה Roux-en-Y (RYGB): זוהי התערבות מעורבת, המגבילה הן את צריכת המזון והן את ספיגתו.
כמות המזון שניתן לבלוע מוגבלת על ידי צמצום (על ידי כריתה כירורגית) של הקיבה לשקיק קטן, בדומה לגודלו לכיס שנוצר עם רצועת הקיבה. יתר על כן, שק קטן זה מחובר, באמצעות לולאה ג'ג'ונאלית, ישירות למעי הדק (בגובה הג'ונג'ום), למעט מערכת העיכול האחראית לספיגת חומרים מזינים (חלק מהקיבה, התריסריון ודרכי המרה) . RYGB נחשבת להתערבות בלתי הפיכה, אך במקרים מסוימים ניתן להפוך את ההליך באופן חלקי. ירידה במשקל: כ- 60-70% מעודף המשקל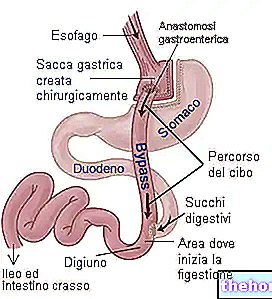
- הסחה ביליופנקריאטית עם מתג תריסריון (BPD-DS): מכונה בדרך כלל "מתג תריסריון" (היפוך תריסריון), זהו ניתוח בריאטרי מורכב עם שלושה מוזרויות:
1) מסלק חלק גדול מהקיבה (כריתה אנכית), מה שהופך את החולים לרוויים בטרם עת, ש"נאלצים "לאכול פחות; 2) מדובר בניתוח שלא סופג, כאשר המזון מופנה ומוגבל בספיגתו: המנתח יוצר תעלת עיכול חדשה, היוצרת "אנסטומוזיס בין חלל הקיבה הנותר לבין קטע מהמעי הדק (ileum)"; 3) הפונקציונליות של מרה, מיץ לבלב ומיצי אנטרי משתנה, ומשפיעה על יכולתו של הגוף לעכל אלמנטים ולספוג קלוריות. פעולה זו משאירה חלק קטן מהתריסריון זמין, הדרוש לספיגת מזון, ויטמינים ומינרלים. עם זאת, כאשר החולה אוכל ארוחה, רוב המעי עוקף (זהו ניתוח "דרסטי יותר מהקודם"). המרחק בין הקיבה למעי הגס הופך לקצר בהרבה לאחר ניתוח זה, ובכך מגביל את תפקוד המזון הרגיל. נספג. BPD-DS מייצר ירידה משמעותית במשקל (כ- 65-75% ממשקל עודף) .עם זאת, ירידה בכמות המזינים, הויטמינים והמינרלים הנספגים נושאת סיכון גבוה לסיבוכים ארוכי טווח (אנמיה, אוסטאופורוזיס וכו '. .) לכן, הספה דו -לבלבית בדרך כלל מומלצת רק כאשר סבורים כי ירידה מהירה במשקל חיונית למניעת מצב בריאותי חמור, כגון מחלות לב.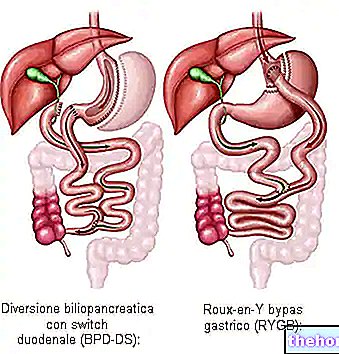
- כריתת קיבה אנכית חלקית (VSG, כריתת קיבה של שרוול אנכי): שייכת להתערבויות קיצוניות של הקיבה, מכיוון שהיא מגבילה את צריכת המזון על ידי הקטנת גודל הקיבה
צורה זו של ניתוח בריאטרי משמשת לטיפול באנשים הסובלים מהשמנת יתר חמורה (BMI ≥ 60), שעבורם לא מומלץ תחבושת או מעקף קיבה. בנסיבות כאלה, למעשה, שני ההליכים היו נושאים סיכון. מטרת ההליך היא לעורר תחושת שובע מוקדמת. לשם כך מבצעים כריתה אנכית חלקית במהלך הניתוח המשפיעה על 80-90% מהקיבה. ירידה במשקל צריכה להיות כ -60% לאחר שהושגה זאת, היא צריך להיות אפשרי לבצע תחבושת קיבה או עקיפה בבטחה.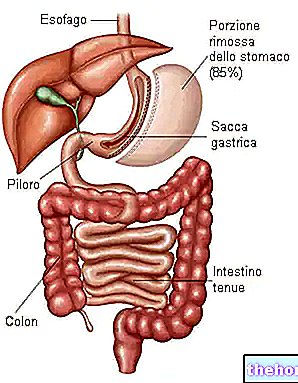
המטופל והמנתח המוסמך חייבים להתעמת זה עם זה כדי לבחור את האפשרות הניתוחית הטובה ביותר, להעריך את ההשפעות ארוכות הטווח ואת כל הסיבוכים שעלולים לצוץ במהלך הניתוח ואחריו (כגון בעיות הקשורות לספיגה לקויה, הקאות וריפלוקס בוושט., חוסר האפשרות של צריכת ארוחות גדולות, הצורך להגביל במיוחד מזונות מסוימים וכו '.
יְעִילוּת
מטרת הניתוח הבריאטרי היא להפחית את הסיכון למחלות או למוות הקשורים להשמנת יתר. באופן כללי, הליכים לא סופגים גורמים לירידה גדולה יותר במשקל מאשר הליכים מגבילים, אולם יש להם פרופיל סיכון גבוה יותר.
החלמה לאחר ניתוח בריאטרי
מיד לאחר ניתוח בריאטרי, החולה מוגבל לתזונה נוזלית, הכוללת מזונות כגון מרק או מיצי פירות מדוללים. קו זה מאומץ עד להחלמה מלאה של מערכת העיכול מהניתוח. בשלבים המאוחרים יותר, המטופל "נאלץ" ליטול כמויות מזון צנועות בלבד, שכן אם יעלה על כושר הקיבה של הקיבה הוא יכול לחוות בחילות, כאבי ראש, הקאות, שלשולים, דיספגיה וכו '. מגבלות התזונה תלויות בחלקן בסוג הניתוח. מטופלים רבים, למשל, יצטרכו לקחת מולטי ויטמין אחד ביום לכל החיים כדי לפצות על ספיגה מופחתת של חומרים מזינים חיוניים.
תופעות לוואי
מגוון סיבוכים יכולים להיות קשורים לניתוחים בריאטריים. הסיכונים תלויים בסוג הניתוח ובכל בעיות בריאות אחרות הקיימות לפני הניתוח. בתקופה שלאחר הניתוח, כמה סיבוכים לטווח קצר (תוך 1-6 שבועות לאחר הניתוח) עשויים לכלול דימום, זיהום בפצעים כירורגיים, חסימת מעיים. , בחילות והקאות (עקב אכילת יתר או הקפדה באתר הניתוח). בעיות אחרות שעלולות להתרחש קשורות במחסור בחומרים מזינים, האופייניים לנבדקים שעוברים הליכים בריאטריים לא סופגים שאינם לוקחים ויטמינים ומינרלים; במקרים קיצוניים, אם החולים אינם מתמודדים עם הבעיה, עלולות להתרחש מחלות כגון פלגרה (הנגרמות על ידי מחסור בוויטמין B3, ניאצין), אנמיה מזיקה (מחסור בוויטמין B12) ובריברי (הנגרמת מחוסר בוויטמין B1 תיאמין). לאחר ניתוח בריאטרי, סיבוכים רפואיים גדולים נוספים עשויים לכלול: תרומבואמבוליזם ורידי (פקקת ורידים עמוקים ברגליים ותסחיף ריאתי), התקף לב, דלקת ריאות, דלקות בדרכי השתן, כיבים במערכת העיכול, פיסטולה קיבה ו / או מעיים, היצרות ובקע (בקע פנימי) ).










-crocchette-di-pesce-vegane.jpg)