אִבחוּן
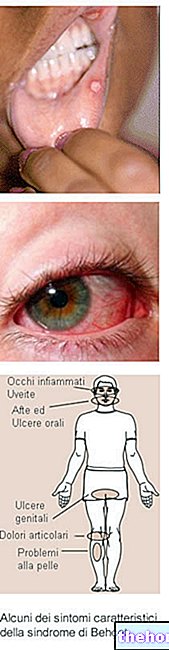
כפי שניתן לראות במאמר המבוא, הסימפטומים של תסמונת סיוגרן הינם רבים ומשפיעים על מספר איברים ורקמות. לכן האבחנה של התסמונת מבוססת על מספר חקירות. העיקריות שבהן הן:
- בדיקות עיניים
- בדיקת דם
- ביופסיה של שפתיים
- סינטיגרפיה וסיאלוגרפיה
- Scialometry
מבחנים אופתלמולוגיים

בדיקת דם
הם חיוניים לביצוע ספירה ולהערכת הופעת תאי הדם הלבנים בזרם הדם מספר גבוה מהרגיל וצורה לא תקינה מעידים על קיומה של לימפומה.
בנוסף, הם משמשים לאיתור נוכחות של נוגדנים אוטומטיים, כלומר הנוגדנים החריגים המופנים נגד רקמות האורגניזם.בין אלה, הנוגדן האנטי-גרעיני, אנטי-פוספוליפיד, רירית אנטי קיבה, אנטי-בלוטת התריס. , אנטי-רו, אנטי-לה ולבסוף גורמים שגרוניים.
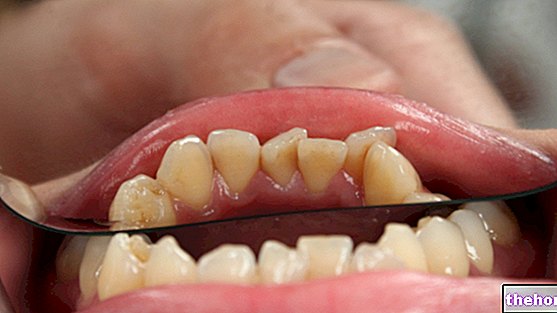
ביופסיה לייבית
ביופסיה של שפתיים היא הבדיקה ההיסטולוגית הנוחה ביותר לדעת את בריאות התאים הבלוטיים, והיא מבוצעת על השפה הפנימית.
סינטיגרפיה וסיאלוגרפיה
מדובר בשתי טכניקות אבחון המספקות תמונות רדיולוגיות של בלוטות הרוק. שניהם משתמשים בחומר ניגודיות כדי לדמיין את האנטומיה של הרקמה הבלוטתית. אלה שתי בדיקות זעירות פולשניות.
SCIALOMETRY
הוא משמש למדידת כמות הרוק המיוצר בפרק זמן נתון.
בדיקות דיאגנוסטיות אחרות
יש, אם כן, שיטות חקירה אחרות, פחות מתורגלות, אך חושפות באותה מידה את המחלה. בעזרת כמה בדיקות מעבדה ניתן למדוד את שיעור שקיעת האריתרוציטים (ESR) ואת כמויות הליזוזים, בדמעות וברוק. בחולים עם תסמונת Sjögren, ה- ESR עולה, בעוד שתכולת הליזוזים נמוכה מהרגיל.
בדיקת אבחון אפשרית נוספת היא פינוי הכליה של קריאטינין. בכמחצית מהחולים עם תסמונת סיוגרן היא מוגברת.
לבסוף, כדי להעריך או לא את קיומה של לימפומה, ניתן להשתמש בבדיקת CT. בדיקת ה- CT משתמשת בקרינה מייננת, כך שמדובר בבדיקה פולשנית.
יַחַס
כיום אין תרופה ספציפית לתסמונת סיוגרן. הטיפול נועד אפוא להקל על:
- תסמינים מקומיים, כגון זרוסטומיה, זרופטלמיה או יובש בנרתיק.
- ביטויים מערכתיים, אופייניים למחלות אוטואימוניות (התואר מערכתי מצביע על כך שאיברים ורקמות נוספים מושפעים מהמחלה).
טיפול מקומי לזרוסטומיה
למטופלים מומלץ קודם כל לשמור על לחות הפה, הן באמצעות צריכת נוזלים והן באמצעות מריחת ג'ל לחות מיוחד.
כדי לעורר ייצור רוק, יש לקחת טבליות פילוקרפין 5 מ"ג, 4 פעמים ביום. פילוקרפין יעיל רק אם בלוטות הרוק שמרו על חלק מתפקודן; במקרה של ניוון בלוטות מוחלט, למעשה, הטיפול אינו נותן תוצאות.
היגיינת הפה ובריאות השיניים חשובים גם הם .למעשה, השימוש בתכשיר פטריות נדרש כהגנה מפני קנדידה בפה, תוך הימנעות מסוכרים ובדיקות שיניים תקופתיות כדי למנוע היווצרות עששת.
טיפול מקומי עבור זירופטליה
על מנת לטפל ב keratoconjunctivitis sicca, על המטופל ליטול קרעים מלאכותיים וטיפות עיניים המבוססות על מתילצלולוזה או אלכוהול פוליוויניל. בדרך זו, תחושת החול בעיניים, בעיניים בוערות ויבשות מוקלות. מספר היישומים תלוי במידת היובש.
ניתן להשתמש בפילוקרפין דרך הפה כדי לעורר הפרשת בלוטות. יעילותו של טיפול זה תלויה, גם במקרה זה במצב של ניוון בלוטות הדמעות. לבסוף, מומלץ למטופל לבצע בדיקות עיניים תקופתיות, כדי למנוע זיהום אפשרי של העין ופגיעה בקרנית.
טיפול מקומי ליובש בנרתיק
התרופה, במקרים אלה, כרוכה בשימוש בג'לי סיכה, המבוססים על חומצה פרופיונית, גם במקרה זה יש חשיבות להיגיינה, כדי להדוף את סכנת הזיהום (קנדידה נרתיקית).
טיפול סיסטמי
הטיפול המערכתי בתסמונת סיוגרן נועד להקל על הביטויים מחוץ לשטח.
כאמור, הסיבה להפרעות אלו היא נוגדנים אוטומטיים ותאים אחרים של המערכת החיסונית, המתמרדים באורגניזם ותוקפים אותו.
לכן, תרופות שונות ניתנות, כגון:
- סטרואידים
- תכשירים עם פעולה חיסונית (מדכאי חיסון)
- תרופות NSAID
סטרואידים במינון נמוך מצוינים בצורות העיקריות של תסמונת סיוגרן. הם משמשים להקלה על כאבים עקב ארתרלגיה ואסתניה. מנות גבוהות יותר, לעומת זאת, נלקחות במקרים החמורים ביותר, כאשר מופיעים דלקת כלי דם וחסרים בכליות.
תרופות חיסוניות כוללות ציקלופוספמיד, מתוטרקסט, הידרוקסיכלורוקין וציקלוספורין A. הפעולה העיקרית שלהן היא הפחתת מספר הנוגדנים האוטומטיים בדם.אבל הן יכולות להיות שימושיות גם בטיפול בדלקת כלי הדם ודלקת ביניים, עקב חדירת הלימפוציטים. תרופות מדכאות חיסון מסומנות במיוחד כאשר תסמונת סיוגרן קשורה למחלות אוטואימוניות אחרות, כגון דלקת מפרקים שגרונית או זאבת מערכתית.
תרופות NSAID הן תרופות נוגדות דלקת לא סטרואידיות ומשמשות להקלה על כאבים עקב הפרעות במפרקים ובשרירים.
פּרוֹגנוֹזָה
לחולים עם תסמונת סיוגרן יש פרוגנוזה שונה ממקרה למקרה. חלק מהחולים מראים רק את התסמינים העיקריים: זרוסטומיה וזרופטלמיה. עבור אלה, הפרוגנוזה טובה, כל עוד הם עוברים בדיקות רפואיות תקופתיות ומקפידים על כללי היגיינה קפדניים, הן דרך הפה והן בעיניים. אחרת, איכות החיים יכולה להיות מושפעת.
המקרה של חולים עם צורות משניות של התסמונת שונה בתכלית. מבחינתם, הפרוגנוזה נעשית גרועה יותר, שכן איברים ורקמות אחרים של הגוף מושפעים בקלות רבה יותר. בין ההשלכות המסוכנות ביותר של תסמונת סיוגרן, יש לציין את האפשרות לפתח לימפומות.
מאמרים נוספים בנושא "תסמונת סיוגרן - אבחון וטיפול"
- תסמונת סיוגרן - גורמים ותסמינים
- קדחת ארגמן - תרופות לטיפול בחום ארגמן