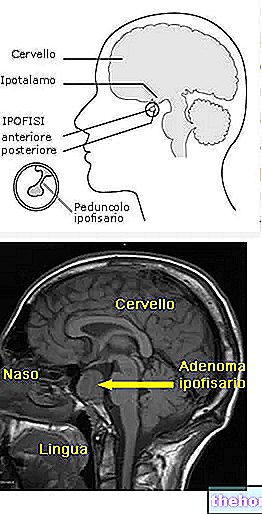
סרטן הערמונית הוא אחד ממקרי הסרטן השכיחים ביותר באוכלוסיית הגברים, אך למרבה המזל הוא בהחלט לא החמור ביותר. בבסיס מחלה זו ישנו שינוי בכמה תאי ערמונית, מה שהופך את הרעיון לצבוע לעתים קרובות כמטורף; באופן מוגזם ולא מבוקר.עם הזמן, הצטברות התאים המטורפים האלה יוצרת מסה, ובמקרים מסוימים הסרטן יכול להתפשט לאיברים אחרים. סרטן הערמונית יכול לנבוע מאחד מכמה סוגי תאים המרכיבים את רקמותיו. בדיוק מסיבה זו, צורות שונות של סרטן הערמונית שונות. חלקם, רובם לומר את האמת, מתאפיינים בצמיחה איטית מאוד, נשארים מוגבלים בתוך הבלוטה ולעתים אף עלולים לא לגרום להפרעות ולביטויים קליניים לכל החיים. צורות אחרות אגרסיביות יותר, בעלות התקדמות מהירה מאוד ופולשות במהירות לרקמות המקיפות את הערמונית, כגון שלפוחית הזרע או פי הטבעת. תאים חולים יכולים להתפשט גם לחלקים אחרים של הגוף, דרך הדם והמערכת הלימפה, מה שמעורר גרורות. התנהגות זו אופיינית לגידולים ממאירים, המכונים גם גידולים סרטניים או סרטן; ברוב המקרים, גידולים ממאירים של הערמונית מיוצגים על ידי אדנוקרצינומה של הערמונית.
כמו סוגים רבים של סרטן, הגורמים לסרטן הערמונית עדיין אינם מובנים במלואם. עם זאת, זוהו כמה גורמי סיכון המגבירים את הסיכוי להתרחשות. בין הגורמים הללו, גיל ומוכרות בהחלט נכללים. מנקודת מבט אפידמיולוגית, למעשה סרטן הערמונית פוגע בעיקר בגברים מעל גיל 50. באופן לא מפתיע, מגיל 45, זהו הסרטן השכיח ביותר בקרב גברים. שכיחות המחלה גם עולה בהדרגה עם הגיל. לגבי הנטייה המשפחתית, נמצא כי לגברים עם קרוב משפחה הסובלים מסרטן הערמונית יש סיכון מוגבר לפתח את המחלה. גורם סיכון נוסף הוא השתייכות לקבוצה האתנית האפרו-אמריקאית: באוכלוסייה זו שכיחות סרטן הערמונית גבוהה יותר מאשר אצל הקווקזים. בנוסף, נראה שמצבים מסוימים מגבירים את הסיכון לחלות. מצבים אלה כוללים דלקת חוזרת של הערמונית (הנקראת ערמונית כרונית), אך גם רמות גבוהות של הורמוני מין זכריים (במיוחד דיהידרוטסטוסטרון), חשיפה למזהמים סביבתיים, עישון, השמנה ותזונה לא מאוזנת. כלומר עשירה בשומנים רוויים וסוכרים, ודל בסיבים, פירות וירקות. מצליבים כמו כרוב וברוקולי, סויה וקטניות אחרות, כמו גם הליקופן הכלול בעגבניות ובמזונות צהובים-אדומים, יכולים להפחית במקום זאת את הסיכון לסרטן הערמונית.
באשר לתסמינים, סרטן הערמונית מתרחש בצורה משתנה מאוד. לעתים קרובות, הגידול אינו גורם לתסמינים במשך שנים רבות ומתגלה באופן אקראי במהלך ביקור אורולוגי. לרוע המזל זה לא עוזר להילחם במחלה, מכיוון שכאשר התסמינים מתעוררים ודוחפים את המטופל לעבור בדיקה, הגידול לרוב נמצא בשלב מתקדם כבר.מסיבה זו, ההקרנה לסרטן הערמונית קיבלה כעת חשיבות מסוימת. לאחר 40/50 שנה, ביחס לגורמי סיכון בודדים, ההקרנה מבוססת על מינון האנטיגן הספציפי לערמונית בדם, הקשור לחקר רקטלי של הערמונית. לצד המקרים האסימפטומטיים, ישנם גם מקרים בהם סרטן הערמונית נותן תסמינים הדומים לבעיות ערמונית אחרות, כגון היפרטרופיה שפירה של הערמונית או ערמונית. זו הסיבה לנוכחות אפילו רק חלק מהתסמינים הללו, תמיד מומלץ לעבור בדיקות רפואיות. זה מאפשר לרופא לגבש אבחנה נכונה ולבצע את הטיפול המתאים ביותר למקרה. ככלל, ככל שההתערבות מוקדמת יותר, כך גדל הסיכוי להחלמה. אם נחזור לסימפטומים, בשל המיקום האנטומי המסוים של הערמונית, המקיפה את דרכי השופכה, מחלות הבלוטה משפיעות גם הן על תפקוד השתן במקרים רבים. סרטן הערמונית יכול לפיכך גם לקבוע את הופעת תסמיני השתן. בעיקר בשל הגדלת גודל המסה הניאופלסטית. הסימפטומים האפשריים של סרטן הערמונית כוללים אם כן: תדירות מוגברת של מתן שתן ביום וגם בלילה, צרבת, כאבים וקושי במתן שתן, חולשה של זרם השתן ונוכחות מזדמנת של דם ב השתן או הזרע תסמינים אלה עשויים להיות קשורים לכאבי גב, ירך או אגן, קושי בזקפה, שפיכה כואבת, עייפות, אובדן תיאבון וחולשה כללית.
למרבה הצער, לפעמים סרטן הערמונית נמצא בשלב מתקדם או עם גרורות אזוריות או רחוקות שהן גלויות כעת. במקרים אלה, התסמינים מתייחסים לאיברים המעורבים בהתפשטות המחלה. בפרט, סרטן הערמונית נוטה לגרור בעיקר לבלוטות הלימפה של האגן ולעצמות עמוד השדרה, האגן, הצלעות והירך. לכן כאבי עצמות יכולים להיות סימפטום של סרטן ערמונית מתקדם. כמו כן, אם הגרורה דוחסת את חוט השדרה, היא עלולה לגרום לחולשה או קהות בגפיים התחתונות, בריחת שתן וצואה.
באשר לאבחון, החשד לגידול עולה קודם כל בנוכחות חריגות בחקר פי הטבעת; למשל, כאשר הרופא מזהה נוכחות של נפיחות או גוש מוחשי. אפילו העלייה הדרגתית או ההתמדה של ערכי PSA גבוהים בדם מצדיקה ביצוע חקירות נוספות. רק על ידי שילוב תוצאות ה- PSA עם תוצאות החיפוש הרקטלי ניתן לזהות את המחלה מהשלבים הראשונים. עם זאת, על מנת לקבל אבחנה מסוימת ומוחלטת, יש לבצע חקירות נוספות. בין אלה, אולטרסאונד ערמונית טרנס-רקטלית מאפשר להעריך את גודל הבלוטה ומאפיינים מורפולוגיים אחרים. עם זאת, עם הביופסיה של הערמונית, אורולוג מגיע לבסוף לאבחון סרטן.בדיקה זו מאפשרת לקבל דגימות של רקמת הערמונית, להיבדק במיקרוסקופ כדי לאשר את נוכחותם של תאים סרטניים בתוך הבלוטה. תרומה לתכנון הטיפול המתאים ביותר למטופל.חקירות אחרות, כגון טומוגרפיה ממוחשבת (CT), הדמיית תהודה מגנטית (MRI) וצבעי עצם, מאפשרות להעריך את ההתפשטות המקומית או הרחוקה של המחלה.
הטיפול בסרטן הערמונית כולל מספר גישות אפשריות. הבחירה תלויה במאפייני הגידול, בגיל החולה ובמצב הבריאות הכללי שלו. לדוגמה, אם הגידול נמצא בשלב מוקדם מאוד, גדל באיטיות רבה, ואינו גורם לתסמינים, החולה עשוי להחליט לעכב את הטיפול. במקרים אלה, התבוננות בהעדר טיפול כוללת בדיקות רפואיות סדירות לניטור כל שינוי בבלוטה, ולהתערב בטיפול ברגע שיהיה צורך בכך. הטיפול השכיח ביותר בסרטן שעדיין מקומי בתוך בלוטת הערמונית הוא ניתוח. ניתוח זה כולל הסרה מלאה של הערמונית וכמה רקמות שמסביב, באמצעות הליך שנקרא כריתת ערמונית רדיקלית. מטרת הניתוח היא לעשות זאת. לחסל את המחלה. תוך שמירה על יציבות השתן והתפקוד המיני ככל האפשר .רדיותרפיה, לעומת זאת, כרוכה בשימוש בקרינה כדי להרוג תאים סרטניים. טיפול זה מהווה אלטרנטיבה תקפה לטיפול בסרטן הערמונית המקומי ולהאטת התקדמות גרורות גרורות. בין האפשרויות הטיפוליות השונות ניתן למצוא כימותרפיה, טיפול הורמונאלי, אולטרסאונד ממוקד בעצימות גבוהה (HIFU), קריו -כירורגיה או שילוב של טכניקות אלה. ההתאמה וההצלחה של הטיפולים השונים תלויים במספר מאפיינים של המחלה, הכוללים קרח של תוקפנות, פולשנות מקומית ושלב הגידול. לאחר הטיפול, יהיה צורך במעקב אחר המטופל באמצעות בדיקות תקופתיות שיכולות לזהות כל הישנות המחלה.




---video.jpg)