מהן גרורות?
גרורות הן התפשטות של גידול מַמְאִיר במיקום אחר מזה של המוצא. למעשה, חלק מהתאים הסרטניים, בנוסף לגידול באופן בלתי מבוקר ובלבול במנגנוני ההגנה של הגוף, רוכשים את היכולת להתנתק מהמסה הניאופלסטית הראשונית ולהשתיל עצמם באיברים או ברקמות אחרות.

התפשטות הגידול יכולה להתרחש על ידי הרחבה רציפה (מקומית) או ממרחק, דרך זרם הדם או מערכת הלימפה. באופן כללי, יכולת הגרורות היא תכונה ייחודית של גידולים ממאירים, המאפשרת להבחין ביניהם לבין גידולים שפירים. התפשטות גרורתית מפחיתה מאוד את האפשרות לריפוי סרטן, אך אפשרויות הטיפול הנוכחיות מאפשרות לשלוט בהתפתחות הסרטן, להקל על הסימפטומים הנגרמים על ידיו ובמקרים מסוימים, יכולות לסייע בהארכת חייו של חולה הסרטן.
- גידול (או ניאופלזמה): התרחבות משובטת של תא חריג גנטית, המאבד שליטה על ויסות מחזור התא.
- גידול שפיר: מסת שמתרחבת תוך שהיא נשארת מקומית באתר המוצא; במקרים מסוימים זה עלול להזיק.
- גידול ממאיר: תאים אינם מגיבים למנגנוני בקרה רגילים, אך מתרבים באופן פעיל. הוא נקרא גם סרטן (או קרצינומה). הפתולוגיה, הנגרמת על ידי תאים ממאירים, מאופיינת בצמיחת יתר (מספר רב של חלוקות תאים), גרורות וחודרניות של רקמות ואיברים אחרים.
מאפיינים
- גידול המורכב מתאי גרורות נקרא "גרורתי"; הוא בנוי מאותו סוג של שיבוטים היוצרים את המסה הניאופלסטית המקורית, שגם היא מניחה את אותו שם. למשל, סרטן השד שמתפשט לריאה ויוצר גרורות נקרא "סרטן שד גרורתי" ולא "סרטן ריאות".
- ברוב המקרים, נוכחות גרורות מעידה על השלבים המתקדמים יותר של התקדמות ניאופלסטית. הבדיקה ההיסטולוגית היא כלי בסיסי להשגת מידע חשוב על מידת האגרסיביות של הגידול ועל יכולתו לגרור גרורות; התוצאות לפיכך מאפשרות פיתוח של טיפול הולם. באופן כללי, ככל שהסרטן הראשוני הוא אגרסיבי יותר, כך סביר שזה גרור.
- למעט כמה יוצאים מן הכלל, כל הגידולים הממאירים עלולים להופיע גרורות (לדוגמה, גליומה ותאי הבסיס נדירים).
- תחת המיקרוסקופ, ניתן לזהות תאים סרטניים גרוריים על ידי כמה מאפיינים אופייניים של הרקמה המקורית ולא של אתר ההשתלה.
- יתר על כן, תאי גידול ראשוניים וגרורתיים חולקים כמה מאפיינים מולקולריים, כגון ביטוי של חלבונים מסוימים או נוכחות של שינויים כרומוזומליים ספציפיים.
איך הם נוצרים
התפתחות גרורות הינה תופעה מורכבת בה מעורבים גורמים רבים המשפיעים הן על הגידול והן על האורגניזם המארח.
משתנים אלה יכולים לכלול:
- מאפיינים גנטיים של המחלה;
- סוג הגוף המעורב;
- זמינות דרכים להפצה.
לא לכל התאים הסרטניים יש יכולת גרורה. יתר על כן, בהצלחה להגיע לאזור אחר של האורגניזם אינה בהכרח מבטיחה את הופעתה של ניאופלזמה משנית. על מנת שגידול יגרום להיווצרות גרורות למעשה יש צורך שהתאים שלו מסוגלים:
- פלשו לקרום המרתף;
- נע דרך המטריצה החוץ -תאית;
- לחדור ולשרוד במחזור הלימפה או כלי הדם;
- צא מהמחזור והיכנס לאתר חדש;
- לשרוד ולצמוח כגרורות (דוגמא: אנגיוגנזה).
דרכי הפצה
הפצת תאים גרורתיים יכולה להתרחש:
- השתלה ישירה: כאשר תאים סרטניים מתרבים, הם יכולים לפלוש ולצמוח ישירות לרקמה הסובבת; יתר על כן, הם יכולים להתפשט על ידי צמידות בחלל הגוף (כמו, למשל, במקרה של הצפק, חלל פלורלי, קרום הלב או חלל תת -עכבישי).
- בדרך הלימפה: תאים סרטניים חודרים למחזור הלימפה ומועברים לצמתי הניקוז. בלוטות הלימפה הקרובות ביותר למסת הגידול הראשונית (הנקראות גם "בלוטות לימפה זקיף") עשויות להיות מוגדלות עקב חדירת הגידול והצמיחה או על ידי מטאפלסיה עקב התגובה החיסונית הספציפית לגידול.
- בדם: הוורידים חדורים באופן מועדף, ולכן הגרורות תוקפות את נקודות ההגעה של מחזור הדם הוורידי, כגון הכבד או הריאות.
בלוטות לימפה זקיף וגרורות גידול
- נימי הלימפה מעניקים עמידות מועטה למעבר של תאים סרטניים ומאפשרים התפשטות מהירה של הגידול.
- במקרה זה, בלוטות הלימפה מייצגות מעברים לתאי סרטן נודדים; הבדיקה הקלינית שלהם יכולה לספק מידע על התפשטות קרצינומה.
- מידת ההתיישבות של בלוטות הלימפה היא קריטריון שנחשב בהערכה של סרטן השד והלימפומות.
מקום
היכולת ליישב איברים אחרים משתנה מאוד בין גידול לגידול. האתרים הנפוצים ביותר של גרורות הם הכבד, הריאה, העצם והמוח, אך סרטן יכול להתפשט כמעט בכל מקום בגוף. חלק מהגידולים הראשוניים מעדיפים גרורות בחלקים מסוימים של הגוף. "טרופיזם" זה תלוי במיקום האנטומי, בסוג הניאופלזמה ובמספר גורמים נוספים. לדוגמה, אם גידול משפיע על המעי, שדם הפסולת שלו מתנקז דרך הפורטל, ברור שמקום הגרורה העיקרית יהיה הכבד. אם, לעומת זאת, הגידול נמצא באתר שמנקז על ידי הווריד קאווה, הגרורה העיקרית תהיה בעיקר בריאות (Vena cava → לב → עורק ריאות). עם זאת, ישנם מקרים מסוימים בהם לגידולים יש העדפות בלתי תלויות במיקומים אנטומיים: אלה של השד והערמונית, למשל, לעתים קרובות לגרום לגרורות בעצמות, כיוון שקיים מתאם הדוק בין האיברים הללו לבין המערכת הוורידית של בטסון (מחבר בין ורידי האגן והחזה לבין מקלעות ורידיות החוליות הפנימיות).
יתר על כן, ישנם תאים אשר בשל סוג הקולטנים שהם מבטאים, יש להם נטייה ליישוב רקמות ספציפיות.
הטבלה הבאה מציגה את האתרים הנפוצים ביותר של גרורות, למעט בלוטות לימפה, לסוגים שונים של סרטן:
סימנים וסימפטומים
חלק מהחולים עם גידולים גרורתיים אינם מראים סימנים והמצב נמצא לעתים קרובות במהלך בדיקות מעקב. כאשר הם מתרחשים, סוג ותדירות התסמינים תלויים בגודל ובמיקומה של הגרורות.
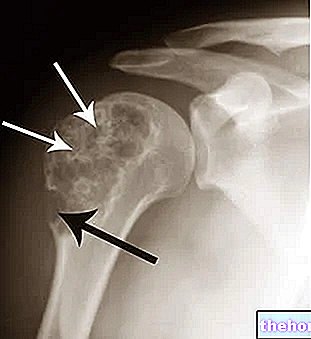
- מעורבות שלד יכולה לגרום לכאבי עצמות ושברים פתולוגיים של העצמות שנפגעו.
- גידול שעושה גרורות למוח יכול לגרום למגוון תסמינים, כולל כאבי ראש, סחרחורת, הפרעות בראייה, התקפים וחסרים נוירולוגיים.
- גרורות ריאה בדרך כלל מייצרות ביטויים מאוד מעורפלים, שיכולים להיות מקושרים לבעיות אחרות. אלה יכולים לכלול שיעול, המופטיזה, כאבים בחזה וקוצר נשימה.
- הפטומגליה, בחילות, חוסר תיאבון וצהבת עשויים להצביע על כך שהתפשט גידול לכבד.
לפעמים, הצגת הסימפטומים הקשורים לגרורות מאפשרת לזהות אותו לפני הגידול הראשוני. לדוגמה, מטופל שסרטן הערמונית שלו התפשט לעצמות האגן עלול לסבול מכאבי גב לפני שהוא חווה סימפטומים של הגידול המקורי.
אִבחוּן
גרורה תמיד חופפת לגידול ראשוני, וככזו נגרמת על ידי תאים סרטניים מחלק אחר בגוף. אם קיימים תסמינים של סרטן משני, אם התוצאה של בדיקת מעקב אינה תקינה או אם הרופא חושד בגרורה. , נעשות כמה בדיקות אבחון.
הדרך עשויה לכלול:
- בדיקה גופנית מלאה;
- בדיקות מעבדה;
- הדמיה: צילומי רנטגן, טומוגרפיה ממוחשבת (CT), הדמיית תהודה מגנטית (MRI), טומוגרפיה של פליטת פוזיטרונים (PET);
- בִּיוֹפְּסִיָה.
ברוב המקרים, כאשר נמצאה גרורה לפני הגידול הראשוני, החקירות מכוונות לקבוע את מקור התהליך הפתולוגי.
בִּיוֹפְּסִיָה
- כדי לקבוע אם הגידול הוא ראשי או גרורתי, ניתן לקחת חלק מהרקמה הסרטנית ולבדוק אותה במיקרוסקופ. השימוש בטכניקות מדגם, כגון אימונוהיסטוכימיה ו- FISH (הכלאה ניאון באתרו), מאפשר לפתולוגים לקבוע מהיכן מגיעים תאים סרטניים.
- במקרים מסוימים, הגידול הראשוני נותר לא ידוע.
סמני גידול
חלק ממקרי הסרטן מאופיינים בסמני גידול. בדיקות דם ספציפיות מעריכות את ביטוין ויכולות להיות שימושיות במעקב אחר המחלה לאחר שאובחנה. רמות מוגברות של סמנים אלה עשויות להצביע על כך שהגידול פעיל או מתקדם.
כמה דוגמאות לסמני גידול הם:
- קרצינומה של המעי הגס, הלבלב, הריאות, הקיבה והשד: CEA (אנטיגן קרצינובריוני);
- סרטן השחלות: CA-125;
- סרטן הערמונית: PAP (חומצה ערמונית פוספטאז), PSA (אנטיגן ספציפי לערמונית);
- מיאלומה נפוצה: אימונוגלובולינים;
- סרטן בלוטת התריס המדולרי: קלציטונין;
- גידולים באשכים: AFP (אלפא-פטופרוטאין), HCG (גונדוטרופין כוריוני אנושי).
אבחון לתמונות
- אולטרסאונד הוא כלי מצוין לזיהוי מסת ניאופלסטית בבטן ומאפשר לך להבחין בציסטות כבד חשודות.
- בעזרת טומוגרפיה ממוחשבת (CT) ניתן לסרוק את הראש, הצוואר, החזה, הבטן והאגן. CT עם ניגודיות טוב לאיתור המונים בתוך בלוטות הלימפה, הריאות, הכבד או מבנים אחרים.
- הדמיית תהודה מגנטית (MRI) משמשת להגדרת נזק פוטנציאלי לחוט השדרה, בנוכחות גרורות בעצמות, או לאפיין מעורבות מוחית.
- ניתן לבצע צילום רנטגן כדי לראות אם גידול התפשט לריאה.
- סריקת עצם שימושית למתן עדות לנזק לעצם ומאפשרת לך להגדיר האם הדבר נגרם עקב גרורות.
- בחלק מסוגי הסרטן, בדיקת טומוגרפיה של פליטת פוזיטרונים (PET) יכולה לזהות אזורים של פעילות היפר -מטבולית בכל מקום בגוף ויכולה לזהות גרורות קטנות מאוד.
יַחַס
הטיפול והפרוגנוזה של המטופל נקבעים במידה רבה אם הגידול נשאר מקומי לאתר המוצא. אם הגידול גרור לרקמות או לאיברים אחרים, סבירות ההישרדות יורדת בדרך כלל באופן דרמטי (כלומר הפרוגנוזה הופכת לקויה). בהתאם למקרה, ניתן לטפל בגידול גרורתי באמצעות טיפולים סיסטמיים (כימותרפיה, אימונותרפיה, טיפול הורמונלי), התערבויות מקומיות (ניתוח והקרנות), או שילוב של אפשרויות אלו ("טיפול רב -מודאלי").
הטיפולים שנבחרו לטיפול בגידול גרורתי תלויים בגורמים רבים, כולל:
- סוג גידול ראשוני;
- מיקום, גודל ומספר גידולים גרורתיים;
- גיל המטופל ומצב בריאותו הכללי;
- שיטות טיפוליות קודמות שאליהן חולה הסרטן היה נתון.
אפשרויות הטיפול הזמינות לעיתים רחוקות מסוגלות לרפא סרטן גרורתי ולעתים קרובות מכוונות לשמירה על המחלה או להפחתת תסמיניה. ניהול הגרורות קשה, שכן תאים ששרדו את הגישה הטיפולית הראשונה יכולים לפתח עמידות לתרופות כימותרפיות או טיפולי הקרנות. חשוב לזכור כי גרורות גורמות כמעט תמיד למותו של המטופל; רק במקרים נדירים הגידול הראשוני אחראי ישירות. מסיבה זו, חשוב שהאבחון יתבצע מוקדם ככל האפשר (תועלת של בדיקות סקר בנבדקים בסיכון)