סרטן השחלות ידוע גם בשם סרטן השחלות, סרטן השחלות, סרטן השחלות או סרטן השחלות.
מהן השחלות: סקירה קצרה

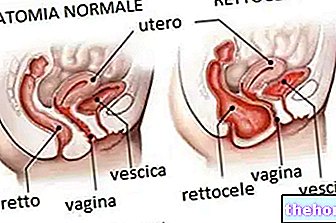
שתיים וממוקמות בצידי הרחם, השחלות (בשחלה היחידה, אך גם השחלה או השחלה) הן בלוטות המין הנשיות.
הם מכסים שני פונקציות בסיסיות לשכפול:
- הם מפרישים את הורמוני המין הנשיים אסטרוגן ופרוגסטרון;
- הם מייצרים ומביאים לבגרות את תא הביצה (נקרא גם ביצית או ביצית).
האם ידעת ש ...
השחלות הן המקבילה הנשית לאשכים אצל גברים; האחרון, למעשה, מפריש הורמוני מין זכריים (טסטוסטרון) וזרע.
למידע נוסף: שחלות: אנטומיה ותפקוד , סרטן אפיתל בשחלות הוא הסוג השכיח ביותר של סרטן השחלות: הוא נצפה, למעשה, לפחות ב -90% ממקרי סרטן השחלות.למידע נוסף: סרטן השחלות: מהו?
גידול גרמני של השחלה
הגידול בתאי הנבט של השחלה הוא הניאופלזמה הנובעת מהתרבות בלתי מבוקרת של אחד התאים שנועד להפוך לביצית (תא נבט).
גרסה נדירה (כ -5%) הפוגעת בעיקר בנשים צעירות (בסביבות גיל 30), הגידול בתאי הנבט של השחלה יכול להיות ממאיר או שפיר.
גידול Stromal של השחלה
גידול סטרומאלי של השחלה הוא הניאופלזמה הנובעת מהתרבות בלתי מבוקרת של אחד התאים בסטרומה או של חבלי המין של השחלה, כלומר רקמות השחלות המשמשות לתמיכה בתאי נבט ופעילות אנדוקרינית.
גרסה נדירה (כ -5%), הגידול הסטרומלי של השחלה יכול להיות ממאיר או שפיר.
סרטן השחלות המשני
השחלות יכולות להיות גם מקום גרורות הגידול; במצבים אלה, הניאופלזמה המתקבלת היא גידול משני של השחלה עם מאפיינים ממאירים בעליל.
סוגי הסרטן המייצרים לרוב גרורות בשחלות הם סרטן השד, סרטן המעי הגס וסרטן הקיבה.
של DNA המשנה את מנגנוני גדילת התאים וחלוקתם.
למרות המחקרים הרבים בנושא, רופאים עדיין לא זיהו את הגורמים המדויקים למוטציות הגנטיות הגורמות לסרטן השחלות; עם זאת, הם ציינו מתאם בין ניאופלזמה זו לבין גורמים כגון:
- גיל מבוגר. מחקרים אפידמיולוגיים רבים הראו כי הסיכון לפתח סרטן השחלות מתחיל להיות רלוונטי מגיל 50 ומגיע לשיאו בין הגילאים 75 עד 79.
- מספר ביציות גבוה (במילים אחרות, תחילת הווסת המוקדמת בשילוב התחלה מאוחרת של גיל המעבר). נראה שתהליך הביוץ גורם לנזק מיקרו ל- DNA של תאי השחלה והחצוצרות, שאם הוא חוזר על עצמו בצורה מוגזמת לאורך זמן, אחראי לתופעות ניאופלסטיות.
עדויות אלו יסבירו מדוע גורמים החוסמים ביוץ, כגון הריון, הנקה או שימוש בגלולה למניעת הריון, משפיעים מפני סרטן השחלות. - עודף משקל והשמנה. עודף רקמת השומן מעדיף את הופעת סרטן השחלות.
- טיפולים החלפת הורמונים לאחר גיל המעבר. מחקרים הראו כי טיפולים החלפת הורמונים המשמשים לשליטה בסימפטומים של גיל המעבר מעלים במידה מתונה את הסיכון לסרטן השחלות (ובאופן משמעותי יותר לסרטן השד).
בהקשר זה, מדווח מחקר אנגלו-סכסון, שממנו עלה כי בבריטניה 4 מתוך 100 מקרים של סרטן השחלות קשורים לטיפולים החלפת הורמונים לאחר גיל המעבר. - היסטוריה קודמת של מחלות ממאירות אחרות. לנשים שפיתחו סרטן שד בגיל צעיר יחסית ולאלו שסבלו מסרטן שד שלילי של קולטן אסטרוגן יש סיכון גבוה יותר לסרטן השחלות.
סיכון מוגבר נצפה גם בנשים שסבלו מסרטן המעי בעבר. - אנדומטריוזיס.
- היסטוריה משפחתית של סרטן השחלות. מחקרים קליניים הראו שנשים עם אחות, אם או סבתא עם סרטן השחלות נמצאות בסיכון גבוה יותר לסרטן השחלות.
- תורשה לסרטן השחלות או השד הקשורות למוטציות בגנים BRCA1 או BRCA2.
- עָשָׁן. מחקרים מדעיים הראו שעישון מגביר את הסיכון לפתח תת סוג מסוים של סרטן אפיתל של השחלות, המכונה סרטן רירתי של השחלה (או אדנוקרצינומה רירית של השחלה).
- הקרנות באזור הבטן. על פי כמה ראיות, הקרנות באזור הבטן שבוצעו, למשל, לטיפול ב neoplasm אחר יגדילו, אם כי מעט, את הסיכון לפתח סרטן השחלות.
- חשיפה לאסבסט.
אפידמיולוגיה של סרטן השחלות
סרטן השחלות: המצב באיטליה
על פי הערכה לשנת 2017 שערכו האיגוד האיטלקי לרפואת אונקולוגיה (Aiom) ואיגוד מרשם הסרטן האיטלקי (Airtum), באיטליה, סרטן השחלות משפיע על 5,200 נשים מדי שנה.
נתונים סטטיסטיים אחרים בהקשר זה מוסיפים כי סרטן השחלות מכסה 30% מכלל סוגי הסרטן המשפיעים על מערכת איברי המין הנשית ותופס את המיקום התשיעי מבין סוגי הסרטן השכיחים ביותר באוכלוסיית הנשים.
האם ידעת ש ...
על פי נתון של איגוד מרשם הסרטן האיטלקי, בשנת 2017, כ -40,000 נשים נפגעו מצורת סרטן השחלות.
סרטן השחלות: שכיחות וגיל
סרטן השחלות הוא סרטן ששכיחותו עולה עם הגיל; גיל המעבר מייצג פרשת מים חשובה, שמעבר לה הופך הסרטן בהדרגה לתדיר יותר; רוב האבחנות של סרטן השחלות נוגעות לנשים בגילאי 60 ו -64.
הערכות ברמה בינלאומית מדווחות כי בקרב נשים מעל גיל 50 - הגיל בו תחלואה של סרטן מתחילה לעלות באופן משמעותי - עומדת על 33 ל -100 אלף.
סרטן השחלות והאוכלוסייה
מחקרים אפידמיולוגיים מצביעים על כך שנשים קווקזיות נמצאות בסיכון גבוה יותר לסרטן השחלות מאשר לנשים אפריקאיות והיספניות.
או אחראי לתסמינים שבקושי ניכרים. תכונה זו מסבכת את האבחנה המוקדמת שלה, אשר תהיה חיונית לטיפול יעיל בנאופלזמה.
ככל שהמחלה מתקדמת, הביטויים שמייחדים אותה הופכים ליותר ויותר בולטים.
לפני הניתוח המפורט של הסימפטומטולוגיה של סרטן השחלות, יש לציין כי חוסר הספציפיות של התסמינים השכיחים מסבך את ההכרה בנאופלזמה הנ"ל: אלה, למעשה, דומים מאוד להפרעות המיוצרות על ידי פתולוגיות ותנאים נפוצים מאוד. כתסמונת המעי הרגיז (IBS), תסמונת קדם וסתית וציסטות שחלות.
סרטן השחלות: תסמינים

רופאים ומומחים מסכימים כי התסמינים השכיחים ביותר של סרטן השחלות הם:
- נפיחות מתמשכת בבטן. ההתמדה חשובה; נפיחות שבאה והולכת, למעשה אינה אופיינית לסרטן השחלות.
- כאבי אגן ובטן מתמשכים. שוב, התמדה היא תכונה שיש לקחת בחשבון.
- חוסר תיאבון, תחושת שובע בבטן גם לאחר ארוחה קלה ובחילה.
סרטן השחלות: תסמינים אחרים
תסמינים נוספים שניתן לראות בנוכחות גידול בשחלות הם:
- כאב גב;
- צריך להשתין בתדירות ובדחיפות
- כאב במהלך יחסי מין (dyspareunia);
- עצירות ושלשולים;
- מיימת (הצטברות נוזלים באזור הבטן, בדיוק בתוך חלל הצפק).
ביטויים אלה מעוררים דאגה בשילוב עם הסימפטומים השכיחים יותר של סרטן השחלות וכאשר הם נתונים להחמרה מתמשכת.
סרטן השחלות: תסמינים ראשוניים
כאשר הוא אינו אסימפטומטי, סרטן השחלות נוטה להתחיל בסימפטומים המאפיינים אותו ביותר, כלומר: נפיחות וכאבים בבטן מתמשכים, אובדן תיאבון, מלאות בקיבה ובחילה.
סרטן השחלות: מתי לפנות לרופא?
אם אישה, במיוחד אם היא מעל גיל 50, חשה ברציפות ובהתמדה את הביטויים האופייניים ביותר לסרטן השחלות, עליה לפנות לרופא המטפל באופן מיידי, על מנת להבין את המצב באופן מעמיק יותר.
סיבוכים של סרטן השחלות: גרורות
אם האבחון והטיפול מאוחרים, צורות ממאירות של סרטן השחלות יכולות לחדור לרקמות ואיברים שכנים (מעיים וטחול); יתר על כן, הם יכולים להגיע לבלוטות הלימפה הסמוכות (הבטן) והרחוקות ולהפיץ את התאים הממאירים שלהם בדם, מה שמעורר את תופעת הגרורות.
גרורות הנובעות מסרטן שחלות ממאיר (סרטן שחלות גרורתי) יכולות להשפיע על איברים ורקמות שונות בגוף: קודם כל, עצמות האגן והחוליות; לאחר מכן, הריאות, הכבד והמוח עוקבים.
התפשטות הגרורות לחלקים שונים של הגוף מעידה על מצב בריאותי חמור, בדרך כלל קטלני לחולה.
ובדיקה גופנית גינקולוגית; לאחר מכן, היא ממשיכה בבדיקת דם ספציפית לסמן הגידול CA-125 ועם הדמיה אבחנתית (אולטרסאונד של אברי האגן מלכתחילה, אולי לאחר מכן בדיקת CT ו / או תהודה מגנטית); לבסוף, החקירות מסתיימות בביופסיה, שהיא חיונית לאישור כל חשד.
יש לציין כי גם בהתאם לתוצאות החקירות האמורות, המאבחן יכול לרשום צילום חזה, לפרוסקופיה או בדיקת לאפרוטומיה ואבחון תפקודי כבד.
חָשׁוּב!
ככל שאבחון סרטן השחלות מוקדם יותר, כך הסיכוי שהטיפול יצלח יהיה גבוה יותר.
בדיקה גופנית
הבדיקה הגופנית הגניקולוגית כוללת איסוף והערכה של סימפטומים; חקירה זו כוללת גם בדיקת אגן.
אנמנזה
במהלך ההיסטוריה הרפואית, הרופא - שהוא תמיד רופא נשים - חוקר את מצבו הבריאותי הכללי של המטופל, גילה, הרגליו, היסטוריה המשפחתית ופעילות העבודה שלה, במטרה להבין אם יש קשרים עם הסימפטומטולוגיה הנוכחית .
ההיסטוריה הרפואית קובעת האם המטופל נמצא בסיכון והאם מוצדק לחשוב על קיומו של גידול בשחלות.
מדידת רמות CA-125
חלבון CA-125 הוא סמן גידול לסרטן השחלות.
לכן, מציאת בדיקת דם של רמות גבוהות בדם של חלבון זה יכולה להצביע על סרטן השחלות.
עם זאת, יש לציין כי:
- חלק ממקרי הסרטן השחלות לעולם אינם מלווים או מלווים רק שלב מתקדם יותר ברמות גבוהות של CA-125;
- העלייה ברמות CA-125 בדם עשויה לנבוע גם ממצבים אחרים, כולל אנדומטריוזיס, מחלות דלקתיות באגן ושחפת.
לאור המידע הראשון והאחרון, החיפוש אחר סמן הגידול CA-125 הוא בדיקת אבחון שימושית, אך אינה מספקת להסקת מסקנות סופיות לגבי המצב הנוכחי.
אולטרסאונד אגן
אולטרסאונד אגן משמש לאבחון סרטן השחלות, מכיוון שהוא מסוגל לזהות כל המוני חשוד המשפיעים על השחלות.
ישנם שני סוגים של אולטרסאונד אגן למחקר סרטן השחלות:
- אולטרסאונד האגן הטרנסבומינלי, הכולל את יישום הבדיקה על דופן הבטן-אגן החיצונית, וכן
- אולטרסאונד אגן transvaginal, הכולל החדרת החללית לתוך הנרתיק והתבוננות בשחלות מבפנים.
מבין שתי הגרסאות המתוארות בקצרה, הראשונה מעשית יותר, כלל לא פולשנית, אך לא מקיפה במיוחד; השני, לעומת זאת, פולשני יותר, מעצבן יותר, אך בהחלט מדויק וספציפי יותר.
האם ידעת ש ...
אולטרסאונד אגן מאפשר להוציא מן הכלל כי התסמינים החשודים נובעים מאנדומטריוזיס.
בִּיוֹפְּסִיָה
הביופסיה היא הבדיקה המאפשרת לקבוע האם המסה החשודה שזוהתה במהלך החקירות הקודמות היא גידול של השחלות או לא.
למעשה, מדובר ב"חקירה הדרושה בכדי לקבל אישור אבחוני למה שהיתה עד אז רק "השערה".
הביופסיה כוללת שני שלבים פרוצדוראליים:
- הדגימה, באמצעות מחט מיוחדת שהוצגה ברמת הבטן, של חלק מרקמת שחלות חשודה.
- בדיקות מעבדה על דגימת הרקמה שנאספה. חקירות אלה מאפשרות לקבוע האם מדובר בעצם בגידול, ואם כן, לקבוע את השלב והדרגה שלו.
יש לציין כי ביופסיה, בפרט שלב הדגימה, אינה ישימה בכל הנשים; עבור מטופלים אלה, החלופה היא לפרוטומיה או לפרוסקופיה.
שלבים של סרטן השחלות
הבמה של גידול ממאיר כוללת את כל המידע, שנאסף במהלך הביופסיה, הנוגע לגודל מסת הגידול, כוחו החודר ויכולת הגרורות שלו.
על פי מערכת הבימוי הקלאסית, ישנם 4 שלבים של סרטן השחלות, המזוהים עם מספרים מ -1 עד 4:
- שלב 1. גידולים שחלות לא גרורות, המוגבלים, בהרחבה, לאחת השחלות או לשתיהן, הן שלב 1.
- שלב 2. גידולים בשחלות לא גרורותיים, שהתפתחו גם מחוץ לשחלה או לשחלות, אך תמיד בתוך אזור האגן, הם שלב 2; איברים ורקמות המושפעים מהגידול יכולים להיות החצוצרות, הרחם, שלפוחית השתן או פי הטבעת.
- שלב 3. גידולי שחלות לא גרורותיים הם שלב 3 והתפתחו מחוץ לאזור האגן, עד לחלל הבטן או לבלוטות הלימפה הקרובות ביותר.
- שלב 4. גידולים בשחלות שהפיצו גרורות באיברים וברקמות הגוף הרחוקים מהאתר המקורי, למשל בריאות או בכבד, הם שלב 4.
הערה: האמור לעיל הוא גרסה פשוטה של מערכת הבימוי הקלאסית; למעשה, ישנן גם שלבי משנה.
סרטן השחלות: בדיקות אחרות
בנוכחות סרטן השחלות או חשד להן, בדיקות כגון בדיקת CT, MRI, צילום חזה ולפרוסקופיה אבחנה ולפרוטומיה נועדו להבהיר האם הניאופלזמה השפיעה על איברים אחרים ואם והיכן היא הפיצה גרורות.
; לכן, הקרנות וטיפול ממוקד עוקבים אחר כך.סרטן השחלות: ניתוח

טיפול כירורגי בסרטן השחלות מורכב מהסרת מסת הגידול ממקום המוצא והיכן שהוא התפשט; לעתים קרובות הליך ההסרה המתבצע במקום המוצא כרוך בהסרת השחלה כולה.
הצלחת הניתוח תלויה בהחלט במידת מסת הגידול: ככל שהגידול בשחלות קטן ופחות נרחב הסיכוי שהניתוח יאפשר למיגור הגידול.
להלן סקירה כללית של התערבויות כירורגיות אפשריות שאומצו על בסיס שלב סרטן השחלות.
שלב 1 ניתוח סרטן השחלות
אם סרטן השחלות משפיע רק על שחלה אחת, הניתוח עשוי להיות מוגבל להסרת השחלה החולה והחצוצרה הקשורה.
אם, לעומת זאת, סרטן השחלות משפיע על שתי השחלות, הליך ההסרה מורחב לשני האיברים החולים, הן לחצוצרות ולעיתים גם לרחם.
הבחירה אם לשמר את הרחם או לא תלויה בגיל המטופל (אצל מטופלת בגיל הפריון, שימור הרחם יאפשר היריון אפשרי) ובכמה מאפיינים של הגידול (ישנם גידולים בשחלות של שלבים אגרסיביים יותר מאחרים).
שלב 2 ניתוח סרטן השחלות
עבור רוב הנשים הסובלות מסרטן השחלות בשלב 2, הניתוח כרוך בהסרת שתי השחלות, שני החצוצרות והרחם.
אם הניאופלזמה השפיעה גם על איברי אגן אחרים (למשל מעיים), ניתוח עשוי לכלול גם הסרה של חלק מאיברים אלה.
שלב 3 ניתוח סרטן השחלות
בנשים עם סרטן השחלות בשלב 3, ניתוח כרוך בהסרת שתי השחלות, שני החצוצרות, הרחם וכל אותם חלקים של רקמות ואיברים שעליהם התפשט הגידול.
שלב 4 ניתוח סרטן השחלות
עבור סרטן השחלות בשלב 4, הניתוח כרוך בהחלט בהסרת שתי השחלות, הן בחצוצרות והן ברחם.
לזה מתווספת חיסול הרקמות שעליהן התפשט הניאופלזמה ואולי הסרת גרורות.
יש לציין כי לעתים קרובות, לפני הניתוח, הרופאים מבצעים קורס של כימותרפיה, על מנת להקטין את גודל המוני הגידול ולהקל על הסרתם לאחר מכן.
סרטן השחלות: כימותרפיה
כימותרפיה מורכבת מתן תרופות (מה שמכונה כימותרפיה) המסוגלות להרוג את כל התאים שצומחים במהירות, כולל תאים סרטניים.
אם יש לך סרטן שחלות, כימותרפיה יכולה:
- מעקב אחר ניתוח, בניסיון לחסל תאים סרטניים שאריות ולהפחית הישנות (כימותרפיה משלימה);
- להקדים את הניתוח, להקל על פעולת ההסרה לאחר מכן (כימותרפיה ניאו -אדג'ובנטית);
- לייצג את הטיפול היחיד שיש, במקרה שהתנאים לביצוע הסרה כירורגית אינם קיימים (במקרה זה, כימותרפיה לוקחת את תפקיד הטיפול הפליאטיבי).
התרופות הכימותרפיות הנפוצות ביותר לטיפול בסרטן השחלות הן carboplatin ו- paclitaxel.
חָשׁוּב!
לכימותרפיה מספר תופעות לוואי, שהרופא המטפל חושף בזהירות למטופל לפני תחילת הטיפול.
כימותרפיה לשלב 1 של סרטן השחלות
בנשים עם סרטן השחלות שלב 1, כימותרפיה משמשת לאחר ניתוח רק בנוכחות צורות ניאופלסטיות אגרסיביות במיוחד; כאשר הניאופלזמה מוגבלת לשחלה אחת בלבד לעתים קרובות אין צורך בכך.
כימותרפיה לשלב 2 ו -3 סרטן השחלות
בדרך כלל, אצל נשים עם סרטן השחלות בשלב 2 או 3, כימותרפיה עוקבת אחר ניתוח, במטרה לחסל שאריות גידול שהמנתח לא הצליח לחסל.
עם זאת יש לציין שכאשר הגידול תופס אתרים לא נוחים במיוחד, נדרשת גם כימותרפיה ניאו -אדג'ובנטית.
כימותרפיה לשלב 4 של סרטן השחלות
ככלל, אצל נשים עם סרטן השחלות שלב 4, הרופאים משתמשים בכימותרפיה לפני הניתוח, מכיוון שהם מתמודדים עם גידולים מורכבים מאוד שיש להסירם בניתוח.
סרטן השחלות והישנות: מה לעשות
אם שילוב הניתוח-כימותרפיה אינו כולל חיסול כל תאי הגידול של גידול בשחלות, האחרונים יכולים לחזור על עצמם לאחר זמן מה; כאשר זה קורה, זה נקרא הישנות.
הטיפול בחזרה לסרטן השחלות כרוך בקורס כימותרפי חדש ולעתים ביישום טיפול ממוקד.
אמין מבחינה מדעית המאפשר לדעת מראש את נטיית האישה לסרטן השחלות.לכן, רופאים מזמינים נשים בעלות היסטוריה משפחתית ונשים שעברו את גיל המעבר לעבור, לפחות פעם בשנה, בדיקה גניקולוגית ואולטרסאונד של אברי האגן (רצוי טרנס -וגינאלי).
סרטן השחלות: כיצד להפחית את הסיכון?
כדי להפחית ולשלוט בסיכון לסרטן השחלות, מומחים מייעצים לנשים:
- עקוב אחר אורח חיים בריא, לאחר מכן אכל בצורה בריאה ומאוזנת, שמור על משקל הגוף תחת שליטה, התעמל באופן קבוע, אל תעשן וכו '.
- שקול להשתמש בגלולות למניעת הריון בשנות הפוריות שבהן אינך רוצה להביא ילדים לעולם.
- ביצוע הריון אחד לפחות בחייך והנקה.









.jpg)