הַגדָרָה
בתחום הרפואי אנו מדברים על היפוגליקמיה כאשר רמות הגלוקוז בדם יורדות מתחת לנורמלי (<70 מ"ג / ד"ל). היפוגליקמיה חייבת להיחשב כמצב פתולוגי מדאיג למדי, מכיוון שהוא עלול להפריע לתפקודי מוח מסוימים ולשחרור כמה הורמונים (במיוחד אפינפרין ונוראדרנלין).
גורם ל
היפוגליקמיה היא מצב שכיח בקרב חולי סוכרת הנוטלים אינסולין: ירידה ברמת הסוכר בדם יכולה למעשה להיות תלויה במינון אינסולין גבוה מדי, אך גם בתזונה לא מאוזנת וחסרת פחמימות, או מצב ממושך של צום.
- בנוסף לסוכרת, ישנן מחלות נוספות המעורבות בהופעת היפוגליקמיה: שימוש לרעה באספירין, אנטיביוטיקה מסוימת (גטיפלוקססין ולבופלקסצין), אלכוהוליזם, סרטן הלבלב (אינסולינומה) וכבד, מחסור בהורמון גדילה / קורטיזול, פגם באנזים גלוקוז 6-פוספטאז, מחלת כבד.
תסמינים
למרות שלעתים קרובות מעורפלים ומעורפלים, הסימפטומים הנלווים להיפוגליקמיה עלולים להיות מסוכנים: כאבי ראש, עוויתות, קשיי ריכוז, רעב עז, ראייה מטושטשת, דפיקות לב, ריר, סימפטומים נוירולוגיים, רעידות; במקרים חמורים היפוגליקמיה עלולה להוביל לתרדמת היפוגליקמיה (סוכר בדם < 20 מ"ג / ד"ל).
דִיאֵטָה
המידע על היפוגליקמיה - תרופות לטיפול בהיפוגליקמיה אינו מיועד להחליף את הקשר הישיר בין איש מקצוע למטופל. תמיד יש להתייעץ עם רופא ו / או מומחה לפני נטילת היפוגליקמיה - תרופות לטיפול בהיפוגליקמיה.
תרופות
יש לראות בהיפוגליקמיה סכנה אפשרית לאנשים הסובלים מסוכרת הנוטלים אינסולין; למעשה, בשל מתן שגוי ומוגזם של אינסולין או סוכני היפוגליקמיה אוראלית, ההסתברות להיפוגליקמיה עולה באופן אקספוננציאלי.
יתר על כן, יש לזכור כי אצל חולי סוכרת המטופלים באינסולין ישנה ירידה ביכולת לזהות את התסמינים הנלווים להיפוגליקמיה: מה שנאמר כרוך בסיכון מדאיג, במיוחד כאשר המטופל מבצע עבודות שעלולות לסכן את חיי אחרים (למשל בונה, נהג וכו ').
הנחיות כלליות להפחתת הסיכון להיפוגליקמיה בחולי סוכרת בטיפול באינסולין:
- לווסת את מינון האינסולין
- בחר באינסולין הולם יותר
- שנה את תדירות מתן האינסולין
- שימו לב למשך הארוחה ולכמות האוכל הנאכלת
- הימנע מנשנוש לעתים קרובות מדי
באופן כללי, הטיפול בהיפוגליקמיה צריך להתחיל בעלייה ברמת הגלוקוז בדם, ולהמשיך בטיפול במחלה שבסופו של דבר מתעוררת במקור .כדי להגדיל את רמת הסוכר בדם מומלץ לצרוך מזונות עשירים בסוכרים, כגון ממתקים, דבש ומיצי פירות, אך גם פחמימות בעלות אינדקס גליקמי בינוני, כדי למנוע פרקים הבאים של היפוגליקמיה תגובתית; אם לא די בכך, אפשר להיעזר תוך ורידי של גלוקוז או גלוקגון.
אם היפוגליקמיה קשורה למחלות חמורות יותר (למשל גידולים), חיוני לטפל בפתולוגיה הבסיסית באמצעות תרופות או ניתוח.
להלן קבוצות התרופות המשמשות ביותר לטיפול בהיפוגליקמיה, וכמה דוגמאות להתמחויות פרמקולוגיות; על הרופא לבחור את המרכיב הפעיל והמינון המתאים ביותר למטופל, בהתבסס על חומרת המחלה, מצב בריאותו של המטופל ותגובתו לטיפול:
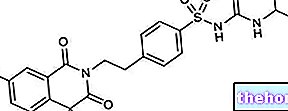
- דיאזוקסיד (למשל Proglicem): התרופה היא מרחיב כלי דם המיועד לטיפול בהיפוגליקמיה הקשורה לסרטן הלבלב; במילים אחרות, המרכיב הפעיל משמש בטיפול בחולים עם היפוגליקמיה כרונית (ייצור יתר של אינסולין אנדוגני). התרופה איננה מיועדת לטיפול בהתקפי היפוגליקמיה מדי פעם. יש ליטול את הפה במינון של 5 מ"ג / ק"ג ליום, אולי לחלק ל 2-3 מנות. התרופה משמשת גם לטיפול לטיפול במשברים יתר לחץ דם. המינון עולה ל-100-200 מ"ג, 2-3 פעמים ביום, לחולים עם היפוגליקמיה התלויים באינסולינומה שאינה ניתנת להסרה בניתוח.
על מנת למנוע החזקת מים, תופעת לוואי אופיינית הנובעת מניהול דיאזוקסיד, מומלץ ליטול תרופות משתנות
- גלוקגון (למשל: גלוקגן היפוקיט, גלוקגן): באמצעות הזרקת שרירים, גלוקגון מיועד לטיפול בהיפוגליקמיה חמורה; התרופה מתאימה במיוחד לחולי סוכרת מחוסרי הכרה המטופלים באינסולין, בהקשר של היפו. מהיפוגליקמיה במשקל פחות מ -20 ק"ג, מומלץ ליטול מינון תרופתי של 0.5 מ"ג, תת עורית, תוך שרירית או תוך ורידית. לחולים היפוגליקמיים שמשקלם מעל 20 ק"ג, המינון האינדיקטיבי הוא 1 מ"ג.
N.B. גלוקגון הוא הורמון המסונתז על ידי תאי האלפא של הלבלב; תפקידו להעלות את רמת הסוכר בדם על ידי גיוס גליקוגן בכבד, ולכן הוא מיועד לטיפול בהיפוגליקמיה.
- גלוקוז (למשל Gluc33% GSE, Gluc50% MNC, Gluphos): באופן כללי, בשלב ההיפוגליקמי הראשון, מומלץ ליטול סוכר בצורה של גושים או גרגירים (10-20 גרם, שווה ערך ל -3 גושים). הארוחה הבאה צריכה להיות עשירה בפחמימות בכדי למנוע עוד פרק היפוגליקמי. לחלופין, מתן ניהול גלוקוז תוך ורידי (במינון של 25 מ"ל - תמיסת גלוקוז 50% - או 50 מ"ל - תמיסת גלוקוז 20% -) לטיפול במשברים היפוגליקמיים.