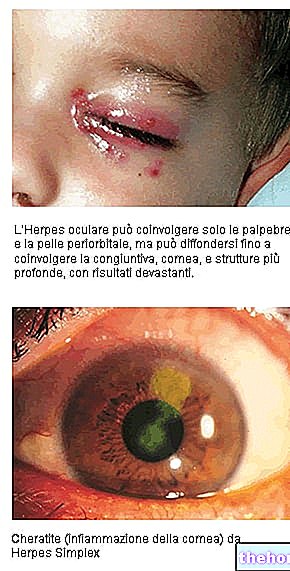
המקולה היא האזור המרכזי של הרשתית, האחראית לראיה המרכזית; אם מצב בריאותה אינו אופטימלי - כמו במקרה של ניוון מקולרי - קשה לתפוס צבעים, לקרוא, לתפוס את הפרטים של אובייקט, לראות בבירור. ברור וחסר כתמים וכו '.
החוקרים מסכימים כי קיימות לפחות שלוש גרסאות של ניוון מקולרי: מחלת סטארגרדט, ניוון מקולרי vitelliform וניוון מקולרי בצפון קרוליינה; שלושתם מצבים חולניים נדירים ביותר.
תהליך האבחון כולל הליכים שונים, כולל פלואורנגיוגרפיה ברשתית, OCT ואלקטורטינוגרפיה.
לרוע המזל, דיסטרופיות מקולריות הן פתולוגיות חשוכות מרפא, מכיוון שהן נתמכות על ידי מוטציות גנטיות.
סקירה קצרה של "אנטומיה של העין"

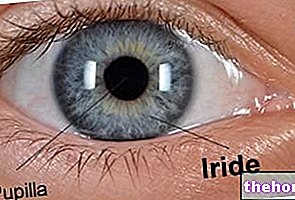
בעין (או גלגל העין), המתרחשת בחלל המסלול, ניתן לזהות שלושה חלקים קונצנטריים, שהם מבחוץ כלפי פנים הם:
- הקסוק החיצוני (או הקאסוק החיצוני). זהו האזור בו שוכנות הסקלרה (אחורית) והקרנית (קדמית); משמש כהתקשרות לשרירים החיצוניים של גלגל העין.
הוא בעל אופי סיבי. - הטוניקה הבינונית (או uvea). זהו קרום רקמת חיבור, עשיר בכלי דם ובפיגמנט.
הוא ממוקם בין הסקלרה לרשתית, והוא אחראי למתן הזנה לרשתית, או ליתר דיוק לשכבות הרשתית איתן היא באה במגע.
הוא כולל איריס, גוף ציליארי וצ'ורויד. - הקסוק הפנימי. הוא בעצם מורכב מהרשתית. הסרט האחרון הוא סרט שקוף המורכב מעשר שכבות של תאי עצב (או נוירונים), כולל החרוטים והמוטות האחראים לתפקוד החזותי.
לאור זאת, לטוניקה הפנימית יש תפקיד עצבי.
מה זאת אומרת "ניוון"?
ברפואה, המונח "ניוון" מתייחס להתנוונות המבנית והתפקודית של איבר או רקמה בעקבות תהליך של כריתת תאים (אטרופיה).
מהו המקולה?
המקולה (או מקולה לוטאה) נראית כמו כתם צהוב בקוטר של כ -5.5 מילימטר.
ממוקם בצד ההופעה של עצב הראייה במרחק של כ -2.5 סנטימטרים, הוא מייצג את אזור הרשתית עם חדות הראייה הגדולה ביותר והיכולת הגדולה ביותר לזהות פרטים.
יתר על כן, מכיוון שהוא מכיל יותר קונוסים מאשר מוטות, הוא רגיש במיוחד לגירויים לאור ולתפיסת הצבעים.
כל המאפיינים הנ"ל מתארים את הראייה המרכזית.
ניתן לזהות לפחות ארבעה אזורים במקולה: שניים מהם חשובים במיוחד ומזוהים עם שמות fovea ו- foveola (N.B: הפובולה היא מרכז הפוביה).
מבחינת כלי הדם, ל fovea יש כלי דם גדולים מסביבו ו arterioles, venules ונימים בתוכו; foveola, לעומת זאת, הוא avascularized.
הצבע הצהוב שמייחד את המקולה נובע מנוכחותם של שני קרוטנואידים: לוטאין וזאקסנטין.
ניוון מקולרי וניוון מקולרי: הקישור
ניוון מקולרי יכול להיחשב כצורה מוקדמת (או צעירה) של ניוון מקולרי.
ברפואה, המונח "ניוון מקולרי" מתייחס לקבוצה של מחלות עיניים המאופיינות בפגיעה במקולה ובאובדן ראייה הדרגתי.
הצורה הידועה והנפוצה ביותר של ניוון מקולרי - שלמרות הסימפטומים הדומים אין לבלבל עם ניוון מקולרי - היא מה שנקרא ניוון מקולרי סנילי (הקשור לגיל מתקדם). מצב חולני זה אופייני לקשישים ויכול לייחס את תהליך ההזדקנות הטבעי שאליו כל אדם נתון.
למידע נוסף: ניוון מקולרי: מהו? DNA.על פי מה שעולה מהמחקרים המדעיים האחרונים, ברוב המקרים המוטציות הללו יועברו בירושה (כלומר מאחד משני ההורים); עם זאת, טוב לזכור שבמקרים מסוימים הם מופיעים באופן בלתי צפוי וללא סיבה מוסברת במהלך החיים.
סוגי ניוון מקולרי
חוקרים זיהו לפחות שלושה סוגים שונים של ניוון מקולרי:
- מחלת סטארגרדט. זוהי ניוון מקולרית הנפוץ ביותר מבין אלה הידועים.
ישנם שני תת סוגים, האחד משפיע על ילדים / מתבגרים בגילאי 6 עד 13 ואחד משפיע על צעירים בגילאי 18-20.
על פי התגליות האחרונות, ישנם יותר מגנים אחד, שאם הם מוטציות, יכולים לגרום לפתולוגיה העינית הזו; הידוע ביותר והנחקר ביותר הוא בהחלט ABCA4.
תכונה אופיינית למדי למחלת סטארגרדט היא הימצאות משקעים של ליפופוסין, חומר פיגמנט רעיל, בתוך תאי הרשתית (ולכן גם של המקולה).
באופן כללי, מדובר בהפרעת תורשה אוטוזומלית רצסיבית. - ניוון מקולרי Vitelliform. אלה הסובלים מסוג ניוון מקולרי מסוג זה קיימים, בחזית המקולה, נגע צהוב בגודל בינוני, הדומה בצורתו לשק החלמון (מכאן המונח vitelliform).
בדומה למחלת סטארגרדט, ישנם שני גרסאות של ניוון מקולרי vitelliform: גרסה המשפיעה על ילדים והיא מחלה תורשתית (מחלת בסט) וריאנט הפוגע במבוגרים צעירים ונובע ממוטציה גנטית שנרכשת במהלך החיים.
החוקרים זיהו לפחות שני גנים האחראים למחלה: BEST1, המקושר למחלת בסט, ו- PRPH2, הקשור בגרסה הצעירה של מבוגרים.
יתר על כן, הם מצאו, אפילו בנסיבות אלה, את נוכחותם התכופה של משקעי ליפופוסין בתאי המקולה.
כהפרעה תורשתית, ניוון מקולרי vitelliform הוא הפרעת תורשה אוטוסומלית. - ניוון מקולרי של צפון קרוליינה. מידע הקשור למחלת עיניים זו הוא נדיר. ידוע רק שמדובר במחלה תורשתית אוטוזומלית דומיננטית עם הופעת צעירים הגורמת ל"הצטברות "דרוזן" בתאי הרשתית, "דרוזן" הם מצבורי חלבון-שומנים קטנים.
ההתייחסות לצפון קרוליינה מוסברת בכך שהמקרים הקליניים הראשונים זוהו במדינה זו בארה"ב.
אפידמיולוגיה: עד כמה נפוצה ניוון מקולרי?
ניוון מקולרי הוא מצב נדיר ביותר.
בעוד ששיעור השכיחות (מקרה אחד לכל 8,000-10,000 לידות) חושב למחלת סטארגרדט, טרם נקבעו נתונים אפידמיולוגיים בוודאות לניוון מקולרי vitelliform ולניוון מקולרי בצפון קרוליינה.
:
- ראייה גלי ו / או מטושטשת. הפרעה אופיינית היא ראיית קווים ישרים כגליים או מקושתים;
- ראיית צבעים לקויה. כפי שתזכרו, המקולה היא אזור הרשתית המשמש לתפיסת הצבעים;
- אובדן ראייה והפחתת חדות הראייה;
- קושי בהתאמת הראייה במקומות מוארים;
- ראיית כתמים עיוורים;
- בעיות בזיהוי הפרטים של הנצפה;
- ראייה של כתם שחור אחד או יותר במרכז שדה הראייה;
- קושי בקריאה, במיוחד אם הדמויות קטנות מאוד ובנהיגה.
כאשר ניוון מקולרי נמצא בחיתוליו, הסימפטומים קלים. לדוגמה, בשלב זה, המטופלים אינם יכולים לתפוס פרטים מסוימים של אובייקט או אדם.
ככל שהמחלה מתקדמת ההפרעות הופכות ליותר ויותר ניכרות ולא תואמות חיים נורמליים.אופייני לרגע זה לראות כתמים שחורים במקום פניו של אדם, תוך התבוננות ישר בעיניהם.
ניוון מקולרי: מדוע אתה מאבד את החזון שלך?
אובדן הראייה, המתרחש בנוכחות ניוון מקולרי, נובע ממוות פרוגרסיבי של קולטני האור ברשתית ומעורבותו של אפיתל הפיגמנט ברשתית.
ניוון מקולרי וראייה היקפית
מכיוון שההידרדרות מוגבלת למקולה, הראייה ההיקפית תקינה לחלוטין אצל אנשים הסובלים מניוון מקולרי.
לכן, כאשר מטופל מסתכל לאדם בפניו, הוא טוען שהוא מבדיל בבירור את זרועותיו, רגליו וכו '.
ניוון מקולרי: סיבוכים
מכיוון שלא ניתן לרפא את המוטציות הגנטיות העומדות בבסיס ניוון מקולרי, בעיות ראייה הן בלתי הפיכות ונוטות להחמיר לאט ככל שחולף הזמן.
סיבוך אפשרי של מחלת בסט הוא החור המקולרי.
מתי לפנות לרופא?
אם אתה נתקל באחד או יותר מהתסמינים הנ"ל ואם אתה משתייך למשפחה עם היסטוריה של ניוון מקולרי, עליך לפנות תחילה לרופא ולאחר מכן לרופא עיניים, כלומר לרופא המתמחה במחלות עיניים.
הלימוד המעמיק של המצב הנוכחי מאפשר לנו לדעת אם זו צורה של ניוון מקולרי מתקדם או לא.
בדיקת פונדוס
בדיקת קרקעית העין מאפשרת לנתח את המבנים הפנימיים של גלגל העין, ולכן גם את הרשתית ואת המקולה.
הוא יכול לספק אינדיקציות מעניינות שונות, גם אם לעיתים קרובות, לצורך הערכה סופית טובה יותר, יש צורך לפנות לבדיקות ספציפיות יותר.
למרות שהוא דורש שימוש בטיפות עיניים להרחבת אישון העין, אין מדובר בבדיקה פולשנית במיוחד.
טומוגרפיה אופטית ממוחשבת (אוקטובר)
טומוגרפיה אופטית ממוחשבת (OCT) היא בדיקת אבחון אמינה ולא פולשנית המספקת סריקות מדויקות מאוד של הקרנית, הרשתית, המקולה ועצב הראייה.
באורך כולל של 10-15 דקות, הוא מתבצע באמצעות מכשיר הפולט קרן לייזר נטולת קרינה מזיקה. מן הסתם, יש לאפשר למטופל לשבת מול מכשיר זה, כך שהלייזר חודר לעיני המטופל.
הדור האחרון ל- OCT פועל היטב גם ללא צורך במתן טיפות עיניים לאדם הנבדק כדי להרחיב את האישונים.
במקרה של ניוון מקולרי, הסריקות המיוצרות על ידי כלי האבחון מסוגלות להראות את מצבורי הליפופוסין ברמה של אפיתל הפיגמנט ברשתית.
מרבצי הליפופוסיצין - המורכבים בעצם מפסולת פסולת - מופיעים כנוכחות צהובות -חומות.
פלואורנגיוגרפיה ברשתית
פלואורנגיוגרפיה ברשתית (אנגיוגרפיה של קרינה פלואורסצנטית ברשתית) היא הליך אבחון צילומי, המאפשר זיהוי וחקר של פתולוגיות כלי הדם של העין.
הבדיקה כוללת הזרקה ורידית של צבע, הנקרא פלואורסצין, והתבוננות בהתפשטותו במחזור הדם באמצעות מכשיר מיוחד, הנקרא רטינוגרף.
הרטינוגרף מסוגל לצלם (או מסגרות) אמיתיות של זרימת הדם בתוך כלי הרשתית.
הבדיקה נמשכת כעשר דקות, ובזמן מתן הצבע היא עלולה להטריד מעט.
בנוכחות ניוון מקולרי, המסגרות מסוגלות לזהות את אזורי המקולה שסבלו מהידרדרות.
אלקטורטינוגרפיה (ERG)
אלקטורטינוגרפיה (ERG) היא בדיקה אבחנתית המאפשרת למדוד את התגובה החשמלית של הרשתית - לדיוק של קולטני האור של הרשתית - לגירוי אור אחד או יותר.
באשר לביצועו, יש צורך באלקטרודות קרנית ועור, המתעדות את האות החשמלי שמגיע מהרשתית, ומכשיר הפולט קרני אור בעוצמה שונה.
לפני ההליך, מן הסתם, יש להחדיר טיפות עיניים להרחבת האישון בעין המטופל.
ERG מתאים במיוחד לכל ניוון מקולרי תורשתי, ולכן לא רק לניוון מקולרי אלא גם לרטינופתיה פיגמנטוזה (שהיא צורה נוספת של ניוון מקולרי תורשתי).
זה גם יכול להיות שימושי מאוד כאשר הפתולוגיות הללו עדיין אינן ניכרות במיוחד מבחינה סימפטומטולוגית.
ניוון מקולרי ועזרים ללקויי ראייה
עבור מטופלים הסובלים מבעיות ראייה קשות, אנו זוכרים את קיומם של עזרים ללקויי ראייה, אשר בימינו הם עוזרים עצומים בפעילויות יומיומיות שונות.

.jpg)

.jpg)